El cateterismo cardiaco consiste en la introducción de tubos endoluminales en arterias y/o venas periféricas para acceder a las cavidades y arterias cardiacas y así obtener imágenes radiográficas de las arterias coronarias,
estructuras valvulares o de las propias cavidades así como obtener parámetros directos de las presiones intracavitarias o realizar procedimientos terapéuticos.(1,2)
Estos procedimientos constituyen una práctica de cada vez más frecuente en la práctica médica tanto en diagnóstico como en el tratamiento de las patologías cardiovasculares. Factores como la menor morbimortalidad,
estancias hospitalarias más breves y el aumento del número de pacientes que no están en condiciones de resistir un acto quirúrgico más invasivo son determinantes en el incremento progresivo de la cantidad de estos procedimientos. La práctica ausencia de contraindicaciones más que la carencia de equipamiento y la negativa por parte del paciente influyen además en este incremento.(1,2)
El cateterismo cardiaco tiene múltiples indicaciones diagnósticas y terapéuticas. El porcentaje de complicaciones es menor del 2%,
pero algunos factores como inestabilidad,
shock,
insuficiencia renal o cardiomiopatía aumentan el riesgo. Las complicaciones locales aunque representan menos de 1 %,
continúan siendo de aparición constante dado el número creciente de intervenciones percutáneas.
(2)
La vía de acceso más frecuente es la arterial femoral seguida por la arterial radial y en menor medida la braquial. La utilización de una vía u otra depende fundamentalmente del estado de la arteria y el objetivo del procedimiento. Las lesiones vasculares más habituales son las femorales,
aunque proporcionalmente el sitio de punción con más complicaciones es el braquial. La obesidad que muchas veces acompaña a estos pacientes condiciona mayor dificultad técnica para el acceso vascular y menor efectividad de las maniobras de compresión convirtiéndose en un factor de riesgo de complicaciones.(1,2)
Además de las de causas infecciosas comunes a cualquier procedimiento percutáneo, se distinguen complicaciones vasculares que incluyen hematomas,
trombosis,
oclusiones y disecciones vasculares,
fístulas y pseudoaneurismas. Aunque estas complicaciones se presentan por lo general en el sitio de acceso también existen complicaciones alejadas del punto de punción como hemorragias retroperitoneales.(2 ,3)
La ecografía,
en manos experimentadas,
puede detectar hasta el 90-100 % de las lesiones vasculares arteriales. Los casos dudosos y en los que se presentan dificultades,
las técnicas angiográficas por tomografía computarizada,
cobran mayor importancia.(3)
Desde el punto de vista del radiólogo las principales a reconocer en urgencias son:
Las oclusiones vasculares ya sean por émbolos arteriales desprendidos de porciones proximales del vaso,
con la consiguiente isquemia del miembro reconocible clínicamente o por trombos sobre lesiones parietales. En los estudios de imágene se diferencian por la presencia de colaterales en las lesiones trombóticas ya que los daños son más crónicos. Por el contrario la dilatación fusiforme del vaso es más frecuente en obstrucciones agudas.(1,3-6)
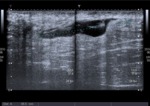
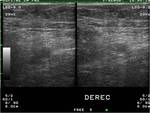
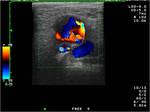
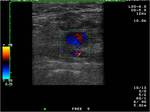
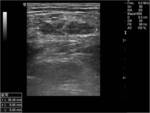
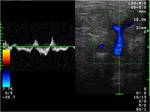
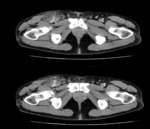
Los hematomas son las complicaciones que se presentan con mayor frecuencia sobre todo en accesos axilares. Su importancia es variable pudiendo ser un hallazgo secundario en controles o en presencia de otras complicaciones. Su severidad depende,
en gran medida,
del tamaño,
de las repercusiones hemodinámicas que condicione y la compresión que pueda ejercer sobre estructuras adyacentes llegando a producir síndromes compartimentales que se producen sobre todo en accesos humerales. Fig. 1 Fig. 2 (3-6)
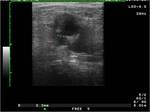
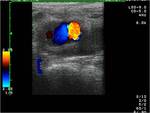
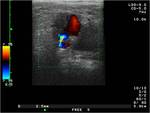
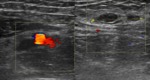
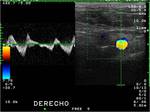
El pseudoaneurisma se produce por una solución de continuidad de la intima o intima y media contenida por la adventicia,
presenta como una colección redondeada adyacente a la arteria en la que se constata flujo en el estudio Doppler color, con un patrón helicoidal que condiciona el característico signo del Ying-yang Fig. 3 Fig. 6 Fig. 7. En el análisis espectral se aprecian dos componentes que corresponder a la entrada y salida de sangre al saco,
el componente de entrada se produce en sístole y tiene alta velocidad.
El otro componente se presenta en diástole con presiones menores. El contenido del saco puede trombosarse desapareciendo la señal en el estudio Doppler. También puede formar una cápsula fibrosa en estadios crónicos Fig. 8 Fig. 9 Fig. 10 .
En ocasiones puede ser útil la TC Fig. 11.
(3-6)
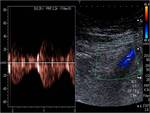
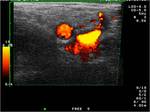
La fístula arteriovenosa,
comunicación entre arteria y vena, se caracteriza por arterialización del flujo venoso,
mostrando elevados valores de velocidad en el análisis espectral. Puede haber también una dilatación de la vena de drenaje,
en grado variable Fig. 12 Fig. 13 Fig. 14 Fig. 15.
Cuando coexiste un hematoma es importante diferenciar éstos hallazgos con los de una compresión venosa Fig. 16.(3-6)
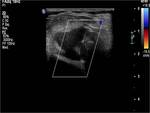
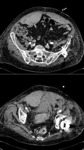
El hematoma retroperitoneal es la complicación de vía de acceso con mayor compromiso inmediato de la vida del paciente. La localización profunda dificulta su exploración así como la posibilidad de compresión en casos de sangrado,
además de dificultar el examen ecográfico,
que tiene un papel limitado en esta complicación.
(3,7,8)
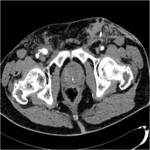
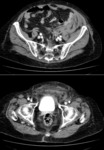
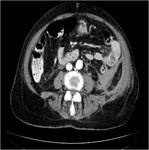
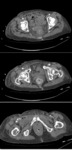
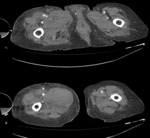
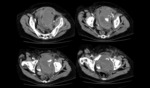
Ante la sospecha clínica debemos realizar una tomografía enfocada a descartar tanto el hematoma como el sangrado activo. El hallazgo característico es el de una imagen de densidad de partes blandas que puede estar bien delimitada o infiltrado difusamente la grasa retroperitoneal con o sin extravasado arterial Fig. 17 Fig. 18 Fig. 19 Fig. 20 Fig. 21.(7,8)
La evolución del hematoma es similar a la de otras partes del cuerpo con disminución de los valores de atenuación con la cronicidad,
de manera centrípeta de modo que el hematoma subagudo conserva un centro de mayor atenuación con periferia hipodensa. En fases crónicas puede mostrarse completamente hipodenso,
heterogéneo o con calcificaciones. En las fases contrastadas se busca identificar la extravasación de contraste Fig. 22 Fig. 23.
En caso de dudas diagnósticas se puede recurrir a la resonancia magnética.(7)
La elevada comorbilidad de estos pacientes hace que el diagnóstico de una complicación aunque local pueda implicar riesgos para el paciente,
ya por modificación de fármacos sobre todo anticoagulantes o por condicionar un procedimiento treapeutico más invasivo. Algunos criterios empleados para proceder a reparación quirúrgica son la presencia de hematoma en expansión, hemorragia incoercible o asociada a inestabilidas hemodinámica,
presencia de pseudoaneurisma mayor de4 cm.
o con isquemia distal del miembro.
(1,3)
Las complicaciones hemorrágicas están frecuentemente asociadas al consumo de anticoagulantes y antiagregantes, fármacos de uso extremadamente frecuente en pacientes con patología cardiovascular. Para disminuir el riesgo de sangrado local retroperiotoneal,
se recomienda la suspensión dela ACOal menos 3 días antes de la intervención reemplazándola por heparina durante ese periodo.
Fig 23.
(1,3,4)
Bibliografía:
1-Manuel-Rimbau E.,
Lozano P.,
Gómez A.
Lesiones vasculares iatrogénicas tras cateterismo cardíaco. Rev Esp Cardiol 1998;51:750-755.
2-Scanlon P.,
Faxon D.,
Audet A.
ACC/AHA Guidelines for Conorary Angiography: Executive Summary and Recommendations.
A Repost of American College of Cardiology/American Heart Association Task Force on Practice Guidelines. (Committee on Coronary Angiography).
Circulation 1999;99:2345-2357.
3 -Davidson B.,
Polak J. Arterial Injuries: a sonographic approach.
Radiol Clin N Am 2004:383-396.
4-Del Cura J.,
Pedraza S.,
Gayete A.,
Radiología Esencial. Madrid España.
Editorial Panamericana 2009. Tomo II.
1398-1410.
5-Rumack C.,
Wilson S.,
Charboneau W.
Diagnóstico por Ecografía. 2° Edición.
1998.
Editorial Marban .Madrid- España .921-941.
6-Taylor K.,
Burns P.,
Welles P.
Doppler Aplicaciones Clínicas de la Ecografía Doppler. Segunda Edición.
1995 Editorial Marban.
Madrid- España. 337-354.
7-Lee J.,
Sagel S.,
Satanley R.,
et al Body TC con correlación RM.
Madrid- España 2007.
Editorial Marban. Tomo II.1209-1212.
8-Trerotola S.,
Kuhlman J.,
Fishman E.
CT and Anatomic Study of postcatheterization Hematomas.RadioGraphics 1991; 11:247-258.