1.
INTRODUCCIÓN
El LNH es la 5ª neoplasia en frecuencia y el 3º tipo de cáncer con mayor crecimiento,
después del melanoma y del cáncer de pulmón ( Fig.
2).
Fig.
2).
La forma de presentación es diversa e inespecífica lo que lo dirige a distintas especialidades en el inicio del diagnóstico: bultoma,
anorexia,
fiebre y otros síntomas insidiosos e inespecíficos.
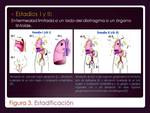
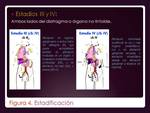
El sistema de estadificación recomendado es la clasificación Ann Arbor ( Fig.
3 y
Fig.
3 y  Fig.
4),
no considerando práctica una clasificación TNM.
Fig.
4),
no considerando práctica una clasificación TNM.
La selección del tratamiento depende de una buena estadificación.
La estadificación y la respuesta al tratamiento se consideran factores pronósticos.
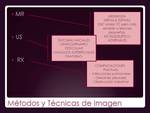
Son múltiples las técnicas de imagen que pueden emplearse para estos propósitos,
aportando al clínico una ayuda esencial en el estudio y control integral del paciente oncológico.
2.
TÉCNICAS DE IMAGEN
Las decisiones terapéuticas se basan fundamentalmente en TC,
PET y PET-TC.
Por disponibilidad,
reproducibilidad,
rapidez y menor coste,
la TC sigue siendo actualmente la herramienta de estadificación principal e inicial.
Estudios han demostrado la superioridad de PET-TC respecto a TC (con contraste iv) en estadios I y II tanto en LNH como EH,
no siendo tan significativa en estadios III y IV.
Propuesta ( Fig.
5).
Fig.
5).
Las indicaciones generales del resto de técnicas de imagen se muestran en  Fig.
6.
Fig.
6.
3.
ESPECTRO DE HALLAZGOS EN IMAGEN
3.1.
GENERALIDADES
El LNH puede desarrollarse y extenderse a la práctica totalidad del organismo.
Su presentación puede ser tanto ganglionar como extranodal,
por tanto,
con unas características radiológicas y una evolución distintas.
El origen extranodal más frecuente es el tracto gastrointestinal.
Es importante determinar si la afectación extranodal es primaria o se trata de una extensión de la enfermedad sistémica,
dado su diferente manejo clínico.
La afectación extranodal es primaria cuando está confinada a un solo órgano y ganglios adyacentes.
Se considera secundaria si hay enfermedad en más de un órgano o en otros territorios ganglionares no adyacentes En general el linfoma primario es mucho menos común,
siendo más frecuente en pacientes inmunodeprimidos y en LNH que EH.
Las claves globales para dar un juicio diagnóstico de linfoma son las siguientes.
-Adenopatías: en múltiples localizaciones,
conglomerados.
-Lesión poco agresiva: expansiva,
poco infiltrativa.
Imagen típica de masa retroperitoneal o mesentérica que envuelve pero no infiltra vasos ( Fig.
7).
El LNH de alto grado puede ser localmente invasivo.
Fig.
7).
El LNH de alto grado puede ser localmente invasivo.
-Correlación clínica/analítica y otras exploraciones.
Máxima del radiólogo: siempre incluir el linfoma en el diagnóstico diferencial.
Aunque el objeto del trabajo es el LNH por su tratarse de la neoplasia hematológica más frecuente,
se presentan unas claves diagnósticas para la diferenciación con la Enfermedad de Hodgkin (EH) ( Fig.
8).
Fig.
8).
La EH representa menos de 1% de las neoplasias y el 14% de los linfomas.
El pronóstico es mejor que LNH.
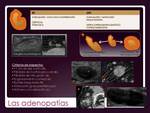
3.2 ADENOPATÍAS ( Fig.
9) y MASAS/CONGLOMERADOS ADENOPÁTICOS.
Fig.
9) y MASAS/CONGLOMERADOS ADENOPÁTICOS.
Diferente presentación LNH y EH: Localización cervical y mediastínica y extensión por territorios contiguos en EH.
De mayor tamaño,
afectación difusa supra e infradiafragmática en LNH.
Al inicio,
las adenopatías son de pequeño tamaño,
pero con la progresión de la enfermedad,
los ganglios forman conglomerados y masas de partes blandas que tienden a crecer circundando y desplazando estructuras vecinas (vasos e intestino) ( Fig.
10).
Fig.
10).
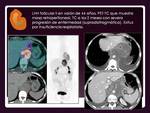
En ambos,
los territorios ganglionares mediastínicos afectos con mayor frecuencia son mediastino anterior y los paratraqueales ( Fig.
11).
Las grandes masas en mediastino anterior son típicas en EH y su tamaño es factor pronóstico (
Fig.
11).
Las grandes masas en mediastino anterior son típicas en EH y su tamaño es factor pronóstico ( Fig.
12).
Fig.
12).
La enfermedad hiliar torácica en ausencia de adenopatías mediastínicas es poco frecuente.
La enfermedad retroperitoneal y mesentérica es casi exclusiva del LNH.
Las adenopatías o conglomerados pueden mostrar bordes mal definidos y con estriación y aumento de la densidad de la grasa vecina por infiltración tumoral.
El diagnóstico diferencial de estas alteraciones incluye también la congestión linfática en la grasa y cambios no neoplásicos residuales a quimio o radioterapia ( Fig.
13).
Fig.
13).
Aunque las masas mesentéricas más frecuentes tienen un origen linfoproliferativo,
es preciso descartar otros diagnósticos como metástasis de carcinoma,
infecciones como la tuberculosis,
procesos inflamatorios como celiaquía,
Crohn,
sarcoidosis así como tumor desmoide o mesenteritis retráctil,
entre otros.
3.3.
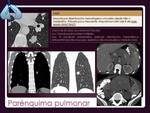
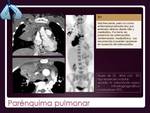
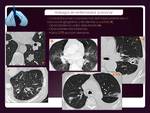
PARÉNQUIMA PULMONAR.
La proliferación linfomatosa pulmonar puede producirse por tres vías:
1) Diseminación hematógena de LNH o EH.
2) Invasión por contigüidad desde enfermedad ganglionar hiliar o mediastínica.
3) Afectación primaria,
que se definide como afectación parenquimatosa o bronquial en paciente sin enfermedad extrapulmonar al diagnóstico o en los 3 meses siguientes.
Poco frecuente (3–4% de las manifestaciones extraganglionares),
pero si existe,
la mayoría corresponden a linfomas B de bajo grado que asientan en la mucosa o en tejido linfoide asociado al bronquio (MALT-BALT).
Los LNH-B de alto grado ocurren en pacientes inmunocomprometidos: trasplantados,
VIH +...
El patrón típico radiológico es el de opacidades nodulares múltiples y bilaterales,
algunos pueden presentar densidad aire en su interior correspondiente a parte de la luz bronquial intacta.
La presentación en los casos de linfoma secundario,
es similar en EH y LNH ( Fig.
14,
Fig.
14,
 Fig.
15 y
Fig.
15 y  Fig.
16).
Fig.
16).
3.4.
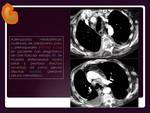
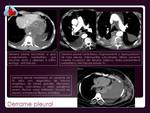
PLEURA Y PERICARDIO.
El derrame pleural suele ser secundario a obstrucción linfática y/o venosa por las adenopatías.
Por tanto,
aparecen generalmente en presencia de ganglios patológicos.
No es infrecuente el origen metastásico,
en estos casos es más típico el engrosamiento de hojas pleurales,
en ocasiones formaciones nodulares y afectación de grasa y resto de elementos extrapleurales.
Algo más frecuente en LNH (ganglios más grandes) ( Fig.
17).
Fig.
17).
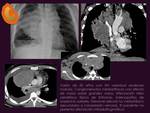
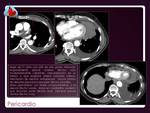
La afectación pericárdica suele ser de origen metastásico,
bien hematógena o por invasión directa ( Fig.
18).
Fig.
18).
3.5.
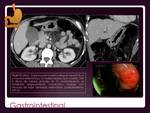
GASTROINTESTINAL.
Lugar más frecuente de linfoma primario extranodal (LNH).
1º Estómago (1-5% de los tumores primarios malignos).
El LNH de bajo grado puede simular un carcinoma gástrico o a gastritis.
También puede ser similar a linitis plástica.
Muestran un patrón nodular,
ulcerativo carcinoma-like o infiltrante con invasión de mesenterio y ganglios vecinos.
Fig. 19
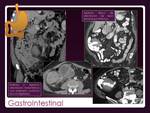
2º Intestino Delgado (50% de los tumores primarios malignos).
Íleon localización más frecuente.
Se presenta como engrosamiento circunferencial y segmentario de densidad homogénea.
Si íleon terminal o multifocal,
la obstrucción es una forma de presentación frecuente.
Fig. 20
La afectación en EH es muy poco frecuente.
Indicadores de enfermedad primaria:
- Ninguna o adenopatías locoregionales.
- No afectación de bazo o hígado.
- Recuento leucocitario normal.
A diferencia del adenocarcinoma que se origina en la mucosa,
el linfoma lo hace en la submucosa o en la capa profunda de la mucosa, por lo que puede pasar desapercibido en endoscopia.
La ecoendoscopia es de elección para la estadificación ya que la TC tiene baja sensibilidad para ganglios perigástricos.
3.6.
ÓRGANOS INTRAABDOMINALES
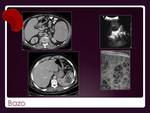
Bazo.
Fig. 21
LNH primario poco frecuente.
Generalmente la apariencia radiológica es normal,
en ocasiones pueden observarse nódulos de baja densidad /ecogenicidad.
La enfermedad difusa es poco perceptible,
algo más en RM,
siendo superior FDG PET –CT.
También es posible encontrar infartos como lesiones secundarias o infección fúngica dado el estado de inmunosupresión de muchos de estos pacientes.
La esplenomegalia es común pero poco específica de enfermedad ya que en muchos casos se trata de un proceso reactivo.
La indicación de biopsia no es clara ya que hay riesgo de hematoma subcapsular o hemorragia intraperitoneal.
Hígado.
Similar a bazo.
Primario poco frecuente y enfermedad difusa radiológicamente poco perceptible,
siendo PET-TC más sensible.
Típica presentación miliar o multinodular con realce periférica indistinguible a enfermedad metastásica no linfoide,
aunque suelen ser lesiones más pequeñas.
El realce heterogéneo central y periférico y un mayor tamaño son más habituales en los abscesos.
Puede encontrarse signos de edema periportal.
Suele existir afectación concomitante de ganglios paraaórticos,
celiacos,
mesentéricos y periportales.
La hepatomegalia,
al contrario de la esplenomegalia,
si es indicador de enfermedad.
Vesicula.
Engrosamiento homogéneo sin la clásica capa central hipoecoica por edema típica de la colecistitis.
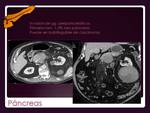
Páncreas.
Fig. 22
Primario raro.
Como secundario aparece en el 30% de LNH y generalmente por extensión directa.
La afectación difusa puede simular una pancreatitis ya que se muestra con aumento de volumen de la glándula e infiltración de la grasa peripancreática.
La afectación unifocal se manifiesta como masa bien circunscrita en cualquier localización de la glándula.
Aunque puede ser indistinguible de un carcinoma,
típicamente en linfoma el realce es más homogéneo,
no suele condicionar dilatación del conducto,
no invade vasos y suelen existir adenopatías por debajo de nivel de hilios renales.
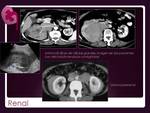
Renal Fig. 23 .
Entre el 7% - 14% de pacientes con LNH desarrollan linfoma renal,
bien como extensión directa o hematógena.
El patrón más frecuente es el de afectación bilateral con masas múltiples homogéneas y pequeñas que realzan mucho menos marcada que el parénquima normal.
Pueden existir áreas heterogéneas de baja atenuación tras quimioterapia.
El linfoma perirenal se manifiesta como masas de partes blandas que rodean pero no invaden el riñón.
Suprarenales.
Poco frecuente (4% de LNH).
LA mitad aparece de forma bilateral adrenal.
El patrón característico es el de masa redondeada bien delimitada y homogénea.
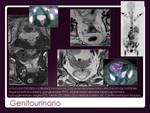
Genitourinario.
El linfoma testicular constituye del 1% al 9% de todos los tumores testiculares y el 1% de los LNH.
Es el tumor testicular más común en varones mayores de 60 años.
No doloroso.
Localmente agresivo con infiltración de epidídimo y pared escrotal.
Es extremadamente rara la afectación de vejiga,
útero,
ovaries y sobre todo próstata.
En cuello uterino y anejos se han descrito como lesiones redondeadas hipercaptantes y homogéneas.
Mejor evaluables con RM.
Fig. 24
3.7.
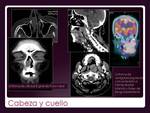
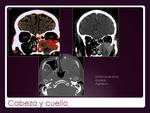
CABEZA Y CUELLO.
La afectación extranodal en esta región es rara.
El lugar más frecuente el anillo de Waldeyer.
La lesión en senos paranasales suelen extenderse de forma desorganizada (Fig. 25 y Fig. 26).
3.8.
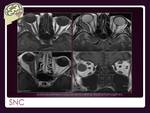
SISTEMA NERVIOSO CENTRAL.
El linfoma primario representa el 1% de todos los linfomas y hasta el 16% de todos los tumores cerebrales.
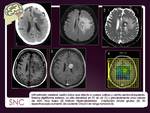
Pueden afectar a cualquier localización incluyendo cuerpo calloso (Fig. 27) ,
cerebelo,
órbitas (Fig. 28) y nervios craneales.
En immunocompetentes las lesions muestran realce homogéneo y en immunocomprometidos las lesiones son múltiples y heterogéneas,
realce en anillo o bordes irregulares.
En cualquier caso los hallazgos son inespecíficos y precisan confirmación histológica.
El linfoma secondario ocurre entre el 10% y 15% de los pacientes con LNH y suelen afectar a espacios extraaxiales,
típicamente a nivel de cerebelo y médula espinal.
3.9.
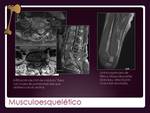
SISTEMA MUSCULO ESQUELÉTICO.
Una lesión metadiafisaria permeativa,
con reacción periótica y masa de partes blandas en pacientes mayores de 30 años,
es altamente sugestiva de linfoma.
El linfoma primario es casi exclusivo del LNH y la afectación es unifocal (Fig. 30).
Precisa confimación histológica y para determinarlo como primario,
ausencia de metástasis en los 6 meses posteriores.
La gammagrafía es más sensible pero RM permite una mejor caracterización.
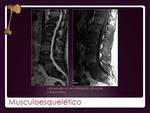
La infiltración de la médula ósea puede ser tanto el lugar de infiltración primaria (estadio IE) pero en la mayoría de los casos suele expresar enfermedad diseminada.
(estadio IV).
Ocurre hasta en el 40% de LNH.
RM es la técnica más sensible junto con FDG PET,
incluso antes de producirse remodelación del hueso (Fig. 31).
3.10.
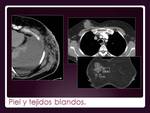
PIEL
Bien por extensión directa o en forma de nódulos o masas por extensión hematógena (Fig. 32).
4.
SISTEMA DE EVALUACIÓN DE RESPUESTA A TRATAMIENTO.
Fig. 33 Fig. 34