Bases físicas de la elastografía
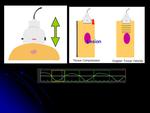
Mediante la visualización del tejido por ecografía podemos conocer la anatomía tisular pre-deformación o compresión.
Luego se aplica una pequeña presión sobre la zona en estudio,
mediante un compresor externo (transductor ecográfico) y se adquiere otro mapa de la anatomía tisular (post compresión o deformación).
El desplazamiento del tejido deformado se calcula mediante la comparación de estos dos mapas anatómicos.
La deformación mecánica tisular (mechanic tisular strain) se estima midiendo el gradiente (tasa de cambio espacial) del desplazamiento tisular.
En ecografía es más fácil medir el desplazamiento del tejido en la misma dirección que la señal del ultrasonido en una dirección lateral
El análisis computarizado de la distorsión de la señal ecográfica mediante métodos de correlación,
proporciona una información sobre la elasticidad de los tejidos mamarios normales y las lesiones con mayor dureza tisular.
Esta distorsión en la señal ecográfica representa el "modulus" de elasticidad o la relación entre la presión necesaria para conseguir un cambio relativo en su tamaño longitudinal por desplazamiento.
Existen dos tipos de diagnóstico por imagen de la elasticidad: el "strain imaging" o diagnóstico por imagen de la tensión o desplazamiento,
en el cual se mide el desplazamiento de la lesión independientemente de la presión aplicada (es un mapa de desplazamiento relativo al desplazamiento de las estructuras adyacentes) y el modulus imaging o diagnóstico por imagen del módulo,
en el cual se cuantifica en números absolutos la dureza del tejido,
ya que tiene en cuenta la presión ejercida para obtener un desplazamiento concreto.
Esta modalidad diagnóstica de la elasticidad es la más exacta pero no se utiliza en el diagnóstico por imagen y cuando hablamos de elastografía,
consideramos el análisis semicuantitativo que ofrece el strain imaging. Existen además varios métodos de correlación para calcular la tensión tisular; el más aceptado actualmente es el "método de auto correlación combinado extendido" oextended combined autocorrelation method (CAM),que permite el cálculo de la elasticidad de los tejidos en tiempo real y evita los errores producidos por el desplazamiento lateral del transductor.
Los datos elastosonográficos se traducen a una escala de 256 colores (a cada pixel de la imagen elastográfica se le asigna uno de estos 256 colores) que se representa sobre la imagen en modo B.
Los colores oscilan entre el rojo (corresponde a tejidos blandos,
los que presentan el máximo grado de tensión o elasticidad) y el azul (corresponde a un tejido duro,
con poca tensión o elasticidad),
siendo el color verde indicador de una elasticidad media.
El rectángulo de la región de interés (ROÍ,
región of interest) se coloca de modo semitransparente sobre la imagen en modo B,
intentando que la lesión a estudiar no ocupe más de un tercio del área total de la región de interés.
En la pantalla del ecógrafo se pueden ver las dos imágenes simultáneamente (modo B y elastografía) y los cambios en la elasticidad se evalúan en tiempo real.
La valoración de este nuevo método se ha conseguido con el examen de los músculos de extremidades superiores e inferiores,
tanto en relajación como en contracción,
en clino y ortostatismo en el miembro inferior,
ejerciendo una presión sutil de la sonda sobre la estructura examinada.
Después,
la valoración en video del mapa de color de referencia identifica en azul las zonas de mayor dureza (hueso),
y en rojo las más elásticas; en amarillo y verde aparecen los grados intermedios de elasticidad/rigidez.
La escala numérica del 1 al 5 que aparece junto a la imagen elastográfica permite confirmar en tiempo real la correcta realización del estudio
Además,
el sistema de gradación (Minfra-Monetti) se ha desarrollado con una escala ascendente que representa la elasticidad músculo tendinosa,
la cuál identifica las zonas no elásticas como grado 1,
las de pobre elasticidad como grado 2,
las de elasticidad intermedia como grado 3 y el grado 4 como máxima elasticidad.
La profundidad de las lesiones es un factor limitante para la elastosonografía.
Se recomienda que las lesiones a estudiar sean superficiales (situadas a unos 2,5 - 3,5 cm de la piel).
La presión sobre la estructura muscular debe ser suave con movimientos repetitivos de unos 10 mm de profundidad,
la presión que se debe ejercer depende en gran parte de la estructura a comprimir.
En el ecógrafo existe un indicador de presión que no debe exceder los valores de 2-3.
Si se ejerce más presión de la debida,
se pierde la proporción lineal entre presión y tensión y se pueden producir falsos negativos (el tejido más duro muestra un falso desplazamiento).
Es muy importante evitar los movimientos laterales o angulados; es éste uno de los aspectos técnicos que hay que aprender mejor para dominar la técnica.
Si se realiza una compresión repetitiva sobre un tejido,
las diferencias en elasticidad y dureza se pueden valorar con sonoelastografía,
ya que compara la distorsión de las ondas ultrasónicas entre los registros pre- y post compresión
ELASTICIDAD PROMEDIO DE LAS PARTES BLANDAS DE UNA LESIÓN DURA
SOFT TISSUE AVERAGE ELASTICITY LESION HARD LESION
COMO REALIZAR SONOELASTOGRAFIA EN EL ESTUDIO DE LAS PARTES BLANDAS
- Realizar un estudio convencional 2D
- Encender el software de elastografía
- Comprimir repetitivamente y de manera sutil el área de interés.
En general con 2 o 3 compresiones es suficiente.
Además,
la compresión debe ser de alrededor de 10 mm de profundidad,
más de esto puede producir resultados falsos negativos por la perdida de la correlación lineal entre presión y deformidad,
ya que los tejidos más duros pueden mostrar un desplazamiento falso.
También,
deben evitarse los desplazamientos laterales.
- Congela la imagen y se obtiene un mapa paramétrico.
Esta aproximación permite una estimación semicuantitativa de la dureza tisular,
representada en un mapa codificado de color.
El tejido más duro se representa en azul,
y el más blando en rojo,
con los grados intermedios en verde.
Este método de sonoelastografía se llama Imagen de deformación tisular (tissue strain imaging- TSI-)