Las neoplasias hematológicas de la columna vertebral incluyen un amplio espectro de apariencias radiológicas.
Afectan los espacios extra e intradural y en un 10% % de los casos se presentan con clínica urgente de compresión medular.
Pueden confundirse con otras patologías de la columna vertebral por lo que deben valorarse en el diagnóstico diferencial de casi todas las lesiones a dicho nivel. Por ello que la interpretación de sus estudios constituye un desafío.
El conocimiento de los hallazgos radiológicos en TC y RM, permite al radiólogo acotar las posibilidades diagnósticas y realizar un diagnostico oportuno.
EVALUACIÓN DE UNA LESION ESPINAL
Teniendo en cuenta que una amplia variedad de neoplasias primarias pueden afectar la columna vertebral,
un enfoque sistemático permite reconocer los rasgos característicos de las neoplasias hematológicas en la columna vertebral.
En el diagnóstico de las patologías malignas que se presentan en la columna vertebral influyen factores tales como la edad,
las características topográficas del tumor,
el patrón de las lesiones,
y su apariencia en los estudios de imagen por TC y RM.
Un enfoque sistemático completo puede incluir:
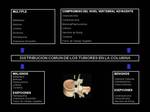
Características Topográficas (Figura 1).
- La distribución de la médula ósea juega un importante papel en la distribución de la enfermedad metastásica y las neoplasias malignas hematológicas en los cuerpos vertebrales.
Tipo de Matriz Principal
- Tumores osteoblásticos, tumores formadores de cartílago o lesiones de los tejido fibroso.
- El diagnóstico diferencial de los tumores osteoblásticos incluye las metástasis blásticas,
los islotes óseos,
el linfoma y el osteosarcoma.
Márgenes y Límites
- Los tumores benignos generalmente presentan afectación ósea geográfica con esclerosis de bordes óseos sin afectación de partes blandas.
- Los tumores malignos suelen presentar márgenes mal definidos,
destrucción ósea permeativa y masas de partes blandas.
Extensión Locorregional
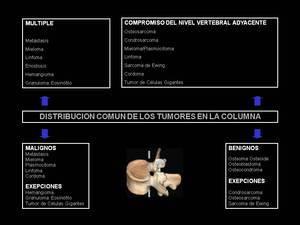
Fig. 1: Distribución común de los tumores en la columna vertebral.
TECNICAS DE IMAGEN
En la evaluación del compromiso óseo como de partes blandas secundario a la infiltración por las neoplasias hematológicas,
son fundamentales los estudios por TC y RM.
La TC es el método de elección para evaluar el grado de implicación ósea,
el grado de pérdida de hueso esponjoso y cortical y ayuda a evaluar el riesgo de colapso de los cuerpos vertebrales.
Mientras tanto,
la RM es la mejor técnica de imagen para evaluar el espacio epidural y las estructuras neurales.
Protocolo básico MR
Incluir imágenes en los cortes sagital y axial en todos los casos.
Las reconstrucciones coronales pueden ser útiles en la evaluación de la extensión hacia los tejidos blandos paravertebrales.
Secuencias básicas incluidas:
- Imágenes multiplanares ponderadas en T1(T1WI) e imágenes multiplanares ponderadas en T2 (T2WI) + saturación de la grasa
- T1WI con contraste (T1C +)
Secuencias Adicionales Recomendadas
- Secuencia de inversión recuperación (STIR)
- RM Dinámica con contraste
Particularidades de cada Frecuencia
- Las imágenes potenciadas en T1 (T1WI) son útiles para delinear la arquitectura de la médula ósea normal,
el contenido graso dentro de las masas tumorales,
las hemorragias subagudas y para el realce de los tejidos tras la administración de gadolinio.
- El realce tras la administración de contraste se evalúa mejor en los cortes en T1WI mas saturación grasa.
- La administración de medios de contraste cuyo principio activo esta compuesto principalmente por gadolinio resulta en:
- Un realce proporcional a la vascularización de las partes blandas evaluadas.
- Es útil en la realización de biopsias,
ya que permite diferenciar las zonas de tumor viable, de las áreas de necrosis.
- Se utiliza con frecuencia para demostrar mejor la extensión epidural.
- Las imágenes potenciadas en T2 (T2WI),
delinean las áreas de estenosis del canal espinal y las áreas de alta intensidad de señal que resultan de de la mielomalacia secundaria a la compresión de la médula espinal.
- Las imágenes obtenidas mediante secuencias STIR,
son muy sensibles en la detección de la mayoría de los tipos de anomalías de la médula ósea y los tejidos blandos.
Se recomiendan si la exploración requiere un gran campo de visión,
como es el caso de estudios de toda la columna vertebral cuando se quieren evaluar lesiones multifocales, ya que en estos, se pueden presentar situaciones en los que la supresión grasa no sea homogénea en las secuencias potenciadas en T2.
NEOPLASIAS HEMATOLÓGICAS EN LA COLUMNA VERTEBRAL
Linfoma
Tanto el linfoma sistémico como el linfoma primario del sistema nervioso central,
pueden afectar directamente el neuroeje.
Suele tratarse de linfomas no Hodgkin secundarios a la transformación maligna de los linfocitos B,
aunque en algunos casos los linfomas de células T sistémicos también pueden tener altos índices de afectación del sistema nervioso central (SNC).
Un total del 10 % a 15 % de los pacientes con linfoma sistémico tiene enfermedad del SNC causada por la diseminación de la enfermedad.
En la columna,
el linfoma puede presentarse en orden decreciente de frecuencia,
a nivel óseo,
extradural-epidural,
intradural-extramedular o en los compartimentos intradural-intramedular:
El linfoma epidural espinal es causado generalmente por la invasión local del espacio epidural en los casos de linfoma sistémico con afectación vertebral o paravertebral adyacente.
Se presenta como un tumor homogéneo isointenso,
que abarca varios segmentos y puede extenderse a través de los forámenes neurales (Figura 2).
El linfoma leptomeníngeo en el espacio intradural extramedular suele reflejar la diseminación hematógena o extensión perineural de linfoma sistémico.
El linfoma leptomeníngeo primario en ausencia de cualquier tipo de lesiones de la médula espinal es infrecuente.
La afectación leptomeníngea puede manifestarse como masas nodulares que realzan con el contraste en la superficie de la médula o con engrosamiento y realce de las raíces nerviosas.
El linfoma intramedular es la forma menos común de linfoma en la columna vertebral.
En la mayoría de los casos de linfoma intramedular no existe evidencia de enfermedad sistémica pero la afectación medular resulta de la invasión secundaria por enfermedad leptomeníngea diseminada.
Estas lesiones intramedulares son isointensas y mal delimitadas en T1 e hiperintensas en T2 y presentan realce variable: parcheado,
discreto,
irregular o confluente.
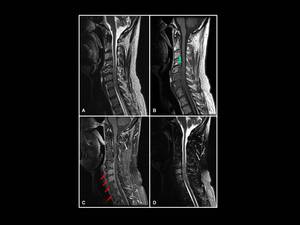
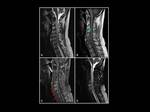
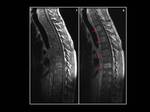
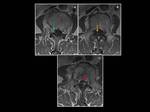
Fig. 2: Linfoma óseo y epidural en un hombre de 52 años con dolor cervical y parestesias en miembros superiores. Masa epidural en los niveles C3-C4 con extensión dorsal, isointensa con la médula espinal en las imágenes ponderadas en T1 y T2 (flecha verde). Notese como tras la administración de gadolinio existe un realce intenso y homogéneo. Las flechas rojas representan el compromiso de la médula ósea de los cuerpos vertebrales de C5 a D2. (A) T2 FSE (B) T1 FSE T1 (C) T1 FSE con contraste.
Leucemia
Los tipos de leucemia que comprometen la columna vertebral,
pueden afectar los cuerpos vertebrales de forma individual o múltiple,
así como las estructuras neurológicas (nervios espinales,
meninges y la médula espinal).
Este compromiso puede ser resultado de las manifestaciones primarias de la enfermedad,
los efectos secundarios de los procedimientos terapéuticos (radioterapia,
quimioterapia) y las complicaciones secundarias a la inmunosupresión.
- La presentación más común de la leucemia en la columna vertebral son las fracturas múltiples fracturas por compresión.
- Las manifestaciones de la columna vertebral de la enfermedad primaria pueden incluir:
- Fracturas.
- Infiltración meníngea o de la médula ósea (MO).
- Los efectos secundarios de los procedimientos terapéuticos pueden incluir :
- Neoplasias secundarias.
- Hemorragia.
- Radiculopatía lumbosacra anterior en la toxicidad por la administración de metotrexate intratecal.
- Las complicaciones por la inmunosupresión pueden incluir:
- Hongos u otras infecciones oportunistas.
Los sarcomas granulocíticos o cloromas,
son masas formadas por precursores celulares primitivos.
Se presentan principalmente en pacientes con leucemia mieloide,
aunque también pueden estar presentes en otros trastornos mieloproliferativos,
tales como la mielofibrosis con metaplasia mieloide.
Son más frecuentes en niños y pueden ser una forma de presentación de la leucemia mieloide o aparecer durante el curso de la enfermedad (Figura 3).
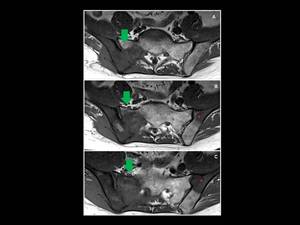
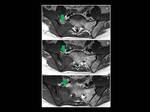
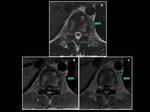
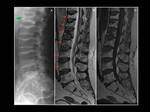
Fig. 3: Sarcoma granulocítico en un hombre de 50 años con leucemia mieloide aguda. Las lesiones óseas metastásicas en la hemipelvis derecha se encuentran asociadas a una gran masa de partes blandas que afecta los forámenes sacros derechos y el canal espinal en el nivel S2 (flecha verde). Lesiones líticas similares afectan el hueso iliaco izquierdo(*). (A-C) T1WI en el plano sagital.
Mieloma Múltiple
El mieloma múltiple es un tumor maligno secundario a la proliferación de células plasmáticas monoclonales en la médula ósea.
Es la segunda neoplasia hematológica más común después del linfoma no Hodgkin.
Su presentación clínica incluye síntomas tales como fatiga y dolor óseo con o sin fracturas o infecciones asociadas.
Una vez se sospecha el diagnóstico,
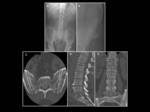
es el estudio mediante técnicas de radiología convencional (serie ósea) la técnica diagnóstica de elección.
- La enfermedad en la columna vertebral se caracteriza por osteopenia difusa en el 85 % de los casos y por múltiples lesiones líticas en el 80 % de los casos.
- En el 20% de los pacientes no se observan alteraciones radiológicas.
- En la afectación de la columna vertebral la RM es la técnica de imagen preferida para el diagnóstico:
- En las imágenes potenciadas en T1 la médula ósea muestra un patrón de realce anormal que puede ser difuso/moteado o focal.
- La visibilidad de las lesiones mejora en las secuencias potenciadas en T2,
utilizando técnicas de saturación o STIR grasa.
- Las lesiones focales del mieloma en la columna vertebral,
son similares en la RM a las lesiones metastásicas,
cursan con fracturas patológicas,
sustitución ósea y propagación del tumor hacia el espacio epidural.
- El 87% de las fracturas vertebrales patológicas en pacientes con mieloma,
se encuentran entre T6 y L4; esta distribución es similar a la distribución de las fracturas que se encuentran en pacientes con osteoporosis.
- La TC sin contraste es útil en la caracterización de las lesiones óseas líticas y las zonas de destrucción de la cortical que no son claramente visibles en la RM y puede ser especialmente útil antes de intervenciones quirúrgicas o percutáneas,
incluyendo la vertebroplastia.
El síndrome POEMS es un conjunto de anormalidades asociadas al mieloma,
que incluye polineuropatía,
organomegalia,
alteraciones endocrinas,
cambios en la piel y las lesiones secundarias al mieloma propiamente dicho (generalmente escleróticas).
El plasmocitoma o mieloma solitario es un tumor solitario de células plasmáticas localizado en el hueso o las partes blandas,
sin que exista evidencia clínica de mieloma múltiple; requiere para su diagnóstico biopsia de la lesión solitaria que evidencia células plasmáticas,
aspirado de médula ósea negativo para células monoclonales,
ausencia de anemia ,
hipercalcemia,
o afectación renal que sugieran mieloma.
En los estudios de imagen la serie ósea debe ser negativa.
Sin embargo,
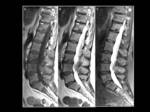
los hallazgos en TC y RM de columna incluyen una lesión lítica destructiva en los cuerpos vertebrales con fracturas por compresión asociada o no a una masa de partes blandas (Figura 4).
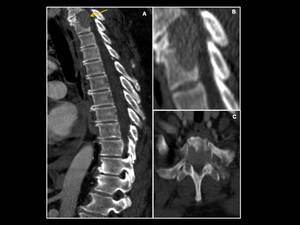
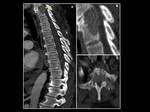
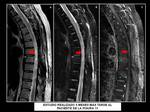
Fig. 4: Plasmocitoma dorsal en un mujer de 54 años que acude al servicio de urgencias con sindrome de compresión medular. Corte sagital de TC sin CIV que evidencia una lesión lítica bien delimitada en el cuerpo vertebral de D1 (flecha naranja en A) con masa de partes blandas asociada y compromiso de elementos posteriores (B,C). La masa descrita invade en mas de un 70% el canal medular y condiciona importante copresión de la médula espinal.
HALLAZGOS DE IMAGEN
Linfoma
Características Generales
Existen varios tipos de afectación por linfoma en la columna vertebral,
cada uno con manifestaciones variables:
- Linfoma óseo: De las estructuras óseas afectadas por este tipo de neoplasia la columna vertebral ocupa el segundo lugar después de los huesos largos.
- Extensión epidural de la enfermedad por contigüidad cuando existe afectación de las estructuras adyacentes (vertebral / paravertebral).
- Linfoma Epidural: Se presenta por orden de frecuencia en la columna torácica,
lumbar y cervical.
- Meningitis linfomatosa.
- Linfoma intramedular: Afecta en orden de frecuencia la columna cervical,
torácica y lumbar.
Hallazgos en TC
- Masa homogénea,
ligeramente densa,
con o sin afectación ósea.
- Realce homogéneo en el estudio con contraste.
- Si existe afectación ósea,
las lesiones pueden:
- Ser líticas y tener un patrón permeativo.
- Afectar los espacios intervertebrales.
- Tener masas de partes blandas asociadas.
- Encontrarse en múltiples niveles.
Hallazgos en RM en secuencias habituales
|
|
T1WI
|
T2WI
|
T1C+
|
|
OSEO
(Figura 5)
|
MO isointensa a hipointensa
|
MO variable,
iso/hipointensa
|
Realce uniforme y difuso
|
|
EPIDURAL
(Figuras 6,7,8)
|
Masa epidural homogénea isointensa, con o sin compromiso vertebral
|
Masa epidural iso/hiperintensa con la médula espinal
|
Realce difuso,
intenso y uniforme
|
|
LEPTOMENINGEO
(Figuras 9)
|
Engrosamiento de raíces nerviosas, con o sin nódulos focales isointensos con la médula espinal
|
Engrosamiento de raíces nerviosas, con o sin nódulos focales isointensos con la médula espinal
|
Realce de las raíces nerviosas
|
|
INTRAMEDULAR
(Figuras 10)
|
Masa intramedular generalmente isointensa con la médula espinal
|
Masa intramedular hiperintensa con edema perilesional
|
Realce variable:
- Parcheado/confluente
- Infiltrante/discreto
|
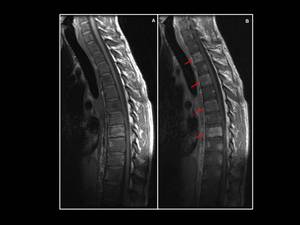
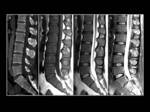
Fig. 5: Linfoma oseo en un hombre de 27 años con historia previa de enfermedad de Hodgkin. T1WI con saturación grasa que muestra multiples lesiones focales hipointensas en los cuerpos vertebrales de casi todos los niveles dorsales (A) con intenso realce tras la administración de CIV (arrows in B).
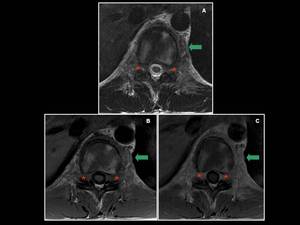
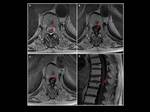
Fig. 6: Hombre de 20 años con linfoma epidural. Nótese la afectación de la columna dorsal por una masa epidural anterior con compromiso bilateral de los agujeros de conjunción (*). La flecha verde señala a nivel paravertebral una masa de partes blandas asociada tambien de origen neoplásico. (A) T2 FSE axial. (B) T1 FSE axial (C) T1 FSE con contraste.
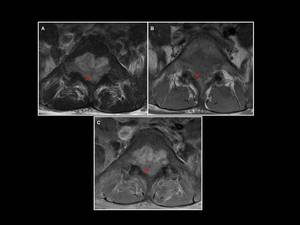
Fig. 7: Hombre de 40 años con historia de linfoma no Hodgkin. Masa epidural neoplásica a nivel de L3 con importante estenosis secundaria del canal medular y compresión del saco tecal (flecha roja). (A) T2 FSE axial (B) T1 FSE axial (C) T1 FSE con contraste.
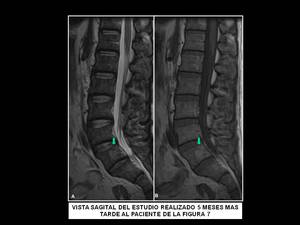
Fig. 8: Vista sagital del estudio realizado 5 meses mas tarde al paciente de la figura 7. Imágenes ponderadas en T1(B) y en T2(A) que muestran esclerosis residual post-tratamiento en el cuerpo vertebral de L5 (flecha) con remisión completa de la masa epidural.
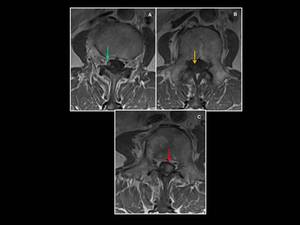
Fig. 9: Imágenes ponderadas en T1 tras la administración de CIV que evidencian múltiples lesiones focales intramedulares hipercaptantes, en los niveles L1 a L3 en un paciente con antecedente de linfoma Hodgkin, hallazgos altamente sugestivos de infiltración leptomeningea.
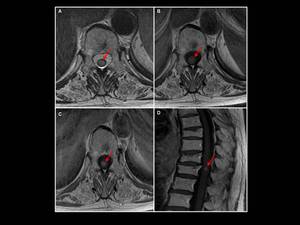
Fig. 10: Hombre de 72 años con historia de linfoma no Hodgkin y clinica de parestesias en extremidades inferiores y dolor lumbar. A nivel de la decima vertebra dorsal se objetiva una lesión intramedular (flechas), hiperintensa en T2(A) e isodensa en T1(B) con marcado realce tras la administración de gadolinio en relación con linfoma intramedular.
Leucemia
Características Generales
- La clave para el diagnóstico es la presencia de osteopenia difusa asociada a múltiples fracturas vertebrales,
con o sin lesiones líticas subyacentes.
- Localizaciones comunes:
-
- Niños: Huesos largos y columna vertebral.
- Adultos: Esqueleto axial.
- El hallazgo más frecuente en TC y RM es la presencia de desmineralización ósea de aspecto moteado que condiciona destrucción de múltiples cuerpos vertebrales.
- La afectación leptomeningea puede estar presente y presentar un realce variable.
- Puede presentarse como una masa focal: Cloroma.
Hallazgos en TC
- Patrón permeativo de destrucción ósea con o sin lesiones líticas focales y fracturas patológicas.
- Masa de partes blandas isodensa adyacente a las zonas de destrucción ósea.
- En la enfermedad leptomeningea:
-
- Aumento en la densidad a nivel lumbar con engrosamiento de las raíces nerviosas y realce variable.
Hallazgos en RM en secuencias habituales
(Figuras 11,12,13,14)
|
|
HALLAZGOS CARACTERISTICOS
|
|
T1WI
|
MO leucémica
Masas tumorales focales relativamente hipointensas
|
|
T2WI
|
Aumento en la intensidad de señal en la médula ósea con o sin masas vertebrales focales y anormalidad en la señal de la médula espinal
|
|
T1C+
|
Realce anormal de la médula ósea,
las leptomeninges o de las lesiones focales
|
|
STIR
|
MO leucémica hiperintensa
|
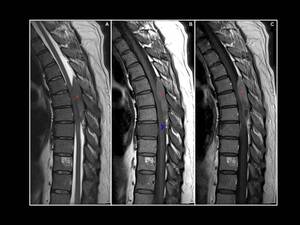
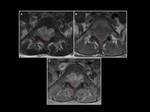
Fig. 11: Sarcoma granulocitico dorsal con importante compresión de la médula espinal en un paciente de 42 años con diagnóstico de leucemia promielocitica aguda (*) . Notese el desplasamiento dural secundario al cloroma (cabeza de flecha).
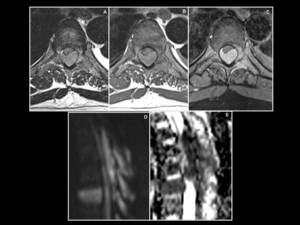
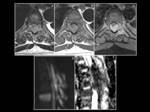
Fig. 12: En los cortes axiales del estudio realizado al paciente de la figura 11 se objetiva invasión del canal medular en mas de dos tercios de su diametro (A-C). Notese en C el realce anormal de la médula ósea en relación con infiltración ósea asociada. En D y E puede valorarse como la masa es hiperintensa en el estudio de difusión (D) e hipointensa en ADC (E).
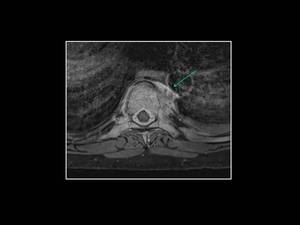
Fig. 13: Notese tambien la afectación de partes blandas paravertebrales a nivel de D8 (flecha).
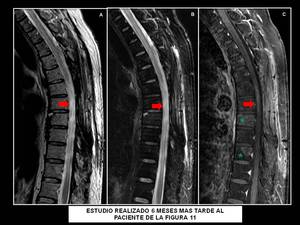
Fig. 14: Estudio realizado 6 meses mas tarde al paciente de la figura 11. T2WI(A-B) and T1WI FS tras CIV (C) que muestran edema medular difuso post-tratamiento con realce nodular en los niveles D5 a D7-D8. Este realce intramedular es secundario a mielitis por radiación del área afecta (flecha roja). Notese el compromiso óseo en diferentes niveles (*).
Mieloma Múltiple
Características Generales
- La clave para el diagnóstico es la presencia de hipointensidades multifocales,
difusas o heterogéneas en las imágenes ponderadas en T1.
- Osteopenia difusa con compromiso de la medula ósea.
- Múltiples lesiones líticas de localización típica:
-
- Esqueleto axial seguido por lesiones en los huesos largos con afectación en orden de frecuencia de:
-
- La columna vertebral
- El cráneo (mandíbula)
- Las costillas
- La pelvis
- Fracturas patológicas localizadas con frecuencia entre los niveles T6 y L4.
Hallazgos en TC
(Figura 15)
- Lesiones líticas multifocales.
- Destrucción de cuerpos vertebrales y fracturas patológicas.
- Disrupción de la cortical ósea con o sin componente de partes blandas asociado.

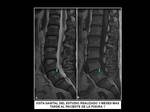
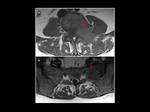
Fig. 15: Hallazgos de imagen en un paciente de 55 años con historia de mieloma múltiple, ingresado por dolor lumbar y pélvico e incapacidad para la marcha. Nótese las múltiples lesiones líticas en los cuerpos vertebrales lumbares, con fractura patológica de L5, compromiso de partes blandas y afectación del iliaco izquierdo por una lesión de similares características.
Hallazgos en RM en secuencias habituales
En los pacientes con diagnóstico de mieloma múltiple la RM puede ser normal o presentar diferentes patrones de afectación:
|
PATRON DE AFECTACION
|
HALLAZGOS EN RM
|
|
Patrón con Afectación Focal de la MO
(Figura 16)
|
- Intensidad de señal baja a intermedia en relación con la MO en las imágenes ponderadas en T1
- Hiperintensidad de señal en T2WI o en STIR
- Realce tras la administración de gadolinio
|
|
Patrón con Afectación Difusa de la MO
(Figura 17)
|
- MO con aumento de su contenido graso y señal de baja intensidad
- Discos intervertebrales iso o hiperintensos
- Realce difuso de la MO
|
|
Patrón Variegata (Moteado)
(Figura 18)
|
- Patrón parcheado,
moteado o heterogéneo
- Realce heterogéneo tras la administración de gadolinio
|
|
Otros Hallazgos
(Figura 19)
|
- Fracturas por compresión con estrechamiento variable del canal: En el 67% de los casos de apariencia benigna
|
|
Patrones de Respuesta
|
- Resolución de las anomalías en la MO
- Persistencia de los hallazgos anormales sin evidencia de realce o con realce periférico
- Conversión de patrón difuso o variegata a patrón de afectación focal
|
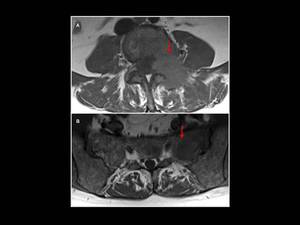
Fig. 16: Afectación focal por mieloma múltiple. Lesión única en el ala sacra izquierda con masa de partes blandas asociada (flecha en A) y baja intensidad de señal en las imágenes ponderadas en T1 (flecha en B).
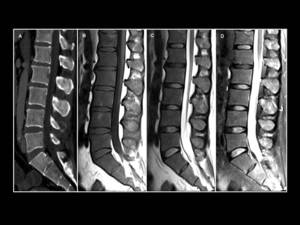
Fig. 17: Paciente de 45 años con antecedente de mieloma múltiple. TC de columna lumbar(A) e imágenes ponderadas en T1 y T2 (B-D), que muestran pérdida del patrón de trabeculación ósea normal (A) y disminución difusa en la intensidad de señal de los cuerpos vertebrales, hallazgos en relación con afectación difusa de la médula ósea por mieloma multiple.
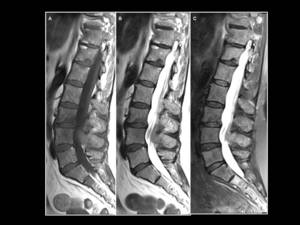
Fig. 18: Patrón variegata del mieloma múltiple. Notese la afectación parcheada de casi todos los cuerpos vertebrales lumbares y su similar apariencia con la enfermedad metastásica.
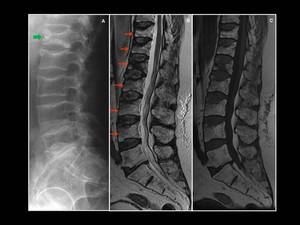
Fig. 19: Otros hallazgos del mieloma multiple. Múltiples fracturas por compresión de los cuerpos vertebrales en los niveles D11/12 y L1 a L4 en un hombre de 60 años con antecedente de MM. Notese en T1WI and T2WI (B-C) la disminución en la intensidad de señal de las vertebras afectas.
Diagnóstico Diferencial
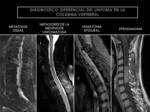
Linfoma
Se deben incluir en su diagnóstico diferencial patologías tales como el hematoma epidural,
la enfermedad metastásica,
el granuloma eosinofílico,
las meningitis neoplásicas/granulomatosas o infecciosas,
el ependimoma y el astrocitoma (Algoritmos diagnósticos y ejemplos en las figuras 20,21).
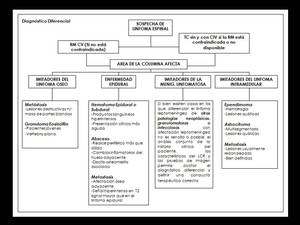
Fig. 20: Algoritmo para el diagnóstico diferencial del linfoma en la columna vertebral.
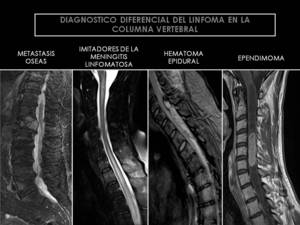
Fig. 21: Diagnóstico diferencial del linfoma en la columna vertebral.
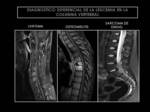
Leucemia
En su diagnóstico diferencial incluir primero la enfermedad metastásica,
seguido por la histiocitosis de células de Langerhans,
la osteomielitis y el linfoma (Algoritmos diagnósticos y ejemplos en las figuras 22,23).
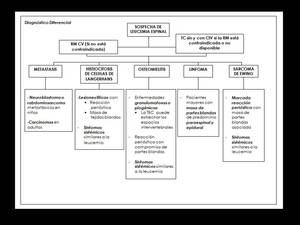
Fig. 22: Algoritmo para el diagnóstico diferencial de la leucemia en la columna vertebral.
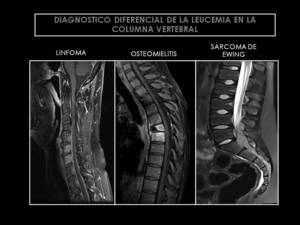
Fig. 23: Diagnóstico diferencial de la leucemia en la columna vertebral.
Mieloma Múltiple
Las metástasis,
la osteoporosis y la hiperplasia de la MO,
son los diagnósticos diferenciales comunes para esta patología (Algoritmos diagnósticos y ejemplos en las figuras 24,25).
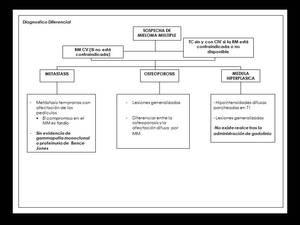
Fig. 24: Algoritmo para el diagnóstico diferencial del mieloma múltiple en la columna vertebral.
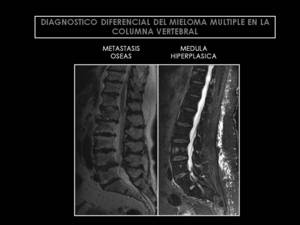
Fig. 25: Diagnóstico diferencial del mieloma múltiple en la columna vertebral.