Es un estudio no experimental,
prospectivo y descriptivo,
iniciado en el año 2011 que continúa abierto en el momento actual (agosto del año 2013).
1.
Descripción de la muestra
Criterios de inclusión:
-Pacientes con RM realizada en el Hospital Universitario Miguel Servet.
-Diagnóstico anatomo-patológico de enfermedad de Crohn.
-Sospecha de reagudización: clínico-analítica.
Criterios de exclusión:
-No aceptación del consentimiento informado.
-Contraindicaciones del contraste ecográfico (hexafloruro de azufre): patología cardíaca,
embarazadas y menores de 18 años.
-Estudios de RM sin signos de actividad inflamatoria.
-Estudios de RM artefactados por dificultad de mantener apnea respiratoria,
que impide la adecuada valoración.
Los pacientes seleccionados para la realización de entero-RM,
corresponden a un total de 32 pacientes,
23 hombres y 9 mujeres,
con un rango de edad entre 18 a 71 años y una media de 41 años.
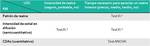
Una vez realizada la entero-RM (secuencias representadas en la tabla 1),
un radiólogo especializado en radiología digestiva,
únicamente si existen hallazgos sugestivos de actividad inflamatoria indica la realización de una ecografía con contraste.
En esta fase,
2 pacientes se excluyeron del estudio al no presentar signos de actividad inflamatoria en RM.
A continuación,
previamente a la realización de la ecografía,
se toman medidas de peso y talla.
Posteriormente,
un segundo radiólogo,
también especializado en radiología digestiva,
efectúa un estudio ecográfico,
sin conocimiento previo de los hallazgos en RM.
Dicho estudio se realiza con un intervalo no superior a 24 horas respecto a la RM.
El estudio completo se realizó en 26 de los 30 pacientes.
Los motivos por los que no se realizaron las ecografías con contraste en estos 4 pacientes fueron la no localización del asa afecta (1 caso) y problemas técnicos o motivos personales de los pacientes en los 3 restantes.
El procedimiento realizado está representado en la figura 1.
2.
Descripción técnica
2.1.
Resonancia Magnética
-Preparación previa: el paciente debe acudir en ayunas al Servicio de Radiología,
una hora antes de la cita y que ingiera1500ml.
de una solución acuosa con polietilenglicol (PEG) 4000.
El polietilenglicol es una sustancia no absorbible iso-osmolar que permite mantener durante más tiempo el agua en el tubo digestivo.
El agua se emplea como contraste bifásico produciendo un efecto negativo con caída de la señal en secuencias potenciadas en T1 y efecto positivo de aumento de señal en secuencias potenciadas en T2 produciendo una distensión satisfactoria del intestino delgado(1). También se administra a los pacientes 10mg.
de buscapina por vía intravenosa para disminuir los movimientos peristálticos intestinales.
-Equipo de RM:1,5 T.
-Antena de superficie y bobina de cuerpo entero,
activando el dispositivo de sincronización respiratoria.
-Colocación del paciente: decúbito supino.
En caso de claustrofobia leve y ausencia de estomas o cicatrices abdominales se puede realizar en decúbito prono.
-Material de contraste:se inyectan por vía venosa periférica 0,1cc/kg.
de una solución de Gadolinio ( Gadopentetato de dimeglumina 0,5 mmol/ml,
o Gadodiamida 0,5mmol/ml)
Gadopentetato de dimeglumina 0,5 mmol/ml,
o Gadodiamida 0,5mmol/ml)
A continuación,
se evalúan todas las secuencias de RM (tabla 1),
para determinar si existen signos de actividad intestinal y extraintestinal.
Según la literatura (2-10),
hemos valorado por su precisión diagnóstica,
los siguientes signos de actividad:
- Engrosamiento parietal >3mm.
- Aumento de señal parietal T2 en relación con edema submucoso.
- Úlceras murales y seudopólipos endoluminales.
- Realce parietal intenso,
en comparación con un asa normal,
con patrón de realce mucoso o estratificado,
("signo de la diana" con realce mucoso y seroso y edema de submucosa y muscularis).
- Estriación de la grasa adyacente (disminución de señal de la grasa en secuencia T2 sin saturación de la grasa).
- Congestión vascular (vasa recta prominentes o "signo del peine").
- Ganglios mesentéricos aumentados de tamaño (>1cm).
- Presencia de flemón (colección mal definida sin realce periférico) o absceso (colección bien definida con realce periférico),
tracto sinusal o fístula (imagen lineal hiperintensa en secuencias T2 y realce con contraste,
con comunicación o no con estructuras orgánicas).
La RM permite la obtención de imágenes multiplanares con excelente resolución de los tejidos blandos,
sin exposición a radiaciones ionizantes,
constituyendo actualmente la prueba de elección para valorar la actividad inflamatoria en pacientes diagnosticados de enfermedad de Crohn con empeoramiento de su sintomatología.
Los principales inconvenientes de la RM,
son la baja disponibilidad,
el mayor tiempo de realización y coste económico,
así como la peor tolerancia por parte de los pacientes(4,5).
2.2.
Ecografía con contraste.
-Sonda de ultrasonidos:sonda convex multifrecuencia (5-3MHz).
-Contraste endovenoso: viales de 5ml deun compuesto de hexafloruro de azufre.
Se inyectan 4ml en bolo y 10ml de suero fisiológico (0,9% de cloruro sódico) por vía venosa periférica.
3.
Definición de los datos
3.1.
Datos del paciente
Los pacientes evaluados mediante RM con indicación de USC,
fueron medidos y pesados esa misma mañana y se recopilaron los siguientes datos: nombre y apellidos,
número de historia,
edad,
sexo,
y fecha de la última colonoscopia.
3.2.
Resonancia magnética
Retrospectivamente se tomaron una serie de medidas en el asa intestinal de mayor grosor parietal (mínimo superior a 3 mm) y de mayor realce mucoso en la secuencia coronal SPGR T1 3D con saturación grasa a los 70 segundos tras la administración de contraste endovenoso.
Se seleccionó en el mismo estudio un asa intestinal control de grosor parietal normal (siempre inferior a 3mm),
sin realce parietal significativo,
preferentemente de íleon distal a menos de 10 cm.
de la válvula ileocecal.
Se llevaron a cabo mediciones similares a las tomadas en el asa afecta,
estando representadas en la tabla 2 y figura 3.
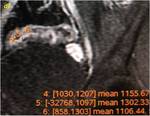
Se muestran casos en los que queda representado el método de medición del realce mucoso parietal y la señal ruido en las secuencias SPGR 3D T1 (ver ejemplo 1 de medición de RRC representado en figuras 3-8).
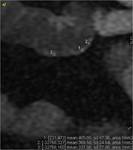
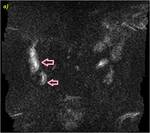
Hemos evaluado también las imágenes potenciadas en difusión (figura 4) debido a que algunos autores(12) han demostrado que pueden ayudar a distinguir la inflamación activa de la crónica o fibrótica de forma semicuantitativa(13,14,15) y cuantitativa mediante los valores de CDA.
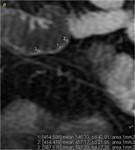
Las mediciones de los valores de CDA también quedan representados en dos ejemplos(ver ejemplos 2,
figuras 9-12 y ejemplo 3,
figuras 13 y 14).
Ejemplo 1
Medición de 3 valores de ruido con ROI en una región extra-corporal lo más próxima posible a la pared abdominal eligiendo la misma área en las secuencias SPGR T1 sin y tras la administración de contraste (imágenes a y b).
Medición de 3 valores en la mucosa del asa intestinal con signos de actividad y mayor grosor parietal en la secuencia sin y tras la administración de contraste a los 70 segundos ambas en plano coronal (imágenes c y d).
Medición de 3 valores en la mucosa de un asa intestinal sin signos inflamatorios en la secuencia sin y tras la administración de contraste (a los 70 segundos)en plano coronal (imágenes e y f) .
Ejemplo 2
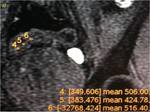
En las secuencias de difusión b 600 en plano coronal,
se miden 3 valores de CDA con ROI en la mucosa parietal con mayor intensidad de señal en las imágenes de difusión en el asa de mayor afectación inflamatoria (imágenes a y b) y 3 valores en la misma secuencia en la mucosa de un asa control (imágenes c y d), posteriormente se calculan las medias de los 3 valores medidos.
Ejemplo 3
Mostramos las mediciones de CDA realizadas en el asa intestinal patológica (imágenes a y b) y en un asa control de otro paciente (no mostradas).
3.3.
Ecografía con contraste
Inicialmente,
el estudio se realizó sin la administración de contraste endovenoso (modo B o basal) evaluando el abdomen en 4 secciones (cuadrantes superior e inferior derechos e izquierdos),
empezando en el lado no doloroso y posteriormente en el lado contralateral,
para identificar la extensión inflamatoria y el asa intestinal más inflamada.
Una vez identificada el asa intestinal de mayor grosor parietal,
se anotaron las siguientes valoraciones (tabla3):
Modo B:
-Localización: íleon terminal,
distal o proximal,
yeyuno,
ciego,
colon (ascendente,
descendente,
transverso,
sigma).
-Grosor parietal (siempre superior a 3 mm.).
-Estenosis (engrosamiento parietal con disminución de la luz y dilatación del segmento inmediatamente proximal >3cm.): Sí / No.
-Complicaciones (Absceso,
flemón,
fístula): Sí / No.
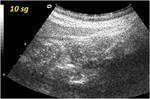
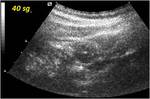
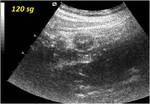
Previamente a la inyección de contraste endovenoso,
se regulan diversos parámetros técnicos del equipo tales como la activación del "modo armónico" y el descenso del denominado Índice Mecánico (IM).
Posteriormente,
se monitoriza el realce parietal tras la inyección de contraste en cada estudio,
grabando imágenes dinámicas cada 5sg.
durante 120sg.
y anotando posteriormente los siguientes resultados:
Con contraste:
-Intensidad de realce (análisis semicuantitativo): no,
probable,
seguro.
-Tipo de realce predominante: homogéneo,
irregular,
no (no se identifica realce).
-Tiempo necesario para apreciar con la máxima intensidad el patrón de realce: en segundos, para su posterior clasificación en:
- Realce precoz: <35segundos
- Realce medio: 36-59segundos.
- Realce tardío:>60 segundos.
- No: no realza intensamente durante los 120 segundos de estudio.
La ecografía es una técnica con mayor resolución temporal,
bajo coste,
rápida,
no invasiva,
que puede ser útil en el seguimiento de estos pacientes.
El signo ecográfico principal en la EC es el engrosamiento parietal superior a 3mm.
Además,
los segmentos inflamados normalmente aparecen rígidos con pérdida de los movimientos peristálticos normales.
La ventaja fundamental (16,17) de la ecografía con contraste respecto a la ecografía sin contraste (basal o modo B),
es la capacidad de evaluar la microvascularización parietal del intestino(18) y tejidos perientéricos,
de forma que se puede diferenciar entre inflamación activa (realce parietal,
hipervascularización) de la fase de fibrosis (ausencia de realce).
En la enfermedad de Crohn,
además de emplearse para evaluar la actividad,
se ha analizado su utilidad para distinguir flemones de abscesos,
o estenosis inflamatorias de fibróticas,
detectar masas o signos de recurrencia así como para evaluar la respuesta al tratamiento.
Las limitaciones fundamentales de la ecografía son la dependencia del operador,
la menor reproductibilidad y eficacia con la aireación intestinal y la dificultad para valorar los segmentos pélvicos profundos.
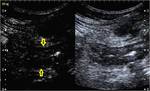
Presentamos algunos de los casos más representativos de actividad inflamatoria (11 casos).
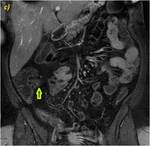
Caso 1 (figuras 15-20)
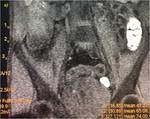
Secuencias de RM,
SSFSE T2 (a) en plano coronal,
SSFP 2D T2 en plano coronal sin saturación grasa (b) y en plano axial con saturación grasa (c),
SPGR T1 sin (d) y tras la administración de contraste intravenoso con adquisiciones a los 45,
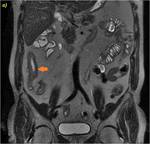
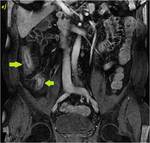
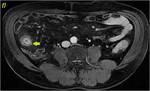
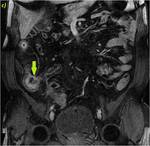
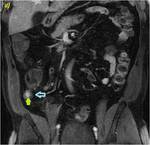
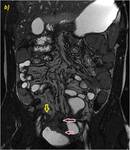
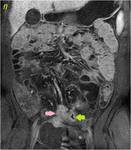
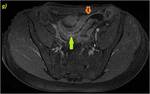
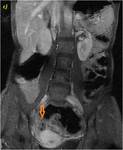
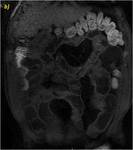
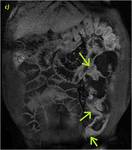
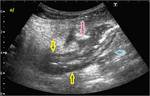
70 (e) y 120 segundos (f) en cortes coronales (d y e) y axiales (f): Se objetiva engrosamiento significativo parietal de un segmento de íleon distal con edema submucoso (flechas naranjas en a y c), estriación de la grasa adyacente y congestión de los vasos rectos,
“signo del peine” (flecha amarilla en b). El segmento de íleon distal presenta un realce parietal significativo respecto al estudio sin contraste (flecha verde hueca en d) de la mucosa y de la serosa,
sin realce de la submucosa por presencia de edema,
conformando un característico patrón “en diana” (flechas verdes rellenas en e y f).
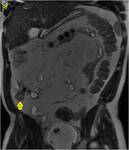
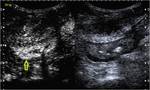
Caso 2 (figuras 21-24)
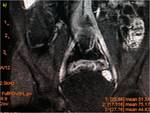
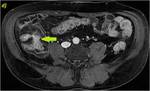
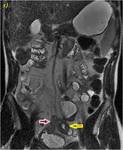
Secuencias de RM,
SSFSE T2 en plano coronal (a) y SPGR T1 3D sin (b) y tras la administración de contraste intravenoso a los 70 segundos en plano coronal y axial a los 120 s.
(c y d,
respectivamente).Engrosamiento parietal de un asa de íleon distal con afectación inflamatoria de la grasa adyacente.
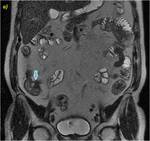
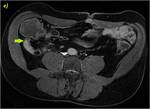
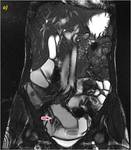
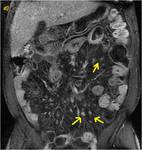
Se objetiva un trayecto fistuloso ileo-ileal entre dos zonas de un extenso segmento afectado de íleon distal (flecha azul hueca en la imagen a). En el estudio con contraste se determina un realce significativo parietal del segmento intestinal afecto así como del trayecto fistuloso descrito (flechas verdes huecas en el estudio sin contraste o imagen b y flechas verdes rellenas en c y d).
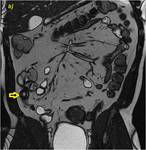
Caso 3 (figuras 25-27)
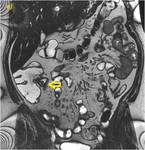
Secuencias de RM,
SSFP T2,
2D en plano coronal (a),
SSFP T2,
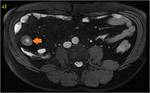
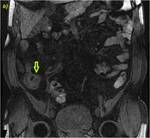
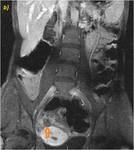
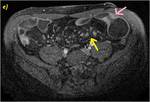
2D con saturación grasa en plano axial (b) y SPGR T13D con adquisición a los 70 segundos de la administración de contraste intravenoso (c). Se muestra un discreto engrosamiento parietal irregular con presencia de úlceras perpendiculares al eje de un segmento de íleon terminal (flechas rosas en a y b). La mucosa parietal presenta un parcial y tenue realce mucoso determinando un patrón irregular con discreta alteración de la grasa adyacente.
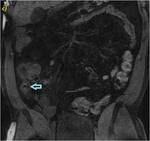
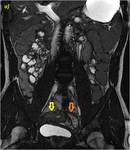
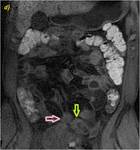
Caso 4 (28-33)
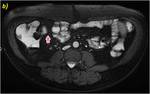
Estudio de RM con secuencias SSFSE T2 (a),
SSFP T2,
2D (b),
SPGR T1 3D sin contraste (c) y con adquisiciones a los 70 y 120 segundos después de la administración de contraste intravenoso en planos coronal y axial (d y e,
respectivamente). Paciente intervenido en dos ocasiones por fístulas entero-cutáneas y entero-vesicales con resección ileal,
sigmoidea y anastomosis latero-lateral íleo-transversa y sigmoidea. Se objetiva un engrosamiento parietal (flechas amarillas en a y b) en un segmento de íleon en la región de la anastomosis íleo-cólica.
Tras la administración de contraste,
se puede apreciar un realce mucoso parietal (flecha verde en d y e).
Se aprecian también pequeñas áreas parcheadas de infiltración grasa parietal en secuencias con saturación grasa (flechas azules en c y d). En las secuencias potenciadas en difusión con factor b 600 (f), se muestra una discreta hiperintensidad en la mucosa parietal de un segmento ileal (flechas finas rosas),
fundamentalmente en la región de la anastomosis,
aunque no es significativa,
siendo clasificada en el estudio como restricción a la difusión “probable”.
Caso 5 (figuras 34-40)
Estudio de RM con secuencias SSFP T2,
2D (a y b),
SSFSE T2 (c),
SPGR 3D T1 sin (d) y tras la administración de contraste con adquisiciones a los 45 y 70 segundos en plano coronal (e y f) y a los 120 segundos en plano axial (g).
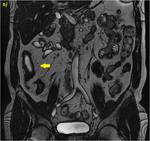
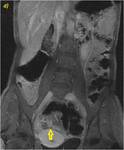
Se objetiva un engrosamiento segmentario parietal de un asa de íleon terminal (flechas amarillas en a-c),
con estenosis y dilatación secundaria del segmento proximal (flechas naranjas en a y g),
con significativo realce de la mucosa parietal (flechas verdes rellenas en e-g).
Se observa un trayecto fistuloso entero-vesical con engrosamiento focal del segmento ileal y de la cúpula vesical que realza intensamente con contraste (flechas rosas rellenas en b,
c y g).
Caso 6 (figuras 41-45)
Estudio de RM con secuencias SSFP T2,
2D en plano coronal (a),
y SPGR 3D T1 a los 45,
70 y 120 segundos tras la administración de gadolinio intravenoso en planos coronales (b,
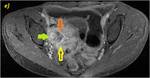
c y d) y axial a los 120 segundos (e). Se aprecia un segmento de íleon terminal con engrosamiento parietal y estenosis a dicho nivel (flecha rosa en a) que ocasiona una secundaria dilatación de las asas proximales.
El segmento en secuencias con contraste muestra realce mucoso (flechas verdes en e) e imprecisa definición de sus contornos a consecuencia de infiltración mesentérica de aspecto flemonoso (flechas amarillas en d y e).
Se objetiva una pequeña colección parietal con focos de vacío de señal sugestivos de gas,
compatible con absceso parietal (flechas naranjas en b,
c y e). Ecográficamente no se pudo identificar el asa intestinal activa debido al cuadro oclusivo subyacente.
Caso 7 (figuras 46-50)
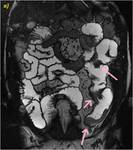
Estudio de RM con secuencias SSFP T2,
2D en plano coronal (a),
secuencias SPGR 3D T1 sin (b) y tras la administración de contraste intravenoso a los 70 segundos en plano coronal (c y d) y axial (e). Se objetivan varios segmentos cortos estenóticos de intestino delgado (flechas rosas en a y e) con dilatación pre-estenótica secundaria.
La pared de dichos segmentos se muestra moderadamente engrosada e irregular con realce homogéneo intenso (flechas verdes en c y e). Adicionalmente podemos observar adenopatías mesentéricas y leve aumento de la vascularización mesentérica (flechas amarillas en d y e).
Caso 8 (figuras 51-54)
Secuencias de RM, SSFP T2,
2D en plano coronal (a),
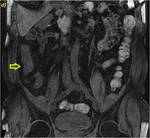
SPGR 3D T1 a los 70 y 120 segundos de la administración de contraste intravenoso en plano coronal (b y c) y secuencia de difusión con factor b 600 en plano coronal (d). Se determina un engrosamiento parietal leve de un segmento de íleon terminal y distal (flecha amarilla en a) con irregularidad de sus márgenes y estenosis asociada.
Presenta realce laminar fino en fases precoces de la administración de contraste (flecha verde en b) alcanzando un patrón homogéneo en la secuencia tardía (flecha verde en c),
dicho comportamiento sugiere enfermedad fibro-estenótica crónica en fase de actividad.
En difusión,
se muestra una leve hiperintensidad mucosa,
siendo clasificado este caso como restricción probable (flecha rosa en d).
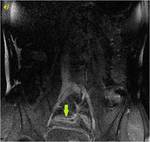
Caso 9 (figuras 55 y 56)
Secuencias de RM potenciadas en difusión con factor b 800 en planos coronal y axial (a y b). Se observa hiperintensidad de señal significativa de la mucosa y serosa parietales de un segmento de intestino delgado (flechas rosas en a y b),
que se correlacionó con valores muy bajos de coeficientes de difusión aparente,
siendo clasificado en el grupo de restricción a la difusión significativa “segura”.
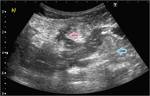
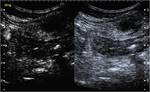
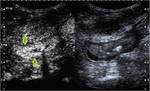
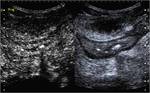
Caso 10 (figuras 57-66)
Estudio ecográfico inicial en modo B (imágenes a y b) y posteriormente con administración de contraste intravenoso (con imágenes seriadas a los 10,
20,
25,
30,
35,
45,
75 y 120 segundos). En modo B,
se localiza un segmento de íleon terminal de paredes engrosadas (flechas amarillas en a), con afectación de la grasa adyacente (flecha azul en a y b) y un trayecto sinusal entero-mesentérico anterior (flechas rosas). Se administran a continuación 4ml de contraste,
apreciándose un realce homogéneo precoz (flechas verdes) significativo (con mayor intensidad parietal a los 35 segundos) determinando con certeza signos de actividad inflamatoria.
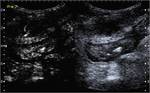
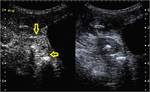
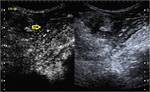
Caso 11(figuras 67-70)
Ecografía en modo B (imagen a) y con administración de contraste (imágenes seriadas b-d): se aprecian un engrosamiento significativo de un segmento de íleon terminal con afectación inflamatoria de la grasa regional.
Sin embargo,
en las imágenes con contraste no se objetiva realce parietal en los 2 minutos de estudio.
4.
AnÁlisis de los datos:
4.1.
Estudio descriptivo
4.1.1. Se describen inicialmente los hallazgos morfológicos en RM y USC,
todos ellos representados en la tabla 3:
-Localización del asa intestinal afectada para evaluar la prevalencia de la enfermedad y la capacidad de la ecografía para detectar la actividad inflamatoria.
-Grosor parietal máximo en el asa afectada en ambas técnicas con determinación del rango,
media.
-Respecto a las complicaciones,
se ha estudiado fundamentalmente en RM,
para determinar los signos de inflamación activa. Los flemones,
abscesos,
tractos sinusales y las fístulas están presentes en la fase activa de la enfermedad.
Se ha valorado también la presencia de complicaciones en la ecografía,
pero el objetivo del trabajo no es comparar la eficacia de la misma frente a la resonancia magnética.
-Se determinan los patrones de realce más frecuentes en RM (laminar,
homogéneo e irregular) y en USC (homogéneo e irregular).
En USC,
valoramos también el tiempo en segundos para objetivar un realce intenso parietal,
determinando el rango y media del tiempo en segundos y el número de pacientes con cada intensidad de realce (precoz,
medio,
tardío o sin realce intenso).
-Indicamos el rango y media de los valores de señal ruido y de intensidad de señal parietal medidos previamente con ROI en las secuencias de RM,
SPGR 3D T1 sin y tras la administración de contraste endovenoso en el asa patológica y en el asa control (tabla 2).
-Se calculan posteriormente los valores numéricos de realce relativo de contraste (RRC) de la pared intestinal patológica y de un asa intestinal normal en cada uno de los pacientes (representado en la figura 71).
Para ello,
se emplean los valores medios de intensidad de señal de los 3 valores medidos previamente con ROI en la secuencia SPGR 3D T1 a los 70sg.
y en la secuencia SPGR 3D T1 sin contraste y el valor medio de la señal ruido obtenido en ambas secuencias,
relacionando las mediciones mediante una fórmula matemática11.
-Determinamos el rango y media de los valores de CDA medidos previamente con ROI en el asa patológica y en el asa normal en cada paciente.
4.1.2. Se calcula el índice de masa corporal (IMC) a partir del peso y talla de cada paciente para determinar si el peso corporal puede alterar la sensibilidad de la ecografía.
4.1.3. Finalmente,
con los resultados obtenidos y la literatura revisada,
pretendemos establecer cuáles son los signos parietales que sugieren alta probabilidad de inflamación aguda con ambas técnicas.
Los signos extraintestinales de actividad ("signo del peine",
adenopatías,
edema de la grasa mesentérica) se han valorado en RM únicamente para la selección de pacientes candidatos a la realización de USC.
4.2.
Estudio descriptivo-analítico
4.2.1 Resonancia magnética
En la muestra de 30 pacientes con RM realizada,
se han establecido los siguientes análisis (figura 72):
-La relación entre el grosor parietal (en milímetros) y el patrón de realce parietal mediante el test ANOVA y secundariamente,
hemos empleado el T-test para evaluar el patrón laminar con el grosor parietal.
-Hemos establecido mediante el T-test la relación entre el grosor parietal e intensidad de señal semicuantitativa en imágenes de difusión.
-La relación entre el patrón de realce objetivado en RM y la intensidad de señal semicuantitativa en imágenes de difusión (no/probable,
seguro) la hemos estudiado mediante tablas de contingencia Xi2
-Para establecer una correlación entre RRC y CDA hemos utilizado el coeficiente de Spearman.
-Mediante las curvas COR (de Características Operativas para el Receptor) hemos analizado la sensibilidad y especificidad diagnóstica de ambos parámetros por separado (RRC y CDA).
-Finalmente,
hemos utilizado el test de Wilcoxon,
para establecer una comparación de medias relacionadas de los valores de RRC y CDA obtenidos en el asa normal y en el asa patológica.
4.2.2.
Ecografía con contraste
-En la muestra de 26 pacientes con estudio ecográfico realizado,
aplicamos el T-test para establecer relación entre el grosor parietal (en mm.) con la intensidad de realce parietal,
unificando el realce probable o no presente (variable dicotómica: seguro,
probable/no).
4.2.3.
Resonancia magnética y ecografía con contraste
En los 26 pacientes con el estudio completo,
se evaluaron los siguientes análisis (figura 73):
-Analizamos con el test de Xi2 cada uno de los patrones de realce apreciados en RM (laminar,
homogéneo,
irregular) con el tiempo necesario para que la pared intestinal del asa patológica realce intensamente en ecografía (precoz,
medio,
tardío,
no).
-Estudiamos la correlación entre los valores de CDA de la RM y el tiempo necesario en alcanzar un realce intenso en ecografía (precoz,
medio,
tardío,
no) mediante el test de ANOVA.
-Analizamos laintensidad de realce en ecografía (no/probable,
seguro) respecto a la intensidad de señal semicuantitativa en las imágenes de difusión (no/probable,
seguro) mediante el test de Xi2 y valor de concordancia kappa.
-Finalmente valoramos el tiempo necesario en alcanzar un realce intenso en ecografía (precoz,
medio,
tardío,
no) y la intensidad de señal semicuantitativa en imágenes de difusión (no,
probable,
seguro) mediante el test de Xi2.
Poder estadístico
-Los cálculos se han realizado con el programa SPSS versión 17 (2008).
-El valor de p considerado significativo fue <0,05.