INTRODUCCIÓN
La esclerosis tuberosa es un síndrome neurocutáneo caracterizado por la formación de lesiones hamartomatosas en múltiples órganos,
pulmones,
cerebro,
riñones,
piel,
corazón y otros órganos. Se trata de la segunda facomatosis en frecuencia tras la neurofibromatosis tipo I.
Las pruebas de imagen tienen un peso importante en detectar las alteraciones y definir parcialmente los criterios diagnósticos.
Esta enfermedad se conoce también como Enfermedad de Bourneville,
nombrada así en honor al médico francés,
quien describió una serie de pacientes con esta patología,
en 1880.
Es una enfermedad autosómica dominante asociada con,
al menos,
dos cromosomas separados (Complejo 1 Esclerosis Tuberosa,
encontrado en el cromosoma 9 y C2 ET en el cromosoma 16).
Se piensa que la ET resulta de una mutación esporádica en la mayoría de los pacientes aunque no tengan antecedentes familiares de la enfermedad.
La prevalencia estimada oscila entre 1 en 6 000 a 1 en 12 000.
Clásicamente,
se describe una tríada de manifestaciones clínicas en la ET (Triada de Vogt): retraso mental,
epilepsia y adenoma sebáceo.
Sin embargo,
se debe mencionar que la mitad de los enfermos de ET tiene inteligencia normal y que un cuarto de ellos no tiene epilepsia.
Actualmente,
se aplican los criterios propuestos por Gómez, basados en el hallazgo de manifestaciones clínicas mayores y menores.
En el diagnóstico de estas manifestaciones,
tiene gran relevancia la evaluación imagenológica,
con gran peso en la determinación de la conducta a seguir.
La presencia de manifestaciones radiológicas comunes permite confirmar el diagnóstico en casos con síntomas clínicos característicos o lesiones cutaneas,
pero también para sospechar el diagnóstico en casos sin ningún signo clínico.
Los hamartomas son la piedra angular en el diagnóstico de la ET.
Son tumores compuestos por células normales pero con tejido desorganizado y se pueden desarrollar en cualquier órgano.
Los hallazgos radiológicos más comunes son: rabdomioma cardíaco,
angiomiolipoma renal,
tubers corticales y subependimales y anomalías de la sustancia blanca.
Otros: linfangioleiomiomatosis pulmonar,
hiperplasia neumocítica micronodular multifocal,
quistes renales,
afectación osea,
hepática,
tracto alimentario.
La clínica y el pronóstico dependen de las manifestaciones clínicas en los órganos afectados
Criterios Diagnóstico para el Complejo Esclerosis Tuberosa (TSC)
Los criterios diagnósticos para el Complejo Esclerosis Tuberosa (TSC) fueron revisados en la Tuberous Sclerosis Complex Consensus Conference,
Julio de 1998.
TSC Definitiva: Dos criterios mayores o un criterio mayor más dos criterios menores
TSC Probable: Un criterio mayor más un criterio menor
TSC Posible: Un criterio mayor o dos criterios menores.
Criterios Mayores
Angiofibromas faciales o placas en la frente
Fibromas no traumáticos ungueales o periungueales
Máculas hipomelanóticas (tres o más)
Placa de piel de zapa (nevus de tejido conectivo)
Hamartomas nodulares retinales múltiples
Tubérculo cortical
Nódulos subependimarios
Astrocitoma de células gigantes subependimario
Rabdomioma cardíaco,
único o múltiples
Linfangiomiomatosis
Angiomiolipoma renal
Criterios Menores
Piqueteado múltiple del esmalte dental distribuido al azar
Pólipos hamartomatosos rectales
Quistes óseos
Líneas de migración radial de la sustancia blanca cerebral
Fibromas gingivales
Hamartoma no renal
Manchas acrómicas retinales
Lesiones dérmicas en "Confetti"
Quistes renales múltiples
A pesar de los avances terapeúticos,
la morbimortalidad de la ET es todavía elevada: hasta el 40% de los pacientes fallecen antes de los 35 años,
siendo las causas más frecuentes insuficiencia renal,
tumor cerebral o status epiléptico.
LESIONES CUTANEAS
Máculas hipopigmentadas (90%),
angiofibromas faciales/adenomas sebaceos (75%,
distribución en alas de mariposa),
areas parcheadas de piel de naranja en región lumbosacra (20-30%),
fibromas subungueales (20%).
Son el único criterio diagnóstico mayor que puede evaluarse en el examen clínico.
La afectación ocular también es común y consiste en hamartomas retinianos,
placas de despigmentación retiniana y catarata.
MANIFESTACIONES CEREBRALES
Tubers corticales y nódulos subependimarios (95-100%),
astrocitomas
de células gigantes subependimarios*,
alteraciones de la sustancia blanca (40-90%).
Suelen observarse en casi todos los pacientes,
excepto*.
Otras manifestaciones infrecuentes incluyen atrofia cerebelosa,
aneurismas cerebrales,
agenesia del cuerpo calloso,
Chiari,
microcefalia…
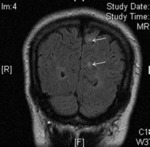
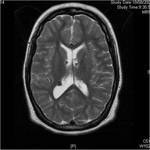
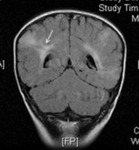
Tubers corticales
Son alteraciones del desarrollo caracterizadas por la pérdida de la estructura normal de la corteza cerebral con acúmulo de neuronas dismórficas y grandes astrocitos.
Se asocian a alteraciones de la sustancia blanca adyacente y están vinculados con epilepsia,
alteraciones del comportamiento y deterioro cognitivo.
Alrededor del 50% se encuentran en los lóbulos frontales (cortical o sustancia blanca).
En algunos casos pueden presentar calcificaciones o degeneración quística central.
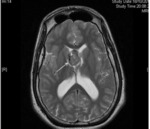
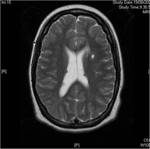
En resonancia magnética (RM) presentan un aumento de señal en las secuencias potenciadas en T2 y una baja intensidad de señal en las secuencias T1
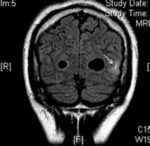
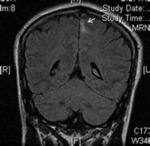
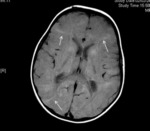
Nódulos subependimarios
Son hamartomas localizados en el tejido subependimario,
más frecuentemente en la región del foramen de Monro.
A diferencia de los tubers corticales no está clara su asociación con las manifestaciones neurológicas de la esclerosis tuberosa.
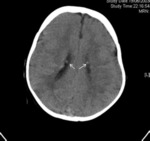
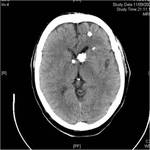
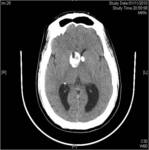
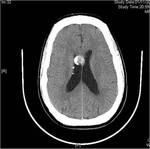
Frecuentemente calcifican,
por lo que se pueden identificar en la tomografía computarizada (TC) sin contraste como múltiples nódulos hiperdensos localizados alrededor de los ventrículos laterales .
En RM presentan un aumento de señal en las 4 secuencias potenciadas en T1 y baja señal en las secuencias T2.
En torno al 5-10% degeneran hacia astrocitomas subependimarios de células gigantes.
Astrocitomas de células gigantes subependimarios
Son neoplasias de bajo grado constituidas por astrocitos y células gigantes.
Son tumores de bajo grado que presentan mínimo edema,
crecimiento lento y escasa invasión.
Está demostrado que derivan de los nódulos subependimarios.
Presentan mayor tamaño y realce con el contraste endovenoso y se localizan típicamente en el foramen de Monro,
por lo que pueden causar hidrocefalia.
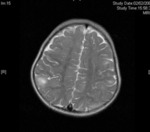
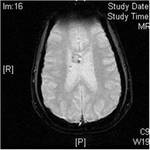
Anomalías de la sustancia blanca
Lineas de migración radial: representan neuronas y tejido glial heterotópicos arrastrados durante la migración cortical y se extienden desde la superficie ependimaria hasta la cortex.
No se suelen demostrar en la TC,
pero son facilmente visibles en la RM,
con una señal similar a los túberes.
Normalmente afectan a la sustancia blanca de los lóbulos frontales de forma bilateral.
En RM se visualizan como bandas rectas o curvilíneas que se extienden desde la sustancia blanca yuxtaventricular hasta los tubers corticales o la corteza normal.
Presentan una señal intensa en las secuencias potenciadas en T2 y baja señal en las secuencias T1.
Quistes en la sustancia blanca
Generalmente periventriculares,
de etiología desconocida y con una señal similar al LCR en la RM.
Se presentan en casi la mitad de los pacientes.
Otras alteraciones neurorradiológicas menos frecuentes asociadas a la ET son atrofia,
infartos,
aneurismas cerebrales,
disgenesia del cuerpo calloso,
malformación de Chiari y quistes aracnoideos.
MANIFESTACIONES TORÁCICAS
Rabdomioma cardiaco
Una manifestación frecuente de la ET es el rabdomioma cardiaco.
Se trata de un tumor benigno del músculo estriado caracterizado histológicamente por la presencia de células araña,
que se denominan así por las extensiones radiales que presenta su citoplasma.
Estos tumores suelen aparecer durante el primer año de vida o incluso en el feto y su diagnóstico obliga a descartar esta enfermedad debido a su estrecha asociación con la ET (el 80% de los niños con rabdomiomas cardiacos padecen ET).
Pueden ser únicos o múltiples y frecuentemente se localizan en el septo interventricular protruyendo en los ventrículos.
La mayoría regresan espontáneamente antes del nacimiento o en los primeros años de vida.
No suelen manifestarse clínicamente,
cuando lo hacen producen arritmias o insuficiencia cardiaca.
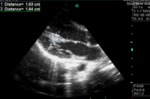
La ecocardiografía es útil para el diagnóstico y seguimiento visualizándose como lesiones ecogénicas.
La RM queda reservada para los casos en los que la ecocardiografía plantea dudas,
presentando una señal isointensa al miocardio en las secuencias potenciadas en T1 y una señal hiperintensa en las secuencias T2.
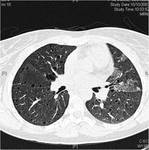
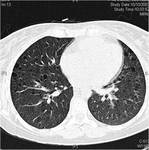
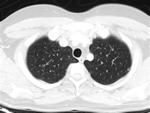
Linfangioleiomiomatosis
La implicación pulmonar en la ET se caracteriza por la linfangioleiomiomatosis pulmonar.
Es una entidad poco frecuente,
de etiología desconocida,
que afecta con mayor frecuencia a mujeres.
Se caracteriza por una proliferación intersticial difusa de haces de celulas musculares lisas asociada a hiperinsuflación y cambios quísticos en el parénquima pulmonar.
Los pacientes afectos pueden presentar disnea,
neumotórax recurrente,
tos,
hemoptisis y quilotórax.
El curso clínico es lento y progresivo hacia la insuficiencia respiratoria.
En la TC se observan quistes de pared fina de diferentes tamaños,
distribución simétrica y uniforme,
que comunican con la vía aérea.
También se pueden encontrar opacidades reticulares que reflejan edema intersticial debido a obstrucción de vasos linfáticos.
La linfangioleiomimatosis también puede darse en otras localizaciones extrapulmonares como en el retroperitoneo,
donde puede dar lugar a ascitis quilosa cuando se rompe algunos de los quistes.
Hiperplasia neumocítica micronodular multifocal.
Proliferación micronodular de neumocitos tipo II en los septos alveolares,
de tipo hamartomatoso.
La clinica es de disnea y tos,
sin una evolución fatal.
AFECTACIÓN ABDOMINAL
La afectación abdominal incluye por un lado patología renal (angiomiolipomas,
quistes y carcinoma de células renales) y por otro alteraciones retroperitoneales (linfangioleiomiomatosis retroperitoneal),
intestinales (pólipos) y hepáticas (angiomiolipomas).
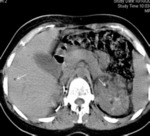
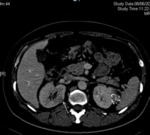
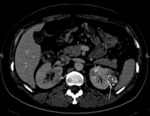
Angiomiolipomas renales (55-75%)
Los angiomiolipomas renales constituyen una de las manifestaciones más comunes de la ET.
Son los tumores benignos más frecuentes en el riñón.
Están formados,
como su nombre indica,
por vasos,
músculo liso y grasa.
Comparados con los angiomiolipomas esporádicos no asociados a ET,
en los pacientes con ET aparecen en edades más jóvenes,
suelen ser múltiples,
bilaterales y de mayor tamaño. Clínica de dolor,
masa,
hematuria,
anemia e hipertensión.
La complicación más alarmante que presentan estos tumores es la rotura,
debido a su vascularización anómala,
asociando frecuentemente aneurismas.
Mediante las pruebas de imagen,
se demuestran como lesiones bien delimitadas,
frecuentemente múltiples,
que contienen grasa y se localizan en la corteza renal.
En ecografía se visualizan como masas ecogénicas.
La presencia de grasa conlleva que presenten una baja densidad en TC y una señal igual a la grasa en todas las secuencias de RM.
Realzan tras la administración de contraste debido a su contenido vascular.
En ocasiones pueden presentar un patrón atípico infiltrante y una atenuación y señal variable en función de su composición.
También podemos encontrar angiomiolipomas en otros órganos abdominales o incluso en el retroperitoneo.
Presentan las mismas características radiológicas que los angiomiolipomas renales.
En un 5% de los angiomiolipomas no es posible demostrar grasa por tac.
En estos casos debe considerarse el diagnostico de AML si: denso en tac sin contraste,
realce discreto y homogeneo,
hipointensidad en T2,
isoecoico en ecografía .
Carcinoma de células renales
Existe evidencia en la bibliografía acerca de la asociación de la ET con carcinoma de células renales. Su incidencia es similar a la del resto de la población,
sin embargo se presenta en pacientes más jóvenes,
siendo la media de edad los 30 años.
Los hallazgos radiológicos dependen del subtipo histológico Realce heterogeneo y lavado en fase excretora precoz. En ocasiones puede ser difícil de diferenciar entre los angiomiolipomas atípicos mediante las pruebas de imagen.
Un realce homogéneo o prolongado orienta a favor del angiomiolipoma.
Quistes renales
Están presentes en menos de la mitad de los pacientes afectos de ET.
Más frecuentes en niños y jóvenes.
Suelen ser asintomáticos,
sin embargo con el tiempo crecen y pueden producir un efecto de masa que provoque hipertensión e insuficiencia renal.
Linfangioleiomiomatosis retroperitoneal.
Lesiones quísticas que corresponden a vasos linfáticos dilatados por obstrucción.
También pueden exisitir adenopatías,
ascitis,
derrame pleural.
Sintomas abdominales o en extremidades inferiores (linfedema,
parestesias…)
Manifestacions en otros organos abdominales:
Principalmente pólipos en tracto gastrointestinal.
Higado: AML,
hamartomas,
lipomas,
fibromas..
Páncreas: tumor de células de los islotes,
hamartomas…
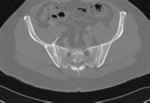
AFECTACIÓN ÓSEA
La manifestación ósea más común de la ET son lesiones quísticas irregulares que pueden localizarse tanto en la corteza como en la médula ósea.
Otras alteraciones son la hiperostosis de la tabla interna del cráneo y los islotes de esclerosis.
Puede verse afectado cualquier hueso pero con mayor frecuencia se observan alteraciones en el cráneo,
costillas,
los huesos largos de manos y pies,
la columna y la pelvis (porción ilíaca de la articulación sacroilíaca).
AFECTACIÓN VASCULAR
A pesar de que clásicamente no se ha considerado la afectación vascular en la ET,
actualmente existe una asociación documentada.
Se han descrito casos de estenosis vasculares y aneurismas cerebrales,
torácicos y abdominales.
Se cree que estas alteraciones son producidas por hamartomas que causan displasia de las paredes vasculares.