El tromboembolismo pulmonar es una entidad que clínicamente puede ser asintomática o inespecífica,
pudiendo presentar taquipnea,
dolor pleurítico o disnea.
En los pacientes con sospecha de TEP se suele valorar el dímero D,
que es un producto de degradación de la fibrina,
con alto valor predictivo negativo (útilidad para descartarlo,
pero no para confirmarlo).
Por lo tanto,
es inespecífico,
pudiendo encontrarse elevado en otros procesos como la trombosis venosa profunda,
infarto de miocardio,
coagulación intravascular diseminada,
neumonía,
insuficiencia cardíaca,
neoplasias,
cirugía reciente,
en pacientes añosos...
Existen distintos factores de riesgo: estado de hipercoagulabilidad,
cirugía reciente,
embarazo,
encamamiento prolongado,
procesos neoplásicos y el uso de anticonceptivos orales.
En los Servicios de Radiología disponemos de distintas técnias de imagen para su diagnóstico,
principalmente la radiografía simple y el TC.
La radiografía simple tiene baja sensibilidad y especificidad,
pero es de gran importancia para descartar otras causas que justifiquen la clínica en el contexto de urgencias.
Además puede ser un indicador de predicción de la utilidad de la gammagrafía.
La radiografía simple de tórax es normal en el 20-25 % de los casos con TEP,
aunque se han descrito distintos signos (también visibles en TC):
- Atelectasias segmentarias.
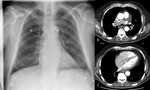
- Signo de Westermark: oligohemia de los territorios irrigados por las arterias ocluidas (Fig. 1).
- Elevación hemidiafragmática.
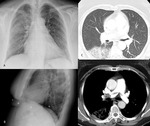
- Derrame pleural (Fig. 3).
- Signo de Fleischner (Fig. 9) : aumento de tamaño de las arterias principales debido a un trombo enclavado en las mismas.
- Cardiomegalia,
secundaria a la hipertensión pulmonar por obstrucción al flujo de sangre.
- Infarto pulmonar secundario (Fig. 2): Joroba de Hampton (consolidación triangular periférica de base pleural); y consolidación lobar o segmentaria.
- "Melting Sign",
regresión centrípeta de una consolidación,
que sugiere que es causada por hemorragia parenquimatosa,
pero sin infarto (Fig. 5).
Distintos autores también han descrito este signo en los infartos pulmonares.
La gammagrafía es una alternativa en pacientes con alergia al contraste.
La arteriografía pulmonar es tradicionalmente la prueba de referencia,
pero actualmente se ha reemplazado por el TC multidetector (TCMD).
Presenta desventajas al ser un procedimiento invasivo,
y ventajas por ser un paso previo a procedimientos terapéuticos.
El TCMD actualmente es el método de elección ante un cuadro sospechoso de tromboembolismo pulmonar agudo.
Es una técnica rápida,
no invasiva y con amplia disponibilidad.
Además tiene alta sensibilidad y especificidad (es fiable para descartar TEP).
Una gran ventaja es que proporciona información adicional,
pudiendo confirmar o descartar multitud de diagnósticos alternativos.
Signos de tromboembolismo pulmonar agudo en TCMD:
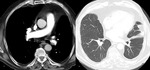
- Oclusión total del vaso: defecto de replección que afecta a la totalidad de la luz del vaso,
y que además aumenta su calibre (Fig. 7).
- Defecto de replección parcial: defecto de replección central,
en el que el trombo está rodeado de contraste (Fig. 6 ),
formando el signo del tranvía en los cortes longitudinales del mismo (Fig. 11) ; defecto de replección periférico en el que el trombo se encuentra en contacto con la pared vascular,
formando un ángulo agudo con la misma (Fig. 8).
- Áreas de vidrio deslustrado: pueden deberse a hemorragia o a disminución de la irrigación parenquimatosa del parénquima circundante (Fig. 11).
- Atelectasias: la isquemia pulmonar provoca una alteración del surfactante con colapso secundario.
- Infartos: condensaciones triangulares periféricas de base pleural sin realce tras la administración de contraste (Fig. 5).
El pronóstico y el tratamiento están íntimamente relacionados con el estado hemodinámico del paciente.
En el TC se pueden valorar distintos aspectos que sugieren gravedad,
como por ejemplo un grado de obstrucción de las arterias principales mayor del 60%,
asocia una elevada mortalidad.
Pero son los signos secundarios de una hipertensión pulmonar elevada,
los que mejor predicen la afectación hemodinámica: aumento del calibre del tronco de la pulmonar (Fig. 2 ),
dilatación ventricular derecha y desplazamiento del tabique interventricular hacia el ventrículo izquierdo (Fig. 7 ).
En el TC,
como se ha comentado,
se pueden descartar o sugerir otras patologías con clínica superponible,
como es la pericarditis (engrosamiento y derrame pericárdico),
el infarto de miocardio,
angina,
insuficiencia cardíaca congestiva,
disección aórtica,
patología esofágica,
neumonía,
EPOC,
tapones mucosos,
neoplasias (primarias o secundarias),
fracturas costales o neumotórax entre otros.
El tromboembolismo pulmonar crónico representa menos del 5% de los TEP agudos que no se resuelven completamente.
Los trombos quedan incluidos en la pared del vaso,
con un recubrimiento endotelial.
Este proceso puede llegar a provocar una cierta estenosis vascular,
con hipertensión pulmonar y cor pulmonale secundarios.
Signos del TEP crónico en el TCMD:
- Defecto de replección completo,
con diminución del calibre y atrofia vascular (Fig. 10).
- Calcificación del trombo (Fig. 10).
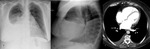
- Defectos de replección parciales: defecto de replección periférico (Fig. 4) ,
en contacto con la pared vascular,
con la que forma un ángulo obtuso; bandas más o menos entrecruzadas ancladas a la pared vascular simulando marañas (Fig. 10) ,
estenosis y dilataciones postestenóticas.
- Hipertensión pulmonar: aumento de calibre del tronco de la pulmonar y de las arterias pulmonares principales,
calcificaciones arterioescleróticas pulmonares,
tortuosidad vascular,
aumento de cavidades derechas y aumento del espesor del miocardio derecho ( Fig. 10).
- Patrón en mosaico: áreas de menor atenuación por una menor irrigación,
alternándose con otras de mayor densidad con perfusión preservada.
(Fig. 10).
- Aumento de calibre de las arterias bronquiales y colaterales con origen en intercostales más frecuentemente.
- Más raramente dilatación segmentaria bronquial,
en zonas con arterias pulmonares muy estenosadas o totalmente ocluidas.
En ocasiones es difícil valorar determinadas imágenes,
surgiendo preguntas frecuentes,
principalmente las siguientes:
- ¿Hay trombos muy periféricos?: hay que valorar la calidad del estudio (movimientos,
contraste),
así como los factores de riesgo: si el estudio es óptimo,
en un paciente muy sintomático,
sin factores de riesgo,
y tan sólo vemos un pequeño defecto de replección periférico,
habrá que valorar esta gran discordancia clinicorradiológica y decantarnos por descartar TEP.
En los estudios de mala calidad,
los aparentes defectos de replección periféricos,
sobre todo basales,
serán poco valorables,
sin poder descartar ni confirmar TEP.
- ¿Agudo o crónico?: si se encuentra algún signo del TEP agudo,
aunque la mayoría sean típicos de TEP crónico,
habrá que decantarse por un proceso agudo,
haciendo la salvedad de que probablemente haya tenido episodios previos.
- ¿ Infarto o no?: Los infartos pulmonares son una complicación del tromboembolismo pulmonar agudo,
si no vemos signos de TEP,
habrá que considerar otras causas clínicamente compatibles (neumonía...); si hay TEP,
hay que considerar que también pueden encontrarse hemorragias parenquimatosas,
que en el episodio agudo presentan una semiología similar,
pero en los controles sucesivos evolucionarán de distinta manera.