1.- Introducción a las espondiloartritis.
Grupo de enfermedades inflamatorias crónicas,
de base autoinmune,
que comprenden una serie de características comunes:
- Artritis inflamatoria periférica.
- Ausencia de nódulos subcutáneos.
- Lesiones extraarticulares (entesitis,
dactilitis,
uveítis).
- Sacroilitis.
- Agregación familiar.
- FR (-).
El término espondiloartritis engloba:
- Espondilitis Anquilosante.
- Artritis y espondiloartritis reactiva (clásicamente conocida como síndrome de Reiter): ocurre tras infección.
- Artritis Psoriásica.
- Artritis enteropática: asociada a la enfermedad inflamatoria intestinal: Enfermedad de Crohn y Colitis Ulcerosa.
- Espondiloartropatía axial no radiológica: Presentaciones de la enfermedad que no cumple todos los criterios,
pero a menudo resultan ser fases iniciales de las mismas.
Clásicamente conocida como espondiloartropatía indiferenciada.
Todas estas entidades presentan expresiones clínicas compartidas.
ESPONDILITIS ANQUILOSANTE (EA):
Definición:
- Enfermedad inflamatoria crónica del esqueleto axial (articulaciones de la espina dorsal y del hueso sacroilíaco).
- Produce una limitación progresiva de la movilidad espinal.
- Puede afectar a otras articulaciones: caderas,
hombros,
articulaciones periféricas.
Datos:
- Inicio más habitual entre los 15 y los 40 años (aunque puede ser acualquier edad).
- Afecta a un 0.25 % de la población.
- 2-3 veces más frecuente en hombres.
- Hasta un 60% de los pacientes con EA tarda más de 10 años en desarrollar una sacroilítis radiográfica.
- Es la enfermedad reumática que más tiempo tarda en ser diagnosticada y tratada por un especialista: entre 5 y 10 años.
Diagnóstico Diferencial:
- Dolor lumbar inflamatorio:
- Dolor por la mañana que mejora a lo largo del día.
- Rigidez Matutina superior a 60 minutos.
- Los síntomas mejoran con la actividad física.
- Duración crónica.
- Edad de inicio normalmente antes de los 40 años.
- Hallazgos radiográficos: Sacroilítis,
anquilosis,
sindesmofitos.
- Dolor lumbar de origen mecánico:
- Puede presentar dolor por la mañana; suelen empeorar
a lo largo del día.
- La actividad física empeora los síntomas.
- Duración aguda o crónica.
- Se inicia generalmente después de los 40 años.
- Hallazgos radiológicos: Estrechamiento del espacio
intervertebral, mala alineación vertebral,
osteofitos.
Sacroilítis:
- Afectados prácticamente todos los pacientes.
- Sinovitis/entesitis.
- Destrucción del cartílago/erosiones óseas.
- Formación de hueso nuevo.
- Anquilosis de la articulación.
Presentación clínica:
- Comienzo insidioso.
- Dolor inflamatorio en la columna.
- Nuevos criterios ASA (Sociedad Internacional de Espondiloartritis) para el dolor inflamatorio:
1.- Mejoría con el ejercicio.
2.- Dolor nocturno.
3.- Inicio insidioso.
4.- Inicio < 40 años.
5.- No mejoría con el reposo.
Se considera lumbalgia inflamatoria si están presentes 4 de los
5 criterios.
Sensibilidad: 79.6% y especificidad: 72,4%
- Curso de la enfermedad y progresión:
- Pérdida de la lordosis lumbar.
- Atrofia de nalgas.
- Acentuación de la anquilosis torácica.
- Inclinación hacia adelante si hay afectación del raquis dorsal.
- Si se afecta la cadera,
flexión contractural y
flexión compensatoria de la rodilla.
2.- Diagnóstico de las espondiloartritis.
Las espondiloartritis son un grupo de patologías de origen autoinmune.
En los últimos años se ha reevaluado el concepto de espondiloartritis,
gracias al grupo ASAS:
ESPONDILOARTRITIS PERIFÉRICA: A.
Reactiva,
A.
Psoriásica,
A.
asociada a EII,
Espondiloartritis indiferenciada.
ESPONDILOARTRITIS AXIAL: Espondiloartritis Axial no-Radiográfica,
Espondilitis Anquilosante.
No todos los pacientes con espondiloartritis axial progresan a EA.
Existen numerosos nombres para referirse a patologías que no son espondilitis anquilosante:
- Espondiloartritis Axial No-radiográfica.
- Espondiloartritis Axial Pre-radiográfica.
- Espondilitis Anquilosante precoz.
- Espondiloartritis Indiferenciada.
Criterios de Clasificación ASAS para la espondiloartritis axial:
- SACROILITIS POR IMAGEN + ≥ 1 criterio SPA
- HLA-B27 + ≥ 2 CRITERIOS SPA
ESPONDILOARTRITIS CRITERIOS:
- Dolor lumbar inflamatorio.
- Artritis.
- Entesitis.
- Uveítis.
- Dactilitis.
- Psoriasis.
- Enfermedad inflamatoria intestinal.
- Buena respuesta a AINEs.
- Historia familiar.
- CPR elevada.
SACROILITIS POR IMAGEN:
- Inflamación activa (aguda) en RM altamente sugestiva de sacroilítis asociada a espondiloartritis.
- Sacroilítis radiográfica definitiva de acuerdo con los criterios de NY modificados (grado >2 bilateral o grado 3-4 unilateral).
RM COMO PREDICTOR DE LA EVOLUCIÓN:
Existe correlación demostrada entre la RM y la histología de las sacroilítis en la espondilitis aqnuilosante: presencia de infiltrados de células T en sacroilítis.
Es necesario tener en cuenta que existe variabilidad en la metodología y en la definición de la enfermedad.
CONTRAINDICACIONES:
- Marcapasos.
- Prótesis metálicas.
- Claustrofobias.
- Insuficiencia renal: Gadolinio → Fibrosis sistémica nefrogénica.
INDICACIONES:
- Detección de la enfermedad.
- Verificación de la actividad inflamatoria precozmente.
- Cumplimiento de criterios de clasificación ASAS por una de sus ramas.
- Diagnóstico Diferencial con otras patologías.
VENTAJAS:
- Imagen multiplanar.
- Alta resolución tisular.
- Evita superposición de imágenes.
- Técnica de imagen de elección: la de mayor sensibilidad y especificacidad.
INCONVENIENTES:
- Mayor coste.
- Menor accesibilidad.
- Uso de contraste (gadolinio).
- Exploración larga e incómoda (peor tolerada por el paciente).
3.- RM en la espondiloartritis.
- Características técnicas del equipo:
Equipos de 1.5 Teslas
Antenas/bobinas
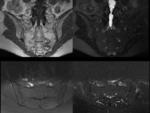
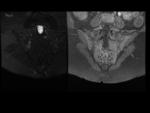
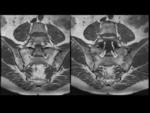
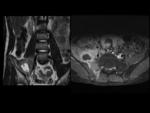
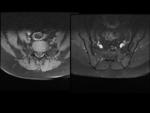
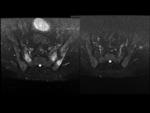
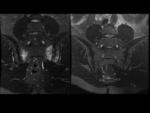
Sacroilíacas: Fig.
1 y 2
Cortes axiales y semicoronales.
Grosor de corte 3-4mm.
Separación entre cortes 0.4mm (≥ 10-12 cortes).
Matriz de imagen de al menos 512 píxeles.
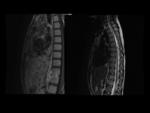
Columna:
Cortes sagitales y axiales.
Grosor de corte 4.5mm.
Separación entre cortes 0.4-0.5mm.
- Protocolo de estudio debe incluir:
T1: TR/TE 500/10 ms y T1 con supresión grasa 660/16 ms
STIR: TR/TE/TI: 4000/60/150 ms
T2 TSE: TR/TE: 4000/60 ms ó T2 EG TR/TE
+/- T1 con saturación grasa y Gd (TR/TER 660/16 ms)
matriz al menos 512 píxeles
10-12 cortes
Las secuencias STIR son generalmente suficientes para detectar lesiones inflamatorias activas (agudas); excepción: sinovitis.
Si solo hay una señal (lesión) esta debería estar presente en al menos 2 cortes.
Si hay más de 1 señal en un mismo corte,
1 corte puede ser suficiente.
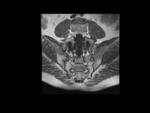
4.- RM de las articulaciones sacroilíacas.
- Lesiones Inflamatorias (agudas):
- Edema de médula ósea/osteítis.
- Sinovitis.
- Capsulitis.
- Entesitis.
- Lesiones Estructurales (crónicas):
- Esclerosis.
- Erosiones.
- Depósitos grasos.
- Anquilosis.
LESIONES INFLAMATORIAS (AGUDAS)
Edema de médula ósea (EMO)/ osteítis: Fig.
3
- Señal hiperintensa en STIR.
Cuanto mayor sea la señal,
mayor el grado de inflamacion activa existente.
- Señal hipointensa en T1.
- Indicador de sacroilítis activa pero también puede verse en otras patologías.
- Las áreas de médula ósea afectadas están localizadas en la zona periarticular.
- El edemá óseo también puede estar asociado con cambios estructurales tales como erosiones.
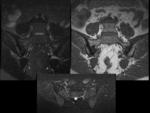
Sinovitis: Fig.
4
- Señal hiperintensa en T1 supresión grasa pos-Gd en la parte sinovial de las articulaciones sacroilíacas (similar a los vasos sanguíneos).
- Las secuencias STIR no distinguen la sinovitis del líquido articular.
- La sinovitis como hallazgo aislado en RM (sin EMO) no es suficiente para hacer el diagnóstico de sacroilítis.
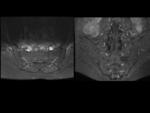
Capsulitis: Fig.
5
- Características de señal similares a la sinovitis pero implican a la cápsula anterior y posterior.
- Pueden extenderse medial y lateralmente en el periostio.
- Pueden ser lesiones precoces.
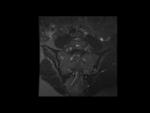
Entesitis: Fig.
6
- Señal hiperintensa en STIR y /o T1 con saturación grasa pos-Gd en los sitios donde los ligamentos y tendones se unen al hueso,
incluyendo los ligamentos interóseos.
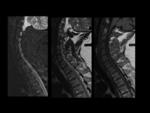
LESIONES ESTRUCTURALES (CRÓNICAS).
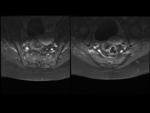
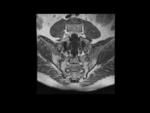
Esclerosis subcondral: Fig.
7
- En todas las secuencias bandas de señal baja o sin señal; no realzan tras administración del contraste.
- La esclerosis atribuíble a la SpA debe extenderse al menor 5mm desde el espacio articular SI.
Erosiones: Fig.
8
- Lesiones con baja intensidad en T1 y alta intensidad en STIR,
si están activas.
Las secuencias Eco de gradiente T2 o T1 con saturación grasa pueden ser más útiles para detectar erosiones.
- Defectos óseo en los márgenes articulares.
- LA confluencia de erosiones puede visualizarse como pseudoensanchamiento de las articulaciones SI.
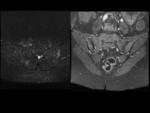
Depósitos grasos periarticulares: Fig.
9
- Aumento de intensidad de señal en T1.
- Hallazgo no específico.
- En espondiloartropatías indica áreas de inflamación previa.
Puentes óseos/anquilosis: Fig.
10
- Señal hipointensa en todas las secuencias.
- Posibilidad de depósitos grasos rodeando a los puentes óseos (señal hipointensa en T1).
- Se forman uniones óseas en la articulación de distinta magnitud.
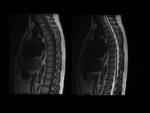
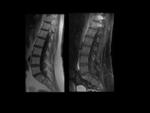
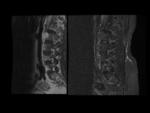
5.- RM de la columna.
- Lesiones inflamatorias (agudas):
- Lesión de Romanus.
- Lesión de Anderson.
- Inflamación de los elementos posteriores.
- Lesiones estructurales (crónicas):
- Lesión grasa de Romanus.
- Lesiones dismórficas.
- Erosiones.
- Sindesmofitos/anquilosis.
LESIONES INFLAMATORIAS (AGUDAS).
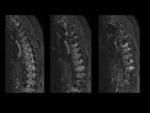
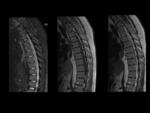
Lesión de Romanus: Fig.
11 y Fig.
12
- Edema de médula ósea en las esquinas de los somas vertebrales.
Lesión de Andersen: espondilodiscitis: Fig.
13
- Erosiones y edema de los platillos vertebrales adyacentes al disco.
- Signo específico de enfermedad en pacientes con espondilitis anquilosante.
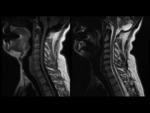
Lesiones agudas de los elementos posteriores: Figs.
14,
15 y 16
- Pedículos vertebrales.
- Articulaciones interapofisarias.
- Articulaciones costovertebrales.
- Entesis apófisis transversas/espinosas.
- Se localizan sobre todo en raquis dorsal,
seguido de raquis lumbar y cervical.
- Número medio de lesiones por paciente: 6.7.
- Necesidad de aumentar el número de cortes al menos a 16 y que incluyan las apófisis transversas.
LESIONES ESTRUCTURALES (CRÓNICAS):
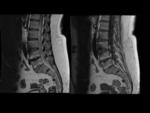
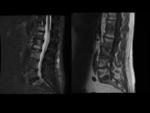
Lesión grasa de Romanus: Fig.
17 y Fig.
18
- Hiperintensa en T1 e hiperintensa en STIR
- Las de morfologia triangular localizadas en las esquinas vertebrales; buena especificidad diagnóstica,
sobre todo cuando aparecen en número superior a 5 (E 98%,
S 22% LR:12.8).
- Posible estadio evolutivo: Edema óseo → Lesiones grasas → Esclerosis/sindesmofitos.
Lesión dismórfica: Fig.
19
- Inflamación (hiperintensa) que rodea una zona grasa (hipointensa) en STIR.
- Representan lesiones más maduras y complejas.
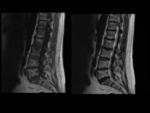
Erosiones: Fig.
20
- Comportamiento graso pero realzan tras la administración de gadolinio.
Sindesmofitos/anquilosis: Fig.
21
- Puentes óseos en las esquinas de los somas vertebrales o fusión (formación ósea nueva entre los discos vertebrales).
- Aparecen en la enfermedad de larga evolución.
- Señal brillante en T1 cuando tiene infiltración grasa de la médula ósea.
- Difíciles de identificar en RM si no muestran infiltración grasa,
porque tienen la misma señal que los ligamentos perivertebrales.
6.- Diagnóstico Diferencial y Pitfalls.
RM DE SACROILÍACAS: Fig.
22 y Fig.
23
- La inflamación de las articulaciones sacroilíacas en las espondiloartritis suele estar llimitada al hueso/articulación sacroilíaca y no cruza fronteras anatómicas.
- Otras patologías pueden dar lugar a lesiones que aparecen como inflamación: sacroilítis infecciosa,
fracturas por insuficiencia,
etc.
- Existen artefactos que no son lesiones: "coil effect",
vasos sanguíneos,
...
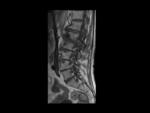
RM DE COLUMNA: Fig.
24 y Fig.
25
- Enfermedad de Scheuermann.
- Enfermedad degenerativa discovertebral: Nódulos de Schmörl,
cambios Modic tipo I,
II y III.
- Espondilopatía por hemodiálisis: Depósito de amiloide que causa destrucción vertebral.
El amiloide tiene señal intermedia/baja en T1 y baja en T2.
- Osteocondrosis erosiva.
- Espondilitis infecciosa (traspasa límites anatómicos).
- Hemangiomas.
- Parches grasos.
- Metástasis.
- Cambios posradiación.
- Artefacto de codificación de fase por el flujo de sangre de los vasos grandes que simulan EMO vertebral anterior.
7.- Evolución del paciente.
TRATAMIENTO FARMACOLÓGICO:
Las terapias biológicas tienen como objetivo modular la respuesta inmune inapropiada:
- Interrumpen la estimulación de la respuesta inmune: reducen la interacción y la función de las células.
- Inhiben el efecto de la respuesta inmune: reducen el efecto de la producción de citokinas proinflamatorias.
- Las terapias biológicas Adalimumab,
Infliximab,
Etanercept y Golimumab se unen al TNF-alfa.
- Adakimumab,
Infliximab y Golimumab son anticuerpos monocolonales y Etanercept es un receptor soluble.
- Los 4 fármacos aprobados son eficaces y seguros.
- La respuesta al tratamiento es rápida y efectiva a partir de las 2 semanas.
- El bloqueo del TNF no produce remisiones permanentes.
Si se detiene el tratamiento,
la enfermedad se reactiva.
- Existen datos de diferentes estudios que apuntan a que los fármacos anti-TNF podrían disminuir la progresión radiográfica en espondiloartritis,
pero se necesitan más estudios para poder demostrarlo.
EVOLUCIÓN RADIOLÓGICA: Fig.
26 y Fig.
27
Permite controlar de forma específica y sensible la reducción o estabilidad de los cambios inflamatorios.