INTRODUCCIÓN
Los sistemas de biopsia percutánea asistida por vacío (BAV) consisten en la combinación de una aguja de gran calibre que incorpora un bisturí giratorio interno y una cámara de extracción conectada a una bomba de vacío.
En cuanto a la guía de imagen,
puede ser utilizada tanto con estereotaxia,
como con ecografía o RM.
Esta técnica nació en los años 90 como una alternativa diagnóstica a la BAG,
con el objetivo de reducir al mínimo la infraestimación diagnóstica mediante la obtención de un mayor volumen de tejido.
Su mecanismo de acción posibilita además la exéresis completa de determinadas lesiones,
por lo que su vertiente terapéutica como técnica de extirpación percutánea se ha desarrollado ampliamente en los últimos años.
La indicación diagnóstico-terapéutica más aceptada de la biopsia asistida por vacío es la extirpación percutánea de nódulos benignos/probablemente benignos.
Las series publicadas han demostrado su utilidad y coste-eficiencia,
con reducción de costes y morbilidad en relación a la cirugıa.
El límite de tamaño se establecía en estos estudios en 3 cm,
aunque actualmente se está aumentando gracias al desarrollo de dispositivos más rápidos y eficientes con calibres de hasta 7 G.
Otras indicaciones menos extendidas de esta técnica son la extirpación percutánea de lesiones papilares intraductales e intraquísticas y el tratamiento de patología inflamatoria (como la resección de fístulas galactofóricas).
MATERIAL Y MÉTODOS
En el presente trabajo se ha realizado un estudio descriptivo de las pacientes con lesiones de mama probablemente benignas que fueron sometidas a este procedimiento en el Servicio de Radiodiagnóstico de nuestro centro durante el período de tiempo comprendido entre enero del 2012 hasta enero del 2014.
En un tercio de las pacientes se intentó una extirpación completa de la lesión,
siendo la intención en el resto de los procedimientos realizar una biopsia diagnóstica con una exéresis parcial.
Nuestra serie consta de 25 casos,
en los que hemos recogido de modo retrospectivo las siguientes variables: edad,
indicación clínica,
tamaño lesional,
diagnóstico anatomopatológico y los resultados en cuanto a resección completa/incompleta,
recidiva/crecimiento durante el seguimiento y complicaciones.
En cuanto a la técnica,
en primer lugar las pacientes fueron informadas de los riesgos y expresaron su consentimiento verbal y escrito antes de citarlas para el procedimiento.
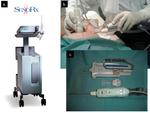
Se empleó un sistema de biopsia asistida por vacío con giro automático y agujas de grosor 7G o 10 G (Figura 1 a y c).
La guía de imagen empleada en todos los casos fue la ecografía,
con una técnica de “manos libres” (Figura 1b).
El procedimiento fue realizado de modo ambulatorio,
con una duración media aproximada de 30 minutos y fue realizado en todos los casos por dos radiólogos expertos en patología y diagnóstico mamario.
En primer lugar,
se realizó una ecografía para localizar la lesión y medir la distancia de la misma con la superficie cutánea y con el músculo pectoral,
para decidir el mejor punto de punción y colocación de la cámara de extracción de la aguja.
Una vez planificado el abordaje,
se preparó el campo estéril con limpieza de la piel,
colocación de paños estériles y cobertura de la sonda ecográfica.
La anestesia de la piel y los tejidos profundos,
tanto del trayecto planificado de la aguja de biopsia como del tejido adyacente a la lesión,
se realizó con anestésico local (clorhidrato de mepivacaína),
en una cantidad y extensión algo mayor que en las biopsias con aguja gruesa.
Mediante guía ecográfica,
en todos los casos en que fue posible,
la aguja fue introducida hasta situarse por debajo de la lesión,
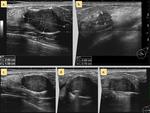
a unos 2 mm del borde inferior de la misma (Figura 2c).
De este modo,
se comienza la toma de muestras en sentido craneal y se evita así que el artefacto posterior de la propia aguja entorpezca una correcta guía ecográfica.
Esta guía ecográfica se mantiene durante el todo proceso,
intentando mantener planos estáticos mientras la aguja está realizando las sucesivas secuencias automáticas de corte-aspiración-giro,
bien en un plano tangencial a la aguja (Vídeo 3) o en un plano longitudinal (Vídeo 4) a la aguja de corte.
En todos los casos se realizó posteriormente compresión durante 10-15 minutos y se colocó un apósito con hielo.
Se proporcionaron instrucciones a todas las pacientes sobre los pasos a seguir y posteriormente fueron sometidas a varios controles clínicos y ecográficos,
el primero de ellos a las 24 horas.