Se ha realizado un estudio retrospectivo de 184 pacientes consecutivos citados para biopsia torácica con control por TC,
para lo cual se ha solicitado permiso al comité de ética del hospital.
Se excluyeron 18 pacientes porque finalmente no se realizó biopsia,
bien porque la lesión a biopsiar había disminuido o desaparecido o por no ser accesible para biopsia (bases pulmonares,
nódulos muy pequeños,
acceso imposible por lesión pequeña localizada detrás de una costilla...)
Pacientes:
La edad media fué de 66´4 años (mediana 66 años,
edad mínima 22 y máxima 90 años).
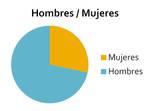
Se realizaron biopsias a 119 hombres (72%) y 47 mujeres (28%) (Fig. 1)
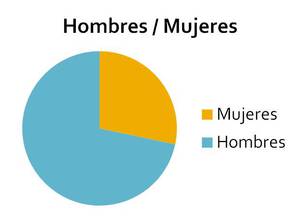
Fig. 1: Proporción de hombres y mujeres a los que se les han realizado las biopsias
Fig.
1
Obtuvimos un consentimiento informado y firmado de todos los pacientes.
Todos los pacientes acudieron con los resultados de las pruebas de coagulación solicitadas por el médico peticionario de la biopsia.
Agujas:
Las agujas para BAG fueron agujas core biopsia con sistema coaxial de dos grosores distintos 19 o 21 G.
Las agujas para PAAF fueron agujas espinales de 22 o 23 G
En las biopsias con BAG realizamos entre 1 y 3 disparos.
En las biopsias por PAAF realizamos entre 1 y 2 punciones.
PAAF Vs BAG:
Se realizó PAAF en caso de:
- Enfise severo
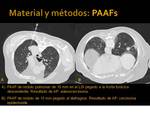
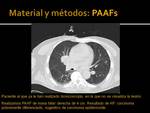
- Lesión pulmonar pequeña pegada a grandes vasos,
diafragma o mediastino (Fig. 2 y Fig. 3)
- Paciente antiagregado/anticoagulado que no puede suspender la medicación
Se realizó BAG con aguja 21 G cuando:
- El disparo se iba a realizar cerca de estructuras vasculares pulmonares
- El disparo se iba a realizar cerca del mediastino
- La apariencia de la lesión era inflamatoria/infecciosa y sospechábamos que podía sangrar al biopsiarla
Se realizó BAG con aguja 19 G en el resto de los casos.
Posición del paciente:
Se eligió la posición del paciente en función de:
- Zona más cercana a la lesión para el abordaje de la misma
- Intentar no atravesar cisuras
- Alejarnos del mediastino en el disparo
- La mejor tolerada por el paciente para evitar movimientos del mismo
Complicaciones:
Para valorarlas se estudió mediante TC la zona biopsiada inmediatamente después de terminar el procedimiento.
Además,
a los pacientes en los que se había entrado en el pulmón con la aguja de biopsia,
se les realizó una radiografía simple de tórax posteroanterior durante la mañana,
antes de darles el alta.
Se clasificó la severidad de las complicaciones de la siguiente manera:
1.
Leves:
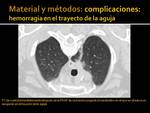
- Pequeños sangrados perilesionales o en el trayecto de la aguja (Fig. 4)
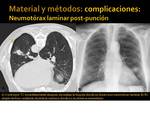
- Neumotorax laminares (< 1 cm de espesor) (Fig. 5)
2.
Leves - moderadas:
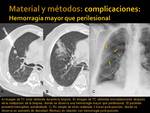
- Hemorragia mayor que una hemorragia perilesional o que hemorragia en el trayecto de la aguja (Fig. 6)
- Hemoptisis leve autilimitada
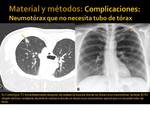
- Neumotorax mayor que el neumotorax laminar pero que no necesita tubo de tórax (Fig. 7)
3.
Moderadas:
- Síncope
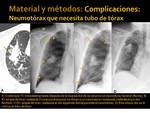
- Neumotorax que requiere tubo de tórax (Fig. 8)
4.
Severas:
Éxito y fracaso diagnóstico:
Se consideró éxito diagnóstico (los verdaderos positivos y verdaderos negativos) si la anatomía patológica (AP) dió como resultado:
- Células malignas
- Benigno que se confirmó con cirugía o disminución del tamaño/desaparición de la lesión en controles posteriores
Se consideró resultado dudoso / sin confirmar si la AP dió como resultado:
- Resultado benigno con estabilidad de la lesión en el tiempo y sin confirmar por cirugía o si no se le han hecho controles posteriores al paciente.
Se consideró fracaso diagnóstico (falsos positivos y falsos negativos) si la AP dio como resultado:
- negativo para células malignas y finalmente resultó maligno por cirugía
- Material insuficiente