Número de biopsias:
Se realizaron 136 BAG y 30 PAAF.
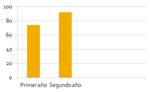
El primer año se realizaron 74 biopsias (BAG y PAAF) y el segundo año 92.
(Fig. 9)
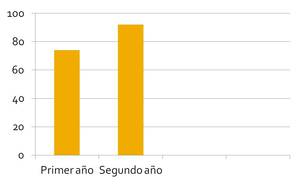
Fig. 9: Número de biopsias torácicas con control por TC realizadas en los dos úlitmos años
Fig.
9
Región biopsiada y cisuras:
Se realizaron:
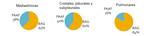
- 8 biopsias mediastínicas (5 BAG y 3 PAAF) (Fig. 10)
- 5 costales,
pleurales (3 BAG y 2 PAAF)
- 153 biopsias pulmonares (128 BAG y 25 PAAF). En 8 biopsias intrapulmonares se atravesó una cisura.
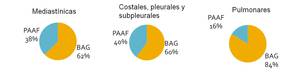
Fig. 10: Porporción de PAAF y BAG según la localización de las lesiones biopsiadas
Fig.
10
En nuestro centro la mayoría de las biopsias costales y pleurales,
muchas de las mediastínicas y algunas de las pulmonares subpleurales se realizan con control ecográfico.
Dentro de las lesiones pulmonares hemos biopsiado:
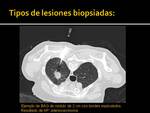
- Nódulos subsólidos: 2 (Fig. 11)
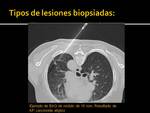
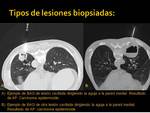
- Nódulos sólidos: 62 (Fig. 12,
Fig. 13, Fig. 14)
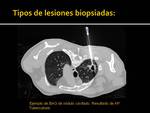
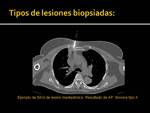
- Nódulos cavitados: 5 (Fig. 15)
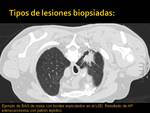
- Masas sólidas: 67 (Fig. 16)
- Masas cavitadas: 17 (Fig. 17)
Dentro de las lesiones extrapulmonres hemos biopsiado:
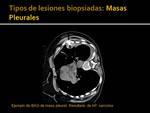
- masas mediastínicas: 8 (Fig. 18)
- masas costales o pleurales: 5 (Fig. 19, Fig. 20)
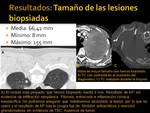
Tamaño de las lesiones biopsiadas (Fig. 21):
La media en el tamaño de las lesiones biopsiadas es de 66,44 mm.
La lesión más pequeña biopsiada fue de 8 mm (con éxito diagnóstico).
La lesión más grande biopsiada fué de 155 mm.
Las medidas se corresponden con el diámetro mayor de la lesión en el plano axial.
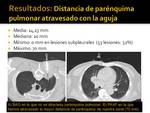
Distancia de parénquima pulmonar atravesado con la aguja de biopsia (Fig. 22):
La media fué de 14,13 mm.
La mediana de 10 mm.
La distancia mínima atravesada fue de 0 mm (lesiones con contacto pleural,
que fueron 53 lesiones,
un 32% de las biopsias realizadas).
La distancia máxima atravesada fué de 70 mm en una lesión hiliar que no se pudo biopsiar con broncoscopia.
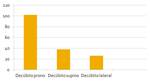
Posición del paciente:
Se realizaron 102 biopsias con el paciente en decúbito prono,
38 en decúbito supino y 26 en decubito lateral (Fig. 23).
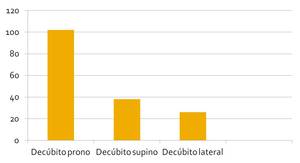
Fig. 23: Posición de los pacientes durante la biopsia
Fig.
23
Neumotorax:
En nuestra serie ocurrieron 38 neumotorax (22,9 % del total de biopsias realizadas y 24´1% de las biopsias de lesiones intrapulmonares),
la mayoría laminares.
De los cuales sólo 3 necesitaron tubo de tórax (7,9% del total de neumotorax producidos en todas las biopsias,
8´1% del total de neumotorax producidos en lesiones intrapulmonares).
El 91% de los neumotorax se observaban inmediatamente después a la biopsia en el control que se hace por TC de la región biopsiada,
sólo en 3 pacientes no estaba en el control por TC y apareció en la placa de torax que se realiza durante la mañana,
uno de estos tres necesitó tubo de torax.
Las guías radiológicas para biopsias pulmonares (Manhire et al.
Guidelines for radiologically guided lung biopsy.
Thorax 2003;58:920-36) dicen que los neumotorax deben estar en torno al 20,5% y que los que requieren tubo de tórax en torno al 3´1%.
En la revisión que hacen Wagner et al (Wagner et al. CT-Guided Lung Biopsies: Pleural Blood Patching Reduces the Rate of Chest Tube Placement for Postbiopsy Pneumothorax. AJR 2011; 197:783–88) observan que se produce neumotorax en el 20-53% de los casos según la serie y que necesitan tubo de tórax en el 2-14% de los casos.
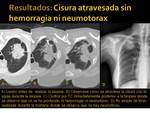
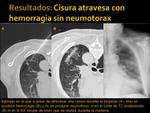
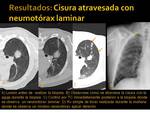
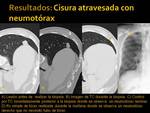
Cisuras atravesadas y neumotorax:
Se atravesaron 8 cisuras en 8 pacientes,
todos ellos con lesiones intrapulmonares (6 mediante BAG y 2 mediante PAAF) y se produjeron 5 neumotorax (Fig. 24 y Fig. 25),
pero ninguno necesitó tubo de tórax.
En 3 pacientes no se produjo neumotorax (Fig. 26 y Fig. 27).
En 158 (de las cuales 13 lesiones fueron extrapulmonares) biopsias (130 BAG y 28 PAAF),
no se atravesó ninguna cisura y se produjeron 33 neumotorax (sólo uno de ellos fué producido en la biopsia de una lesión extrapulmonar,
mediastínica),
de los cuales 3 necesitaron tubos de tórax (estos 3 pacientes presentaban lesiones intrapulmonares).
Hemos comprobado que sí existe mayor riesgo de que se produzca un neumotorax si se atraviesa una cisura que si no se atraviesa y el resultado es estadísticamente significativo por el test exacto de Fisher (p=0,016 si incluimos todas las biopsias que hemos realizado Fig. 28 y p=0,021 si excluimos las biopsias de lesiones extrapulmonares Fig. 29).
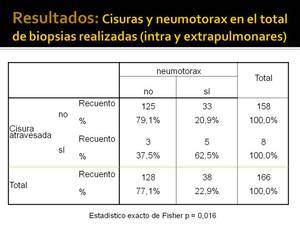
Fig. 28: Relación entre cisuras atravesadas y neumotorax teniendo en cuenta la totalidad de biopsias realizadas (intra y extrapulmonares)
Fig.
28
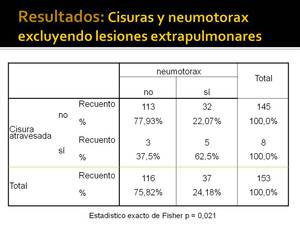
Fig. 29: Relación entre cisuras atravesadas y neumotorax excluyendo las biopsias realizadas en lesiones extrapulmonares
Fig.
29
Tsai et al (Tsai et al.CT-Guided Core Biopsy of Lung Lesions: A Primer.
AJR 2009; 193:1228–35) afirman que atravesar una cisura con aguja 17G core-BAG se traduce en una alta probabilidad de neumotorax.
Complicaciones:
En torno al 90% de las BAG y PAAF que hemos realizado o no han tenido complicaciones o han sido leves.
No hemos tenido ninguna complicación severa.
Según las guías radiológicas para biopsias pulmonares (Manhire et al.
Guidelines for radiologically guided lung biopsy.
Thorax 2003;58:920-36) las complicaciones severas tienen que estar en torno a o ser menores del 0,15%.
No hemos encontrado diferencias estadísticamente significativas en cuanto al número de complicaciones entre las BAG y las PAAF (Fig. 30),
aunque estos resultados podrían no ser precisos,
ya que las PAAF se realizan cuando existe mayor riesgo,
y no hemos realizado un ajuste por riesgo.
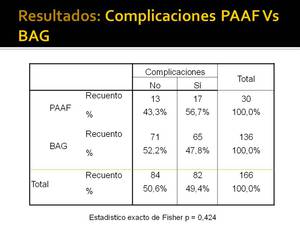
Fig. 30: Número de complicaciones en PAAFs y BAGs
Fig.
30
Tampoco hemos encontrado un incremento estadísticamente significativo en la gravedad al comparar PAAF y BAG (Fig. 31) ni en el número (Fig. 32) o gravedad (Fig. 33) de las complicaciones al comparar agujas 19 G y 21 G para la BAG.
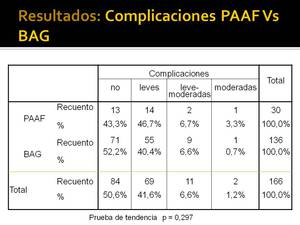
Fig. 31: Numero de complicaciones en PAAFs y BAGs según la severidad
Fig.
31
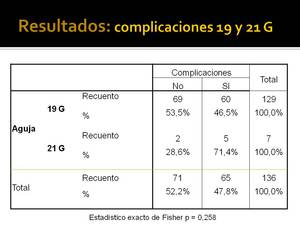
Fig. 32: Numero de complicaciones en BAGs comparando agujas de 21G y 19G.
Fig.
32
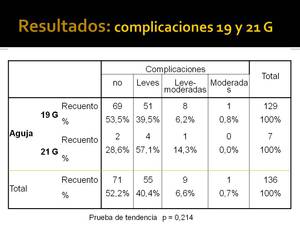
Fig. 33: Numero de complicaciones en BAGs según su severidad comparando agujas de 21G y 19G.
Fig.
33
Geraghty et al (CT-guided Transthoracic Needle Aspiration Biopsy of Pulmonary Nodules: Needle Size and Pneumothorax Rate. Radiology 2003; 229:475–81) comparan agujas de 18 y 19G para PAAF y concluyen que a menor tamaño de la aguja,
menor es el riesgo de neumotorax e igual precisión diagnóstica en los resultados.
Tablas 2x2 para las BAG:
Se han excluido los resultados dudosos o sin confirmar (10 casos)
Se ha obtenido un total de 101 verdaderos positivos,
de los cuales 40 se pudieron confirmar con cirugía,
el resto fueron tratados con QT y RT,
se murieron antes de la cirugía (1 paciente),
todavía están pendientes de operar (1 paciente) o han ido a tratarse a un centro privado (Fig. 34).
Se han obtenido 17 verdaderos negativos,
de los cuales 2 se confirmaron con cirugía y los demás con la evolución clínico-radiológica.
Se encontraron 7 falsos negativos que se confirmaron con una segunda biopsia o con cirugía.
Hemos obtenido una sensibilidad para la BAG del 92,6%,
una especificidad del 100%,
un valor predictivo positivo (VPP) del 100% y un valor predictivo negativo (VPN) del 70,8%.
Si comparamos nuestros datos con la bibliografía,
podemos ver que son datos muy parecidos.
Beslick et al (Beslick et al.
Radiol Oncol 2012; 46(1): 19-22) refieren una sensibilidad del 89%,
especificidad del 97%,
un VPP del 97% y VPN del 91%.

Fig. 34: Tabla 2x2 de las BAG realizadas
Fig.
34
Tablas 2x2 para PAAF:
Se han excluido los resultados dudosos o sin confirmar (5 casos)
Se ha obtenido un total de 12 verdaderos positivos,
de los cuales 6 se pudieron confirmar con cirugía,
el resto fueron tratados con QT y RT.
(Fig. 35)
Se han obtenido 2 verdaderos negativos que se confirmaron con la evolución clínico-radiológica.
Se encontraron 12 falsos negativos que se confirmaron con una segunda biopsia o con cirugía.
Hemos obtenido una sensibilidad para la BAG del 50%,
una especificidad del 100%,
un VPP del 100% y un VPN del 14,3%.
Si comparamos nuestros datos con la bibliografía: Beslick et al (Beslick et al.
Radiol Oncol 2012; 46(1): 19-22) refieren una sensibilidad del 82-99%,
especificidad del 86-100%.

Fig. 35: Tabla 2x2 de las PAAFs realizadas
Fig.
35
Éxistos y fracasos diagnósticos de BAG Vs PAAF:
Excluyendo los resultados dudosos y sin confirmar (15 casos),
vemos (Fig. 36) que obtenemos más éxitos diagnósticos con BAG que con PAAF (Fig. 37): resultado estadísticamente significativo.
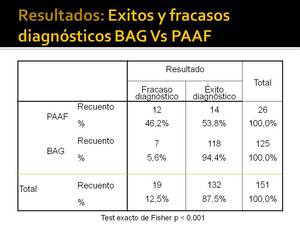
Fig. 36: Éxitos y fracasos diagnósticos comparando BAG y PAAF
Fig.
36