1.
IntroducciÃģn
El carcinoma hepatocelular es la quinta neoplasia maligna mÃĄs frecuente en el mundo,
con mÃĄs de medio millÃģn de casos nuevos al aÃąo,
y representa la tercera causa de muerte por cÃĄncer.
AdemÃĄs,
en los Últimos aÃąos se ha constatado un aumento progresivo de su incidencia en paÃses industrializados,
que se cree que estÃĄ relacionado con el aumento de la prevalencia de hepatitis C crÃģnica.
Aproximadamente el 90% de los CHC estÃĄn asociados con un factor de riesgo subyacente conocido,
siendo la cirrosis la principal causa.
Todas las etiologÃas de cirrosis pueden conducir a la formaciÃģn de un hepatocarcinoma,
pero el riesgo es mayor en pacientes con infecciÃģn por virus de la hepatitis B o C.
En conjunto,
un tercio de los pacientes cirrÃģticos desarrollarÃĄn CHC a lo largo de su vida.
Los programas de detecciÃģn precoz realizados mediante ecografÃa semestral en pacientes en riesgo han demostrado una disminuciÃģn de la mortalidad por hepatocarcinoma.
En cuanto al diagnÃģstico,
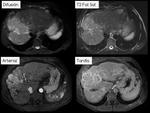
el patrÃģn dinÃĄmico caracterÃstico del hepatocarcinoma permite actualmente realizar un diagnÃģstico fiable mediante estudios de TC o RM con contraste,
sin necesidad en muchos casos de confirmaciÃģn histolÃģgica.
2.
DescripciÃģn general del sistema LIRADS.
La TC y la RM con contraste intravenoso tienen un papel fundamental en el diagnÃģstico,
estadificaciÃģn y manejo del carcinoma hepatocelular.
Sin embargo,
hasta hace poco no existÃa un sistema estandarizado que estableciera unos criterios comunes para interpretar y describir las lesiones hepÃĄticas.
En el 2008,
el ACR reuniÃģ un comitÃĐ interdisciplinario de expertos para desarrollar el Liver Imaging â Reporting and Data System (LI-RADS),
un sistema de consenso que pretende suplir estas necesidades de estandarizaciÃģn.
El LI-RADS establece una lista estructurada de caracterÃsticas y criterios de imagen que permiten establecer la probabilidad de benignidad o malignidad de una lesiÃģn hepÃĄtica y asignarle asà una categorÃa de sospecha.
AdemÃĄs,
este sistema propone un lÃĐxico estandarizado y unas pautas para la elaboraciÃģn del informe diagnÃģstico; tambiÃĐn incluye unos criterios mÃnimos recomendados para realizar las pruebas de imagen y un atlas ilustrativo con esquemas y ejemplos de TC y RM. La versiÃģn actual del 2013 se aplica a pacientes en riesgo de CHC y a los estudios dinÃĄmicos de TC y RM con contrastes extracelulares.
Su funcionamiento pÅactico es sencillo.
Varios conceptos y principios guÃan el diseÃąo del sistema.
En primer lugar,
el sistema LI-RADS favorece el tÃĐrmino observaciÃģn u hallazgo sobre el tÃĐrmino lesiÃģn porque algunas anormalidades (como los shunts arteriovenosos,
las pseudomasas hipertrÃģficas y los artefactos) pueden representar pseudolesiones mÃĄs que autÃĐnticas lesiones.
3.
CategorÃas LIRADS y algoritmo diagnÃģstico.
El sistema LI-RADS asigna categorÃas numÃĐricas que resumen el nivel de sospecha de CHC para cada observaciÃģn o hallazgo encontrado en los estudios de CT o MR hepÃĄticos.
Las categorÃas LI-RADS consisten en una escala ordinal de 5 niveles que se extiende desde LR1 (definitivamente benigna) hasta LR5 (definitivamente CHC).
Para cada categorÃa LI-RADS se aconseja ademÃĄs un manejo distinto.
(Tabla 1)
Para realizar esta categorizaciÃģn,
se propone un algoritmo (Figura 1) basado en una serie de preguntas razonadas y criterios de imagen.

Fig. 1: Figura 1. Algoritmo propuesto por el Sistema LI-RADS para la clasificaciÃģn de los hallazgos en las distintas categorÃas de riesgo (LR1 a LR5).
References: Traducido y adaptado desde www.acr.org, Liver Imaging And Reporting - Data System
Este algoritmo se inicia dirigiendo al radiÃģlogo a travÃĐs de unas consideraciones iniciales bÃĄsicas:
- ÂŋSE TRATA DE UNA LESIÃN BENIGNA? La versiÃģn del 2013 detalla una lista de los tipos de hallazgos que se pueden categorizar como LR1 y LR2 (Tabla 2) y proporciona una guÃa razonada para la asignaciÃģn de las categorÃas LR1 y LR2,
con una descripciÃģn de las caracterÃsticas de imagen esperadas para cada una de esas entidades benignas.
(Figuras 2,
3,
4 y 5)
- ÂŋLA OBSERVACIÃN O HALLAZGO ES UNA MASA (LOE)? En el caso de que no se trate de una lesiÃģn ocupante de espacio,
es poco probable que se trate de un hepatocarcinoma,
por lo que no podremos clasificarla mÃĄs allÃĄ de LR3.
- Los hallazgos con CARACTERÃSTICAS SUGERENTES DE OTRO TIPO DE MALIGNIDAD serÃĄn categorizadas como OM (otra malignidad).
La versiÃģn del 2013 proporciona una lista con los tipos mÃĄs frecuentes de otra malignidad y define las caracterÃsticas de imagen mÃĄs importantes para el diagnÃģstico diferencial de algunas de ellas,
como el colangiocarcinoma (Figura 6).
Este apartado estÃĄ aÚn en desarrollo,
con la intenciÃģn expresada de los autores de ampliarlo en futuras versiones.
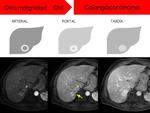
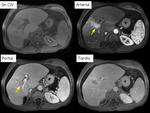
- Los hallazgos asociados a TUMOR EN VENA O TROMBO TUMORAL se categorizarÃĄn como LR5 V (Figura 7).
Y por Último,
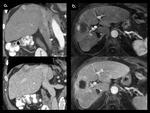
los hallazgos LR5 que han sido sometidos a TRATAMIENTO LOCORREGIONAL se categorizarÃĄn como LR5 tratado (Figuras 8 y 9).
- Las observaciones que no son definitivamente o probablemente benignas se categorizarÃĄn como LR3 -probabilidad intermedia de CHC- (Figura 10),
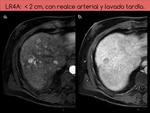
LR4 -hepatocarcinoma probable- (Figura 11) o LR5 -CHC seguro o definitivo- (Figuras 12 y 13) en base a unos criterios mayores y a la tabla-algoritmo recogida en la Figura 1.
4.
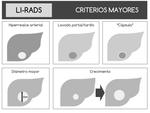
Criterios mayores para establecer la probabilidad de hepatocarcinoma.
(Figura 14)

Fig. 14: Figura 14. Esquema representativo de los 5 criterios mayores propuestos por el sistema LI-RADS para establecer la probabilidad de hepatocarcinoma de una observaciÃģn.
4.1.
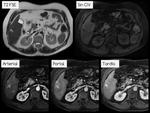
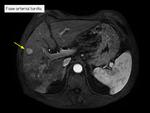
HIPERREALCE ARTERIAL.
Figuras 15 y 16.
Consideraremos esta caracterÃstica presente cuando un hallazgo muestre,
al menos en parte,
un mayor realce en fase arterial que el resto del parÃĐnquima hepÃĄtico.
Se recomienda adquirir las imÃĄgenes en una fase arterial hepÃĄtica tardÃa.
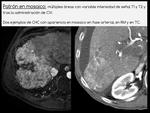
Esta es la caracterÃstica mÃĄs importante y consistente para el diagnÃģstico de imagen del carcinoma hepatocelular,
que refleja el desarrollo de neoangiogÃĐnesis tumoral tÃpica del proceso de carcinogÃĐnesis del hepatocarcinoma.
4.2.
âLAVADO" PORTAL O TARDÃO.
Figuras 15 y 17.
ReducciÃģn del realce de una lesiÃģn en comparaciÃģn con el resto del hÃgado,
con respecto a una fase previa,
lo que conduce a un hiporrealce portal o tardÃo de la lesiÃģn.
Este âlavadoâ o hiporrealce puede ser de parte o de toda la lesiÃģn.
Y se puede dar en lesiones con o sin hiperrealce en fase arterial.
Esta es la otra caracterÃstica cardinal en el diagnÃģstico de imagen del hepatocarcinoma.
Este hiporrealce se cree que es debido no sÃģlo a un drenaje venoso temprano,
sino tambiÃĐn a la disminuciÃģn del aporte portal que acompaÃąa a la neoangiogÃĐnesis tumoral,
lo que conduce a un mayor realce relativo del parÃĐnquima circundante normal.
4.3.
DIÃMETRO MAYOR.
La mayor dimensiÃģn,
de borde externo a borde externo,
de la lesiÃģn.
Esta medida debe ser tomada en la secuencia,
fase y plano en el que los mÃĄrgenes de la lesiÃģn estÃĄn mejor demarcados,
incluyendo la âcÃĄpsulaâ cuando la hay e intentando evitar la fase arterial si hay otras secuencias vÃĄlidas.
Teniendo en consideraciÃģn el diÃĄmetro,
se establecen 3 intervalos para clasificar los hallazgos o lesiones.
- Menor de 10 mm
- De 10 a 20 mm
- 20 mm o mÃĄs
El primer lÃmite en el diÃĄmetro se considera en los 10 mm.
Esto es porque las lesiones de menos de 1 cm tienen poca probabilidad de ser hepatocarcinomas y son difÃciles de caracterizar en TC y RM.
Por eso,
una lesiÃģn de menos de 1 cm,
nunca podrÃĄ ser considerada como LR5 (hepatocarcinoma seguro).
El otro lÃmite de diÃĄmetro se establece en los 20 mm.
Este lÃmite se usa para categorizar como LR3,
LR4 o LR5 lesiones que no son claramente benignas y que no tienen caracterÃsticas de otra lesiÃģn maligna distinta del hepatocarcinoma o caracterÃsticas de tumor en vena.
Este lÃmite tambiÃĐn se usa para subclasificar los hallazgos LR4 y LR5 en A o B (Figuras 12 y 13)
4.4.
APARIENCIA DE CÃPSULA.
Figura 18.
Borde perifÃĐrico de hiperrealce en fase portal o tardÃa que es inequÃvocamente mÃĄs grueso o evidente que los bordes de los nÃģdulos cirrÃģticos del resto del parÃĐnquima hepÃĄtico.
4.5.
CRECIMIENTO.
Figura 19.
Se considera este criterio mayor como presente cuando existen alguno de los siguientes:
-Incremento de diÃĄmetro de un mÃnimo de 5 mm y ademÃĄs:
- Incremento de al menos un 50% del diÃĄmetro en 6 meses o menos.
- Incremento de al menos un 100% del diÃĄmetro en mÃĄs de 6 meses.
-ApariciÃģn de una nueva lesiÃģn de 10 mm o mÃĄs.
5.
Criterios auxiliares (Figura 20).
AdemÃĄs de los criterios descritos,
existen otros criterios de imagen que modifican la probabilidad de benignidad o de hepatocarcinoma.
Aisladamente,
estos criterios no permiten una clasificaciÃģn fiable de los hallazgos,
por lo que son considerados criterios auxiliares.

Fig. 20: Figura 20. Esquema-resumen de la lista de Criterios auxiliares que favorecen la probabilidad de benignidad o de hepatocarcinoma y su modo de aplicaciÃģn para subir o bajar de categorÃa una observaciÃģn.
References: Traducido y adaptado desde www.acr.org, Liver Imaging And Reporting - Data System.
Estas caracterÃsticas auxiliares pueden ser utilizadas a criterio de cada radiÃģlogo para ajustar la categorÃa del hallazgo y se clasifican en dos tipos:
- Criterios auxiliares que favorecen la probabilidad de hepatocarcinoma (Figuras 21 y 22). Su aplicaciÃģn permite subir una o mÃĄs categorÃas el hallazgo o lesiÃģn,
sin sobrepasar LR4.
- Criterios auxiliares que favorecen la probabilidad de benignidad (Figura 3).
Permiten descender la categorÃa del hallazgo una o mÃĄs categorÃas.