Las fracturas de estrés son una causa común de morbilidad hoy en día,
debido al aumento de la población de edad avanzada y del incremento de la actividad física en los miembros de la sociedad.
Son confusos los diferentes términos utilizados para describir estas fracturas y el diagnóstico clínico puede ser dificil debido a la clínica vaga,
que puede inicialmente sugerir lesiones musculares o tendinosas.
Las fracturas de estrés no tienen predilección de género,
ocurren en todas las edades,
pueden ser bilaterales,
afectar varios huesos y ser recurrentes,
aproximadamente el 60% de los individuos con fracturas de estrés tienen historia de una fractura de estrés previa.
Desde el punto de vista etiológico existen dos tipos de fracturas de estrés: fracturas por fatiga y fracturas por insuficiencia.
Las fracturas por fatiga son causadas por la aplicación cíclica y prolongada de un estrés muscular anormal en un hueso con resistencia elástica conservada,
mientras que las fracturas por insuficiencia son causadas por un estrés fisiológico en un hueso con deficiencia mineral o disminución de la resistencia elástica.
El termino de fracturas patológicas debe ser restringido a cualquier fractura que ocurra en un hueso debilitado por un proceso neoplásico o infeccioso preexistente.
Fracturas por insuficiencia:
Ocurren generalmente cuando existe una variedad de condiciones en las que el contenido mineral y la elasticidad del hueso es anormal.
Estas fracturas ocurren más frecuentemente en mujeres mayores con osteoporosis posmenopausicas o de cualquier otra causa como el uso de esteroides,
la artritis reumatoidea y la diabetes mellitus.
Existen otras cuasas como la enfermedad de Paget,
la osteomalacia,
el hiperparatiroidismo,
la osteodistrofia renal,
la osteogénesis imperfecta,
el raquitismo,
la osteoporosis,
la displasia fibrosa y la irradiación.
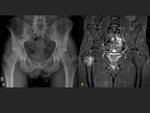
La localización más frecuente de las fracturas en los pacientes con osteoporosis son el sacro,
las ramas púbicas y las extremedades inferiores (Fig 1-2).
Fracturas por fatiga:
Se presentan generalmente en adultos jovenes,
en particular atletas.
Pero tambien se puede presentar en ancianos y niños.
La localización de la fractura se relaciona con la actividad física realizada.
Biomecánica:
Las fracturas de estrés pueden ser descritas como un aumento en la velocidad de la remodelación ósea en respuesta a un estrés repetitivo submaximo,
generando un aumento en la actividad osteoclástica que supera la actividad osteoblástica formando un nuevo hueso debil.
Si la actividad física continua puede generar microfracturas lo cual explicaría el edema medular observado en la RM en los estadios iniciales o llegar a producir una fractura completa.
Clínica:
El hallazgo clínico clásico es el dolor con la realización de una actividad,
el cual se alivia con el reposo y empeora con la actividad.
Típicamente ocurre la siguiente triada: historia de una actividad nueva o diferente para el individuo,
la actividad es agotadora y repetitiva.
La historia clínica es fundamental en el diagnóstico de una fractura de estrés.
El paciente debe ser estrechamente interrogado acerca de la secuencia de eventos que conducen a la aparición del dolor en la extremidad afectada.
Es importante reconocer una fractura de estrés y que el paciente se abstenga de realizar la actividad que produjo la fractura,
debido a que continuar realizando la actividad puede resultar en una fractura completa,
en una distracción de los fragmentos óseos,
en una fractura de otro hueso en la misma extremidad o en el mismo hueso en la extremidad contralateral,
ya que la persona desplaza su peso corporal al lado opuesto.
Diagnóstico diferencial:
El diagnóstico diferencial incluye fracturas agudas,
osteoma osteoide,
osteomielitis crónica esclerosante,
osteomalacia,
metastásis,
sarcoma osteogénico y tumor de Ewing.
Hallazgos radiológicos:
Radiografía:
Los hallazgos dependen del tiempo transcurrido entre el inicio de la lesión,
el momento de la realización de la prueba de imagen y el tiempo que el paciente continúe participando en la actividad que genera el dolor.
En etapas iniciales la radiografía puede ser normal o puede aparecer una línea radiolucente en la cortical sin reacción perióstica o callo (Fig 3).
En los huesos de predominio esponjoso,
como el calcáneo o el cuello femoral la radiografía inicial muestra un sutíl desbidujamiento del margen trabecular y una fina línea de esclerosis perpendicular a las trabeculas.
Si el hueso es sano y sólido la reacción perióstica queda confinada a una pequeña área y afecta solo una de las superficies corticales.
Finalmente la línea de fractura y el área de engrosamiento del periostio desaparecen.
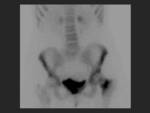
Medicina nuclear:
La gammagrafía ósea proporciona un diagnóstico temprano de las fracturas de estrés,
evidenciando las fracturas días o semanas antes que la radiografía.
En los estadios iniciales la gammagrafía puede mostrar un ligero aumento de la captación del radiotrazador,
progresando a un área bien definida de incremento de la captación (Fig 4).
Tomografia computarizada:
En ella las fracturas de estrés aparecen como áreas focales de formación de callo y engrosamiento endostal y periostal alrededor del sitio de la fractura.
Ocasionalmente se detecta un incremento de la densidad de la cavidad medular y un edema de las partes blandas adyacentes (Fig 5).
Sin embargo la TC tiene un rol limitado en la detección de las fracturas de estrés,
porque tiene una sensibilidad menor comparada con la gammagrafía y la RM.
El uso de la TC debe ser reservado para indicaciones específicas como las lesiones severas,
lesiones de localización anatómica específica donde la utilidad de la radiografía es limitada (hueso navicular,
fracturas longitudinales de la tibia,
fracturas de sacro...) y en la diferenciación de las fracturas de estrés de otras patologías como por ejemplo el osteoma osteoide o las fracturas patológicas.
Resonancia magnética nuclear:
Es una prueba efectiva para la evaluación de pacientes con sospecha de fracturas de estrés y radiografías normales.
Los hallazgos en las imágenes de la RM dependen del tiempo transcurrido despues del inicio de los sintomas. La RM inicialmente puede mostrar áreas de baja señal en la médula en secuencias T1,
con incremento de la señal en T2 y en las imágenes STIR que realzan tras la inyección de contraste ev (Fig 6) . Estos hallazgos son inespecíficos y representan el edema medular y de tejidos blandos y facilmente pueden ser confundidos con neoplasias,
infección y osteoporosis.
En las imágenes obtenidas tiempo despues,
pueden observarse imágenes lineales de baja señal en T1 y T2 que representan el callo de la fractura y la nueva formación de hueso en el lugar de la fractura.
Clasificación anatómica de las fracturas de estrés.
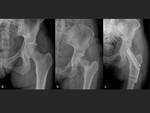
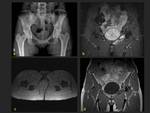
Pelvis:
Las fracturas de la pelvis suman el 1.3-5.6% de las fracturas de estrés en atletas.
Las fracturas sacras son predominantemente descritas en corredores de largas distancias,
generalmente mujeres,
aunque tambien se han reportado casos en jugadores de hockey,
baloncesto,
tenis y voleibol playa.
La RM y la gammagrafia son utilizadas para la evaluación de pacientes con sospecha de fractura sacra.
La TC puede mostrar la linea de fractura,
pero implica la irradiación de un grupo de paciente jovenes.
Las fracturas de las ramas del pubis han sido reportadas en corredores y jugadores de fútbol Australiano,
éstas generalmente ocurren en la rama inferior adyacente a la sínfisis de pubis.
Las fracturas de las ramas del pubis se manifiestan como una línea de fractura no desplazada y en RM es evidente el edema medular.
Estas fracturas tienen riesgo de no unión o refractura en los pacientes que no tienen un adecuado periodo de reposo (Fig 7).
Fémur:
Las fracturas de estrés del fémur representan un 4-48.8% de todas las fractura de estrés en atletas.
Estas fracturas son más frecuentes en mujeres que practican atletismo.
La fractura puede localizarse en el cuello o en el eje femoral.
Las radiografias simples generalmente son normales,
contribuyendo a un diagnóstico tardío.
Se requiere de un alto indice de sopecha clínica en atletas con dolor en la ingle o en el muslo.
En estos casos la RM juega un papel importante mostrando el edema medular y la línea de fractura hipointensa (Fig 8).
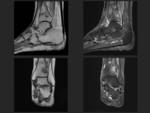
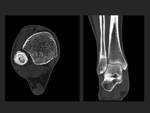
Tibia:
Es la fractura de estrés más frecuente de las extremidades inferiores,
representa más de la mitad de las fracturas de estrés.
Las fracturas de estrés de la tibia incluyen varios tipos de lesiones óseas que representan un amplio espectro de anormalidades en respuesta aun continuo estrés.
Los hallazgos típicos en la RM son el edema periostal,
que puede progresar y afectar la médula y finalmente llegar a una fractura de estes que involucre la cortical.
Términos tales como síndrome de estrés tibial medial,
síndrome del sóleo y "shin splint" son usualmente usados para describir fracturas estrés sin la presencia de líneas de fractura en esta localización (Fig 9).
Fíbula:
Las fracturas de la fíbula forman el 1.3-12% de las fracturas de estrés en atletas.
La localización más frecuente es la fíbula distal,
justo proximal a la sindesmosis tibioastragalina.
Son consideradas fracturas de bajo riesgo con buen pronóstico.
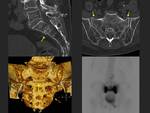
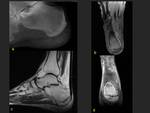
Tarso:
Estas fracturas representan el 10-25% de las fracturas de estrés en los atletas.
El calcáneo suele ser el hueso más afectado,
manifestandose como un dolor que se agrava corriendo o saltando,
con sensibilidad aumentada a la palpación posterosuperior del pie .
En las radiografias se observa una linea esclerótica pósterosuperior paralela a la cortical posterior y perpendicualar a las trabéculas.
La RM es útil para descartar otras patologías que causan dolor a este nivel como la tendinopatia Aquílea,
el síndrome de Haglund,
la bursitis o la fascitis plantar (fig 10).
Las fracturas del navicular son relativamente raras,
formal el 2.4% de las fracturas,
se presentan con frecuencia en atletas de carreras de alta velocidad y salto.
Son denominadas fracturas de alto riesgo debido a la alta incidencia de retraso de la consolidación o no unión,
particularmente en el tercio central que es relativamente avascular.
Se debe sospechar en atletas que presenten dolor en el mediopie o en el arco plantar.
La RM es la prueba de elección para su diagnóstico,
ya que en la radiografía puede no visualizarse la fractura.
Las fracturas de astrágalo son raras.
Están descritas en atletas que corren largas distancias. Pueden afectar el cuello,
el cuerpo o proceso lateral del astrágalo,
siedo mas frecuente a nivel del cuello.
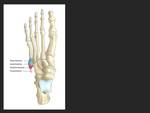
Metatarso:
Las fracturas del metatarso representan el 9-24% de las fracturas de estrés en atletas,
es un sitio frecuente de fracturas que puede prodicirse por la practica de ballet,
la marcha,
el senderismo o permanecer mucho tiempo de pie.
En la evaluación inicial (2-3 sem) la radiografia puede ser normal o mostrar una reacción perióstica.
La RM es altamente sensible en el diagnóstico de estas fracturas mostrando el edema medular,
del periostio y del tejido blando adyacente.
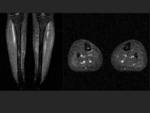
La linea de fractura hipointensa tambien puede ser visualizada en la RM (Fig 11).
Frecuentemente se ven afectados el cuello y el eje distal del segundo y tercer metatarsiano.
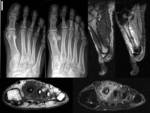
La fractura de estrés de la base del quinto metatarsiano ocurre en la región de la fractura de Jones o ligeramente más distal (Fig 12) y es de especial mención en atletas de alto rendimiento los cuales se pueden beneficiar de una intervención temprana con fijación intramedular,
ya que son consideradas de alto riesgo por ser propensas al retraso de la consolidación o la no unión.