INTRODUCCIÓN
El traumatismo craneoencefálico supone la primera causa de muerte e incapacidad en menores de 45 años.
Exiten distintas formas de clasificar el TCE.
Desde el punto de vista clínico el traumatismo se puede clasificar según la puntuación en la escala de coma de Glasgow (ECG) Fig. 2 que tiene en cuenta la respuesta motora,
ocular y verbal en:
- Leve (ECG 13-15)
- Moderado (ECG 9-12)
- Grave (ECG menor o igual a 8)
Existe consenso en la realización de TC craneal en los pacientes con traumatismo moderado o grave. En la actualidad existen dudas de si clasificar a los pacientes con ECG de 13 como TCE moderado con las implicaciones terapéuticas que supone dicho cambio.
En el TCE leve existen distintas guías de consenso para determinar en qué pacientes se debe realizar TC craneal.
En nuestro hospital se realiza en los casos indicados en la Fig. 3 .
Desde el punto de vista cronológico,
los hallazgos se pueden clasificar en lesiones primarias y secundarias.
Las lesiones primarias son aquellas que se producen inmediatamente y como causa del impacto mientras que las lesiones secundarias se producen como consecuencia de la respuesta fisiológica al daño inicial o como complicación del mismo,
pueden aumentar la lesión inicial o provocar nuevas lesiones y son potencialmente previsibles.
Dentro de las lesiones primarias se consideran: las fracturas,
hemorragias extraxiales (hematoma subdural,
hematoma epidural y hemorragia subaracnoidea) y lesiones intraxiales (lesión axonal difusa,
contusión cortical,
hematoma intraparenquimatoso,
hemorragia intraventricular y de plexo coroideo.)
Como lesiones secundarias consideraríamos la herniación,
el infarto y las hemorragias secundarias,
el edema cerebral difuso y las lesiones por hipoxia.
Esta clasificación sin embargo,
es arbitraria ya que las lesiones en el traumatismo craneoencefálico no son estables y pueden evolucionar hacia la gravedad en un espacio de tiempo muy corto.
Otra forma de clasificación del TCE es según la presencia en el TC de lesión focal (considerándola aquella con un volumen mayor o igual a 25cc o lesión difusa cuando no exista lesión focal.
Marshall se basó en estos hallazgos para clasificar el TCE en seis categorías con valor predictivo.
Presentamos una revisión de los hallazgos radiológicos del TCE centrándonos fundamentalmente en la evolución de las lesiones en el tiempo.
LESIONES PRIMARIAS
1.
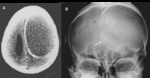
Fractura de cráneo.
Se produce en dos tercios de los pacientes con traumatismo craneal pero hasta el 25-35% de los pacientes con lesiones graves no presentan fractura.
Existen distintos tipos:
- Lineales,
que pueden producir hematomas epi y subdurales
- Deprimidas,
pueden producir lesiones en el parénquima Fig. 4.
- Diastásicas
- Conminuta
Es importante tener en cuenta las fracturas de la base de cráneo ya que pueden lesionar estructuras vitales como el segmento petroso o cavernoso de la arteria carótida interna,
seno transverso y sigmoide,
nervios craneales y estructuras del oído medio e interno Fig. 5 .
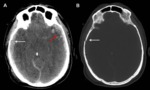
2- Hematoma epidural.
Se produce por la interposición de sangre entre el periostio y la duramadre.
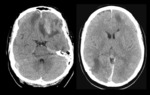
Hasta el 30% pueden tener una aparición retardada a las 24-48 horas.
Tienen una morfología lenticular y se caracterizan por no cruzar las suturas pero si los senos venosos.
Se producen con frecuencia en las fracturas del temporal por laceración de la arteria meníngea media Fig. 6 .
La mayoría tienen una densidad uniformemente alta.
Cuando existen áreas de densidad mixta sugiere la presencia de hemorragia en distintos estadios: las zonas hiperdensas indican hematoma agudo.
Estos hematomas con distintas densidades tienen peor pronóstico ya que tienen una mayor tendencia al crecimiento que los hematomas epidurales homogéneos.
Son frecuentes las herniaciones secundarias y cuando cronifican pueden calcificar Fig. 7 .
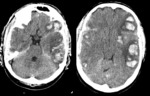
3- Hematoma subdural
Se produce por la interposición de sangre entre la duramadre y la aracnoides como consecuencia del desgarro de los senos y las venas corticales.
En los ancianos puede no haber historia de traumatismo.
Tiene morfología de semiluna y cruza las suturas pero no los senos venosos.
Aparecen en la zona del impacto y en la zona opuesta (golpe-contragolpe) Fig. 8 .
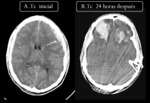
En la fase aguda son hiperdensos en el TC salvo en las coagulopatías o anemias severas que pueden ser isodensos con la corteza.
Pueden evolucionar hacia la cronicidad haciéndose hipodensos e incluso calcificar Fig. 9 .
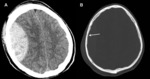
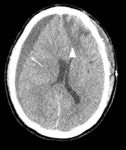
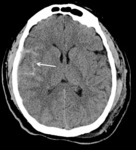
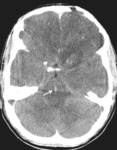
4- Hemorragia subaracnoidea traumática (HSA)
Se produce por la rotura de vasos piales o aracnoideos.
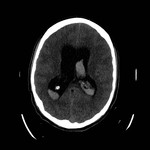
En el TC se observa hiperdensidad de los surcos de la convexidad y/ o de las cisternas de la base Fig. 10 .
La HSA localizada en las cisternas tiene peor pronóstico que la localizada en los surcos de la convexidad.
Como complicación se puede desarrollar hidrocefalia y vasoespasmo.
Es importante distinguirlo de la pseudohemorragia subaracnoidea que se describe más adelante.
5.
Contusiones corticales
Son las lesiones parenquimatosas más frecuentes y se producen por el golpe del encéfalo contra un saliente óseo,
por ello,
las localizaciones más frecuentes son las crestas de los giros de los lóbulos temporales,
las bases de los lóbulos frontales y parasagitales.
Aparecen como hemorragias puntiformes en las crestas de las circunvoluciones y pueden tener una distribución de golpe-contragolpe al igual que los hematomas subdurales.
Se pueden extender o no a la sustancia blanca subcortical y con el paso del tiempo aparece edema vasogénico y efecto de masa. Fig. 11 Fig. 12 Fig. 13
El TC presenta limitaciones cuando son mínimamente hemorrágicas,
se encuentran cerca del hueso y por los artefactos que puede producir la fosa posterior por lo que la RM es más sensible para su detección.
6.
Hematomas intraparenquimatosos
Se pueden producir de forma directa o por coalescencia de contusiones corticales.
Se originan como consecuencia del cizallamiento y disrupción de pequeños vasos sanguíneos perforantes.
La lesión puede no verse en el TC inicialmente pero la puntuación Glasgow suele ser baja. Fig. 14
7.
Hemorragia intraventricular
Se puede producir por desgarro de las venas subependimarias de la superficie de los ventrículos,
por extensión de un hematoma parenquimatoso o de una hemorragia subaracnoidea o por un traumatismo penetrante.
La hemorragia intraventricular aislada es rara y suele asociarse a hemorragia subaracnoidea y contusiones.
Los pacientes con hemorragia intraventricular pueden desarrollar hidrocefalia no comunicante como consecuencia de la obstrucción del acueducto Fig. 15 .
8.
Lesión axonal difusa
Se produce por fuerzas de aceleración-desaceleración entre zonas del cerebro ancladas de forma distinta y que no se mueven igual.
Estas fuerzas van a producir una lesión del axón con pérdida neuronal.
Se suele observar pérdida de conciencia en el momento del impacto y está asociado con una alta mortalidad.
Suelen ser multifocales y bilaterales pero su apariencia depende de la presencia de hemorragia (donde observaremos hiperdensidades puntiformes en el TC) o no.
Es por ello que el TC tiene una utilidad limitada cuando no existe lesión vascular siendo la RM más sensible para su detección.
Existen distintos grados según la localización:
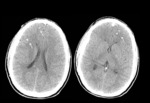
- Grado I: afecta sólo a la interfase sustancia gris-sustancia blanca Fig. 16 .
- Grado II: Grado I + lesión del cuerpo calloso Fig. 17 .
- Grado III: Grado II + lesión en la cara dorsolateral de la parte superior del troncoencéfalo.
En la evolución se produce atrofia progresiva Fig. 18 .
LESIONES SECUNDARIAS
La mayoría de las lesiones secundarias son debidas al aumento de la presión intracraneal o a las herniaciones cerebrales y son potencialmente prevenibles con una adecuada estabilización.
Esta clasificación es aleatoria ya que el TCE supone un daño progresivo y produce una secuencia continua de acontecimientos.
1.
Edema cerebral difuso
Suele desarrollarse a las 24-48 horas del traumatismo.
Radiológicamente el edema produce efecto de masa que borra los surcos y las cisternas de la base y condiciona una pérdida de la interfase sustancia gris-sustancia blanca.
Este aumento de la presión intracraneal puede producir herniación.
Es importante conocer dos signos relacionados:
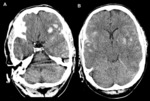
- El signo del cerebelo blanco en el que el cerebelo está hiperdenso en comparación con la hipodensidad supratentorial.
Se debe a que los fenómenos hipóxico-isquémicos respetan parcialmente al cerebelo.
Es un signo de mal pronóstico. Fig. 19
- El signo de la falsa hemorragia subaracnoidea que se puede observar en el TCE agudo cuando se está produciendo edema cerebral y herniación transtentorial.
El encéfalo aparece hipodenso respecto a la duramadre y la sangre circulante que aparecen inusualmente hiperdensos. Fig. 20 Fig. 24
2.
Herniaciones encefálicas
- Subfalcial: se produce la herniación de la circunvolución del cíngulo a través de la hoz.
Cuando es amplia se produce la compresión del ventrículo ipsilateral y se contrae el contralateral por obstrucción del agujero de Monro.
Puede producirse desplazamiento vascular de la arteria cerebral anterior y de las venas subependimarias profundas produciendo isquemia.
- Descendente: por el descenso del contenido supratentorial a través de la tienda del cerebelo con el consiguiente riesgo de compresión del troncoencéfalo,
de las arterias perforantes y de la arteria cerebral posterior Fig. 21 Fig. 25 .
- Amigdalar: por descenso de las amígdalas por el agujero magno.
- Ascendente: del contenido infratentorial a través de la tienda Fig. 22 .
3.
Infarto encefálico post-TCE y hemorragia secundaria
- Muesca de Kernohan: se trata de una isquemia o necrosis hemorrágica del pedúnculo cerebral contralateral a la lesión supratentorial.
Se produce por una herniación transtentorial descendente como consecuencia de una lesión supratentorial que produce una compresión del pedúnculo contralateral Fig. 23.
- Hemorragia de Duret: es una hemorragia secundaria del mesencéfalo como consecuencia de una herniación transtentorial descendente que comprime el tronco y las arterias perforantes.
Es un signo de mal pronóstico Fig. 24.
- Infarto encefálico post-TCE como consecuencia de la herniación,
afectando a la arteria cerebral anterior o a la posterior Fig. 25 .
4.
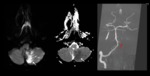
Lesiones Vasculares:
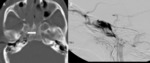
- Disección: es un desgarro de la íntima q produce una falsa luz donde entra sangre,
produciendo un hematoma intramural.
Ocurre en los segmentos de arteria libres.
Como consecuencia de la disección se pueden producir émbolos e infartos secundarios o oclusión de la luz del propio vaso Fig. 26 .
PRONÓSTICO
Dada la morbimortalidad del TCE grave,
existe la necesidad de determinar elementos que permitan predecir la evolución de los pacientes con el fin de poder administrarles el tratamiento idóneo para recuperar o evitar más daño cerebral,
reducir la incertidumbre al asignar un pronóstico y ayudar en la toma de decisiones.
Según la International Mission on Prognosis and Analysis of Clinical Trials in TBI,
los cuatro factores pronósticos independientes más eficaces en el TCE son la edad,
la puntuación motora de la ECG,
la respuesta pupilar y,
desde el punto de vista de la imagen,
la clasificación de Marshall junto con presencia/ausencia de hemorragia subaracnoidea.
La Clasificación de Marshall (1991) constituye el método morfológico predictivo más universalmente utilizado en el TCE.
Clasifica los hallazgos radiológicos del TC en seis categorías de lesiones que tienden a compartir curso clínico,
incidencia de HTIC,
complicaciones y manejo terapéutico requerido.
Los tres parámetros radiológicos en los que se basa son el estado de las cisternas mesencefálicas,
el grado de desviación de la línea media (en milímetros) y la ausencia/presencia y tamaño (en centímetros cúbicos) de las lesiones focales:
- Grado I: lesión encefálica difusa sin otros hallazgos patológicos
- Grado II: lesión encefálica difusa con cisternas mesencefálicas preservadas,
desviación de la línea media < 5mm y/o lesiones hiperdensas o de densidad mixta < 25 cc.
- Grado III (edema): lesión encefálica difusa con compresión/ausencia de cisternas mesencefálicas.
Desviación de la línea media < 5 mm.
No existen lesiones hiperdensas o de densidad mixta > 25 cc
- Grado IV (desviación de la línea media): lesión encefálica difusa con desviación de la línea media > 5 mm sin lesiones hiperdensas o de densidad mixta > 25 cc.
- Grado V (lesión focal evacuada): toda aquella lesión que ha requerido tratamiento quirúrgico previo a la realización del TC.
- Grado VI (lesión focal no evacuada): lesión hiperdensa o de densidad mixta ≥ 25 cc
Dentro de los grados I-IV la mortalidad es directamente proporcional a la propia clasificación,
y dentro de los V-VI es muy superior en las lesiones no evacuadas. La mortalidad de los grados III y V son equiparables.
La presencia de HSA se considera factor agravante dentro de cada grado.