El dolor anterior de la rodilla en un motivo de consulta frecuente.
Las mujeres en edad adolescente y en general los individuos jóvenes son la población de mayor incidencia de esta dolencia,
con síntomas que se relacionan muchas veces con el sobreuso,
relacionado con frecuencia con la práctica deportiva.
La anatomía y la biomecánica de la articulación patelofemoral es compleja y los síntoma son a menudo inespecíficos.
Términos como “dolor anterior de rodilla”,
síndrome de dolor patelofemoral” y “condromalacia” son usados con frecuencia de forma indistinguible para describir múltiples condiciones que suceden en la misma región anatómica pero que tienen distinto significado y distinta etiología.
Revisamos los pacientes que acuden por esta dolencia desde 2008.
Entre las causas más frecuentes encontradas se incluyen la patología de tendones extensores,
daño cartilaginoso intraarticular,
bursitis,
plicas,
síndromes de irritación del tejido conectivo,
malposición rotuliana y patología de la grasa de Hoffa.
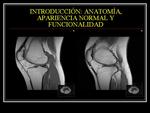
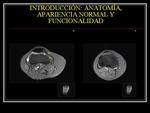
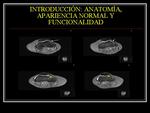
INTRODUCCIÓN: ANATOMÍA,
APARIENCIA NORMAL Y FUNCIONALIDAD
Las estructuras primarias del mecanismo extensor de la rodilla son el tendón del cuadriceps y el tendón/ligamento rotuliano.
El tendón del cuadriceps es un tendón de múltiples fascículos formado por los cuatro vientres musculares,
mezclado con tejido conectivo fibrograso.
Se inserta en el polo superior de la rótula y algunas fibras (recto femoral) se insertan en la superficie anterior patelar y forman una aponeurosis que conecta con el ligamento/tendón rotuliano.
La rótula se considera como un hueso sesamoideo dentro del mecanismo extensor.
El componente infrapatelar es el tendón rotuliano o ligamento rotuliano.
Fig. 1
Se origina en el polo inferior rotuliano junto con las fibras de la aponeurosis y se inserta en la prominencia proximal de la tibia,
en el tubérculo tibial.
Integra fibras no tendinosas de tejido fibroconectivo que unido al fenómeno del ángulo mágico dan un aspecto heterogeneo en RM sobre todo en su margen posterior.
El límite medial de la rótula que estabiliza medialmente gracias al vasto medial oblicuo,
el ligamento medial patelofemoral,
retináculo medial y el ligamento medial patelotibial.
Fig. 2
El límite lateral que estabiliza la rótula lateralmente,
lo forma el retináculo lateral y el ligamento patelofemoral lateral.
Fig. 3
Como indica su nombre,
la principal función del mecanismo extensor es la extensión de la rodilla.
Este mecanismo extensor también estabiliza la rodilla,
principalmente durante la deceleración y cuando caminamos cuesta abajo.
La patela se localiza en la concavidad de la tróclea femoral en el fémur anterior y el cartílago permite su deslizamiento de forma segura.
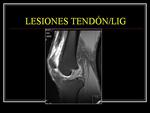
LESIONES TENDINOSAS DEL CUADRICEPS
Agudas o crónicas.
AGUDAS:
-En el polo superior de la rótula o próximo a él.
-La rotura completa sucede en pacientes sobre los 40 años y no suele ser resultado de un trauma directo.
Normalmente,
es resultado de una tendinopatía crónica en pacientes con diabetes,
gota,
hiperparatiroidismo,
enfermedades del tejido conectivo y uso de corticoides.
-Clínicamente: Falta de extensión activa y defecto tendinoso.
Roturas completas (se debe de valorar la extensión y grado de retracción).
Roturas parciales (valorar la extensión).
Fig. 4
LESIONES DEL TENDÓN ROTULIANO
Aparecen en pacientes más jóvenes con predisposición y secundarias a trauma directo.
Son roturas próximas al origen patelar y son mucho menos comunes que las roturas del tendón del cuadriceps.
En pacientes con esqueleto inmaduro,
la inserción más débil se encuentra en el cartílago polo inferior de la rótula.
Algunos niños,
pueden sufrir una fractura-avulsión por contracción del mecanismo extensor (avulsión osteocartilaginosa del polo inferior de la rótula).
En niños pequeños puede producir grandes fragmentos que hay que fijar con CRG. Fig. 5
LESIONES CRÓNICAS:
Son lesiones de sobreuso normalmente debido a actividades deportivas en gente joven.
Aproximadamente,
un 75% de las rótulas bipartitas ocurre en el margen superolateral y puede ser sintomática por trauma o estrés mecánico.
En estos casos se observa una alteración de señal en la sincondrosis con estrechamiento entre ambos osículos con edema de partes blandas y defectos focales del cartílago articular.
Según algunos autores,
la rótula bipartita es el resultado de un síndrome de sobreuso de la inserción del tendón del vasto lateral oblicuo en pacientes jóvenes,
similar a la enfermedad de Osgood-Schlatter.
Jumper´s Knee (patelar tendinosis) sobreuso en la inserción del polo inferior de la rótula.
Se caracteriza por trauma de repetición por sobrecarga mecánica,
degeneración mucoide,
fibrosis y neovascularización.
Afecta normalmente a adolescentes y jovenes atletas con inmadurez esquelética que participan en deportes que requieren saltar.
El máximo estrés se ejerce sobre la inserción proximal tras el salto.
La clínica es de dolor anterior que se puede hacer constante e incluso llegar a restringir la actividad.
Fig. 6
La enfermedad de Sinding-Larsen-Johannson es similar al Jumper´s knee que sucede en pacientes atletas con un esqueleto inmaduro.
Se trata de apofisitis de tracción donde se observa un engrosamiento marcado del tendón rotuliano con fragmentos osificados a nivel proximal,
secundarios a pequeñas avulsiones de la cortical/cartílago que se osifican.
También,
fragmentos distróficos que se desarrollan en un tendón debido a un sobreuso mantenido largo tiempo.
La afectación edematosa es mayor que en el Jumper´s Knee.
Aunque se dice que es un proceso autolimitado de 12-18 meses de evolución,
muchos pacientes permanecen sintomáticos en la edad adulta.
Fig. 7
La enfermedad de Osgood-Schlatter es más común que el SLJ pero con una clínica similar.
Los osículos intraligamentosos aparecen en el 50% de los casos en el aspecto distal del ligamento rotuliano.
Sin embargo,
existen osículos accesorios como variantes normales con los que se debe de hacer el diagnóstico diferencial.
Es necesario la presencia de edema asociado para confirmar el diagnóstico. Fig. 8
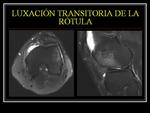
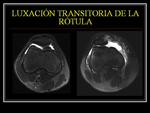
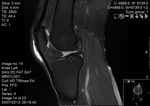
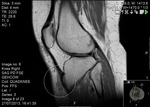
LUXACIÓN TRANSITORIA DE LA RÓTULA
Suele ser luxación lateral,
tras traumatismo,
normalmente secundario a pie fijo con rodilla flexionada.
Se reduce de forma espontánea.
Afecta normalmente a adolescentes y adultos jóvenes.
Un 50% de casos no recuerda con claridad el traumatismo.
El diagnóstico suele ser radiológico.
En adolescentes con derrame articular moderado o grande debe de sospecharse una luxación transitoria de la rótula,
rotura del LCA o fractura de la meseta tibial.
Algunos pacientes pueden estar predispuestos a esta condición debido a displasias anatómicas: patela alta,
tróclea poco profunda.
(ángulo troclear>145º).
El ángulo troclear se mide en el punto de mayor profundidad,
puede variar según la flexión de la rodilla.
Para la valoración de la inestabilización rotuliana,
se debe de hacer un estudio dinámico patolofemoral con TC.
El parámetro más importante es el TT-TG (tibial tubercle-trochlear groove),
siendo el valor normal 10-15 mm.
Hallazgos radiológico:
-Contusión en el cóndilo femoral lateral (80%),
en el margen medial de la patela (60%) y fractura por impactación en el polo inferior de la rótula (45%).
-Avulsión del retináculo medial (lado patelar) +/- avulsión ósea.
Defecto óseo condral en el cóndilo lateral femoral (margen posterior).
-Cartílago rotuliano (faceta medial).
Fig. 9
De forma natural,
cuando la patela se luxa lateralmente,
las partes blandas mediales deberían lesionarse.
Sin embargo,
el retináculo no es un estabilizador importante.
El ligamento patelofemoral medial (MPFL) es un estabilizador más importante,
responsable del 50-65% de la estabilidad medial.
El MPFL se origina en el epicóndilo lateral femoral distal a la inserción del tendón aductor mayor y próximo al origen del ligamento colateral medial.
Las fibras se mezclan con las del vientre muscular del vasto medial oblicuo.
Es más reconocible en su inserción patelar.
En la dislocación patelar,
al ser difícil de valorar su origen proximal,
se deben de valorar signos indirectos de rotura del ligamento patelofemoral medial.
La presencia de más líquido en el origen esperado del ligamento patelofemoral medial,
ligamento con disrupción,
fragmentos óseos avulsionados en el origen del ligamento y elevación secundaria del vasto medial oblicuo con líquido,
son indicadores de rotura del ligamento patelofemoral medial. Fig. 10
El tratamiento es la reconstrucción quirúrgica.
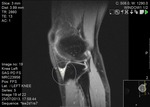
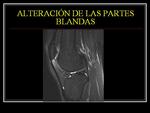
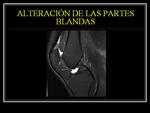
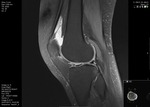
ALTERACIÓN DE LAS PARTES BLANDAS
Los tejidos blandos superficiales y profundos que rodean el mecanismo extensor están ligados de forma estrecha con su funcionalidad.
BURSITIS ANTERIOR:
-Inflamación-dolor.
Su localización es anterior con extensión inferior si tiene gran volumen.
En relación a su etiología,
en la literatura anglosajona se habla de housemaid knee or washer´s (tipo de mecanismo de lesión) o deportes como la lucha libre.
-Lo más frecuente es la pretibial anterior (superficial).
-RM o US: colección focal a veces hemorrágicas,
con aumento del flujo Doppler en partes blandas adyacentes.
-No se debe diagnosticar si sólo existe edema y no colección líquida.
Puede existir un edema sintomático por fricción.
Fig. 11
-Bursitis infrapatelar superficial o profunda (pequeña cantidad de líquido en la profunda es normal en comunicación con la articulación).
Puede existir asociación con un Osgood-Schlatter o con una bursitis infrapatelar profunda. Fig. 12 Fig. 13
SÍNDROMES DE LAS AMOHADILLAS GRASAS (FAT-PAD SYNDROME)
-La grasa de Hoffa se encuentra posterior al tendón rotuliano y anterior al receso intercondilar anterior y al LCA.
-En este síndrome se observa edema y hemorragia con tejido cicatricial.
El edema produce atrapamiento de la grasa entre el fémur-tibia-patela aumentando el dolor.
-En el estudio de RM,
se observa edema con estriación de la grasa.
-El tratamiento quirúrgico consiste en retirar la grasa inflamada y suele ser curativo.
-Existe una forma focal,
donde se observa edema en el margen superolateral de la grasa de Hoffa,
distal a la faceta lateral.
Fig. 14
SÍNDROMES DE LAS AMOHADILLAS GRASAS (FAT-PAD SYNDROME)
-Otro síndrome focal afecta a la grasa suprapatelar y cuadricipital.
Localizada entre el tendón distal del cuadriceps y el receso suprapatelar.
-El edema es común en esta localización,
sin embargo cuando es prominente y la grasa es edematosa existe un efecto de masa posterior con convexidad en el receso suprapatelar,
y se habla de quadriceps fat pad syndrome (síndrome de pinzamiento de la grasa del cuadriceps). Fig. 15
PLICAS SINTOMÁTICAS:
-Remanentes sinoviales laminares.
La mayoría son asintomáticos.
Las laterales son raras.
-La plica inferior o ligamento mucoso,
se extiende desde la fosa intercondílea/LCA hacia la grasa de Hoffa y a veces al borde inferior de la rótula.
-Cuando existe engrosamiento de la plica con alta señal en T2,
se habla de plica sintomática.
La más sintomática es la medial.
También pueden ser asintomáticas.
Cuando son sintomáticas se asocian a defectos de cartílago en la faceta medial. Fig. 16
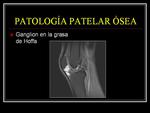
TUMORES DE LA GRASA DE HOFFA.
Cualquier lesión ocupante de espacio en la grasa de Hoffa,
puede ser causa de dolor en la cara anterior de la rodilla,
siendo el ganglión de la grasa de Hoffa una tumoración relativamente frecuente en esta localización. Fig. 17
Igualmente,
patología sinovial focal,
condromatosis sinovial focal o SVNP focal también pueden producir dolor en esta localización.
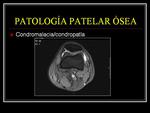
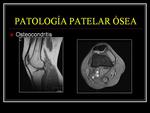
PATOLOGÍA PATELAR ÓSEA
La afectación ósea patelar también puede ser causa de dolor anterior de la rodilla,
algunos ejemplos serían: la condromalacia/condropatía rotuliana,
osteocondritis rotuliana… Fig. 18 Fig. 19