INTRODUCCIÓN
La TC se ha convertido en la técnica de imagen más importante en la evaluación de pacientes con dolor abdominal en el servicio de urgencias.
Una característica única de la TC es que permite evaluar la pared del colon así como los tejidos pericólicos y estructuras adyacentes y por lo tanto es una técnica muy sensible para demostrar patología colónica intramural así como su extensión extramural.
Existen diversas patologías (inflamatorias,
infecciosas,
neoplásicas,
vasculares y iatrogénicas) que pueden causar engrosamiento de la pared del colon en TC.
A pesar de que los hallazgos de imagen de estas patologías pueden solaparse ampliamente,
existen distintos parámetros cuya evaluación permite al radiólogo realizar un diagnóstico diferencial más preciso.
Estos parámetros incluyen: la localización y extensión de la afectación (focal,
segmentaria o difusa),
la apariencia del engrosamiento parietal (grado de engrosamiento, engrosamiento circunferencial simétrico vs asimétrico y patrón de atenuación del mismo) y la presencia de anomalías perientéricas y a distancia asociadas.
También es indispensable la correlación de los hallazgos radiológicos con la información clínica.
Con esta información el diagnóstico diferencial frecuentemente puede reducirse a una o dos enfermedades probables o una categoría patológica.
PROTOCOLO DE TOMOGRAFÍA COMPUTARIZADA
En nuestra institución,
la exploración de TC abdominal de rutina se realiza tras la administración de material de contraste intravenoso (CIV) y la admnistración oral de agua.
El paciente bebe un litro de agua una hora antes del estudio y dos vasos antes de la adquisición.
Se administran 100-120 ml de material de contraste yodado hidrosoluble no iónico (Iomeron 400) a una tasa de 3 ml/seg.
La adquisición se realiza 60 segundos después del comienzo de la inyección del CIV,
que corresponde a la fase venosa portal.
Los estudios han sido realizados en un equipo de TC multicorte de 16 coronas de detectores (BrightSpeed,
General Electrics).
La adquisición se realiza desde el diafragma hasta la sínfisis del pubis con un grosor de corte de 1.25 mm,
pitch de 1.75 e intervalo de reconstrucción de 1.25 mm.
COLON NORMAL
El colon se distingue del intestino delgado en TC en base a su localización bordeando el abdomen,
su mayor calibre y su apariencia,
con presencia de pliegues haustrales y heces que contienen gas.
El colon ascendente y descendente tienen una localización retroperitoneal; el ciego,
colon transverso y sigma una localización intraperitoneal y el recto una localización presacra extraperitoneal.
El diámetro transverso del colon varía ampliamente.
El ciego presenta usualmente el mayor diámetro,
que normalmente es inferior a 9 cm.
El colon transverso normalmente presenta un diámetro transverso inferior a 6 cm y el colon descendente y sigma habitualmente un diámetro ligeramente menor.
El calibre del recto puede variar de forma significativa.
El grosor normal de la pared del colon varía mucho en función del grado de distensión.
Cuando el colon está distendido,
la pared normal presenta un grosor inferior a 3 mm,
siendo frecuentemente apenas perceptible.
El colon está rodeado de grasa homogénea.
CAUSAS DE ENGROSAMIENTO DE LA PARED DEL COLON EN TC
CLASIFICACIÓN
o Apendicitis,
diverticulitis,
apendicitis epiploica,
tiflitis,
enfermedad inflamatoria intestinal
Colitis por radiación
o Colitis infecciosa
o Colitis pseudomembranosa
o Colitis isquémica
o Carcinoma colorrectal
o Linfoma
PATOLOGÍA INFLAMATORIA
La TC es particularmente útil para la detección y caracterización de diversas patologías inflamatorias del colon.
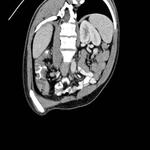
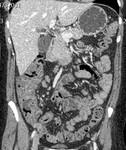
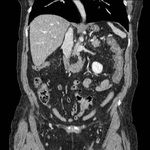
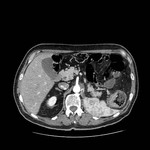
APENDICITIS
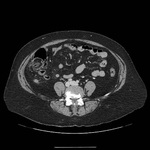
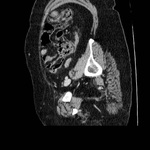
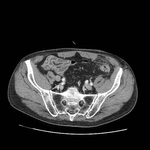
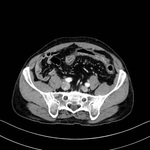
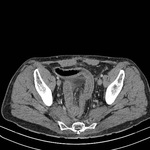
La apendicitis aguda es una causa común de dolor en cuadrante inferior derecho.
Se produce cuando se ocluye la luz apendicular dando como resultado una acumulación de líquido con dilatación del apéndice,
inflamación,
isquemia y eventualmente perforación.
El apéndice normal frecuentemente puede identificarse en TC como una estructura tubular de pared fina que se origina del ciego entre la válvula ileocecal y la base cecal.
Normalmente se localiza anterior e inferior al ciego aunque puede presentar una localización retrocecal en hasta el 65% de pacientes.
Puede estar colapsado,
relleno de aire o líquido.
En la apendicitis aguda el apéndice aparece dilatado (> 6 mm),
con pared engrosada (2-6 mm) la cual puede realzar de forma homogénea tras la administración de CIV.
La luz apendicular puede estar rellena de líquido o debris.
Puede detectarse un apendicolito (calcificación intraluminal) en hasta un 25-40% de casos.
Un hallazgo característico es un grado variable de afectación inflamatoria de la grasa periapendicular.
(Fig.
1,
Fig.
2)
El ciego e ileon terminal pueden mostrar también engrosamiento de su pared.
También pueden estar presentes signos menos específicos como líquido en la gotiera paracólica o cuadrante inferior derecho.
Existen adenopatías pericecales en hasta 60% de los casos.
Complicaciones potenciales de la apendicits aguda son la perforación y formación de un absceso apendicular.
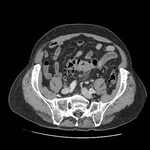
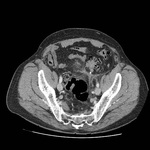
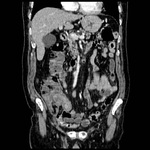
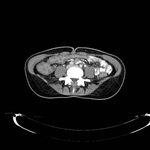
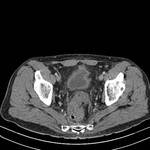
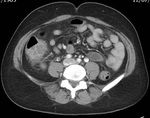
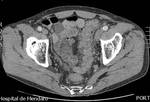
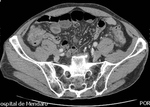
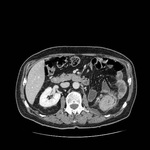
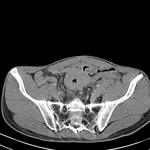
DIVERTICULITIS
La diverticulosis colónica es una patología frecuente en la sociedad occidental,
especialmente en pacientes de edad avanzada.
Los divertículos representan pequeñas evaginaciones de la mucosa y submocosa colónica a través de las capas musculares de la pared y pueden presentar un tamaño variable que normalmente oscila entre 2-3 mm y 2 cm.
Pueden aparecer en cualquier lugar del colon pero en hasta dos terceras partes de los casos afectan al sigma.
En TC los divertículos se visualizan como pequeñas evaginaciones rellenas de aire en la pared del colon.
La pared del segmento colónico afectado puede presentar hipertrofia muscular,
que se presenta con un engrosamiento parietal circunferencial con preservación de las marcas haustrales.
La diverticulitis aguda se produce cuando se ocluye el cuello de un divertículo dando como resultado un aumento de la presión intraluminal,
sobreinfección, microperforación del divertículo e inflamación pericólica aydacente.
En TC la diverticulitis aguda se manifiesta como engrosamiento parietal segmentario y cambios inflamatorios en la grasa pericólica,
con presencia de divertículos en el segmento afectado (Fig.
3,
Fig.
4).
Ocurre típicamente en el colon descendente o sigma,
aunque puede ocurrir en cualquier lugar del colon donde haya divertículos.
Los cambios inflamatorios pueden producir estenosis del segmento afectado y condicionar una obstrucción retrógrada.
La extensión de los cambios inflamatorios a los uréteres puede producir obstrucción urinaria.
La TC permite detectar complicaciones como la perforación,
formación de un absceso diverticular o fístula colovesical.
Los hallazgos de imagen de la diverticulitis aguda y carcinoma de colon en TC pueden solaparse. La presencia de líquido en la raíz del mesocolon sigmoide,
ingurgitación de vasos mesentéricos adyacentes,
inflamación pericólica y afectación segmentaria mayor de 10 cm apoyan el diagnóstico de diverticulitis. La presencia de adenopatías pericólicas,
afectación segmentaria menor de 5 cm y masa intraluminal sugieren el diagnóstico de carcinoma colorrectal.
Sin embargo,
en algunos casos puede no ser posible diferenciar entre ambas entidades sólo mediante TC y puede ser necesario un diagnósico histológico.
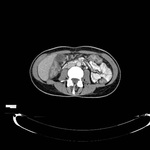
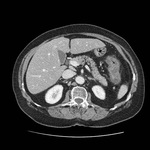
APENDICITIS EPIPLOICA
Los apéndices epiplóicos son pequeñas prolongaciones peritoneales que contienen grasa y se localizan en la superficie serosa del colon.
Son mas abundantes en el colon transverso y sigma.
La apendicits epiplóica se produce como consecuencia de la torsión o trombosis venosa espontánea de uno de los apéndices epiplóicos,
dando como resultado la isquemia o infarto del mismo e inflamación localizada.
Los pacientes se presentan con dolor abdominal focal,
súbito,
severo,
que puede simular otras patologías como apendicitis aguda o diverticulitis.
En TC la apendicitis epiploica se presenta como una lesión pericólica oval de densidad grasa de 1-4 cm rodeada de un fino anillo de alta atenuación,
con inflamación mesenteríca adyacente.
En ocasiones puede identificarse un punto central hiperatenuante dentro del apéndice inflamado que corresponde a la vena trombosada.
Puede observarse también engrosamiento parietal del colon adyacente.
(Fig.
5)
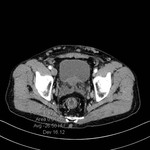
TIFLITIS
La tiflitis o enterocolitis neutropénica ocurre típicamente en pacientes neutropénicos,
principalmente pacientes con neoplasias hematológicas en tratamiento con quimioterapia.
La etiología es desconocida aunque se cree que es probablemente resultado de una combinación de isquemia e infección (especialmente por citomegalovirus).
Los pacientes se presentan con diarrea acuosa o sanguinolenta y dolor abdominal,
que puede estar localizado en el cuadrante inferior derecho.
Consiste en una inflamación del ciego,
colon ascendente y ocasionalmente ileon terminal.
La TC muestra distensión del ciego y engrosamiento circunferencial de su pared,
que puede presentar baja atenuación debido a edema.
Es común la afectación inflamatoria de la grasa mesentérica adyacente.
(Fig.
6,
Fig.
7)
Debido a la localización de la afectación,
en ocasiones puede ser difícil diferenciar la tiflitis de la enfermedad de Crohn en base sólo a los hallazgos de TC.
Sin embargo,
la presentación clínica e historia son normalmente característicos.
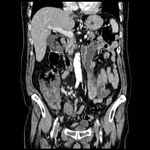
ENFERMEDAD INFLAMATORIA INTESTINAL (EII)
La enfermedad de Crohn (EC) y colitis ulcerosa (CU) pueden presentar una superposición de hallazgos considerable.
Sin embargo,
existen frecuentemente ciertas características que permiten diferenciar ambas entidades y esta diferenciación es importante debido a las diferentes implicaciones terapeúticas y pronósticas.
El hallazgo más frecuente en TC tanto en la EC como en la CU es el engrosamiento parietal,
frecuentemente asociado con estenosis de la luz.
El grosor medio de la pared en la EC (11-13 mm) es normalmente más pronunciado que en la CU (8 mm).
El engrosamiento parietal en la CU suele ser difuso y simétrico,
mientras que en la EC puede ser excéntrico y segmentario con afectación de múltiples segmentos no contiguos.
También pueden observarse cambios inflamatorios en la grasa pericólica.
En la EC el lugar más frecuente de afectación primaria es el ileon terminal,
seguido del colon derecho,
aunque también puede ocurrir afectación del colon izquierdo (Fig.
8,
Fig.
9).
La CU sin embargo,
normalmente comienza como una inflamación ascendente de la mucosa rectal que finalmente termina afectando a todo el colon (pancolitis) y raramente afecta de forma exclusiva al colon derecho (Fig.
10,
Fig.
11).
Durante la fase aguda de la enfermedad,
el asa mantiene la estratificación mural con el "signo del doble halo",
que representa una capa interna de bajo coeficiente de atenuación y una externa de alto coeficiente de atenuación (o viceversa) o el "signo de la diana",
en el que se aprecian tres capas circunferenciales,
un anillo interno que realza que corresponde a la mucosa hipertrofiada,
rodeado de un anillo de baja atenuación que representa edema de la submucosa y una capa externa con realce que representa la muscularis propia.
La estratificación mural indica que todavía no ha ocurrido una fibrosis transmural y el tratamiento médico puede ser efectivo.
El "signo del halo graso",
que representa un anillo hipoatenuante (con valores densitométricos de grasa) en la pared intestinal debido a depósito de grasa submucosa,
se observa en la fase crónica de la EC y CU (Fig.
12,
Fig.
13).
El "signo del peine" representa la ingurgitación y prominencia de vasos en la vertiente mesentérica del asa intestinal y puede observarse en la fase aguda de la EC.
La proliferación de la grasa mesentérica se ve casi exclusivamente en la EC,
mientras que la proliferación de la grasa perirrectal es inespecífica y puede estar presente en la EC,
CU,
colitis seudomembranosa o colitis radiógena.
La presencia de adenopatías mesentéricas sugiere EC más que CU,
aunque este hallazgo no es específico de la EII.
Normalmente las adenopatías presentan un tamaño que varía entre 3 y 8 mm.
Posibles complicaciones de la EII son la formación de abscesos y fístulas,
que se detectan casi exclusivamente en la EC y áreas estenóticas con dilatación preestenótica.
La irritación crónica de la pared intestinal en la CU puede conducir a displasia severa y transformación maligna.
El megacolon tóxico es una colitis transmural severa potencialmente mortal,
asociada mas comúnmente con la CU.
En TC se presenta con una marcada distensión del colon,
que afecta más comúnmente al colon transverso,
con presencia de líquido y gas intraluminal y adelgazamiento de su pared.
Las haustras pueden estar desestructuradas o ausentes.
La presencia de neumatosis indica isquemia y necrosis.
La mayor complicación es la perforación con sepsis severa,
shock y muerte.
La EII y la enterocolitis infecciosa pueden presentar características morfológicas idénticas y el diagnóstico definitivo debe basarse en la evaluación histológica y bacteriológica.
PATOLOGÍA IATROGÉNICA
COLITIS RADIÓGENA / ACTÍNICA
Más de la mitad de los pacientes que reciben radioterapia (RT) en pelvis experimentan una proctitis aguda autolimitada,
que se manifiesta con dolor,
diarrea,
tenesmo y sangrado rectal.
Normalmente se trata de forma sintomática y no requiere pruebas de imagen.
La lesión aguda por radiación en el colon ocurre a las pocas semanas de la exposición al tratamiento de RT.
En esta fase,
la TC puede mostrar engrosamiento parietal y cambios inflamatorios adyacentes en la región afectada,
que es típicamente el rectosigma en pacientes que han recibido RT pélvica para tratamiento de cáncer de próstata o cérvix.
El ileon también suele estar afectado (Fig.
14,
Fig.
15).
El "signo de la diana" mencionado anteriormente en la EII,
también se ha descrito en la colitis y enteritis actínica.
La apariencia en TC de la colitis radiógena es inespecífica pero la historia clínica es clave para sugerir el diagnóstico.
El daño crónico por radiación en el colon puede ocasionar variedad de complicaciones,
la mayoría de las cuales se presentan entre 6 y 24 meses después de completar el tratamiento de RT y son resultado de endarteritis inducida por la radiación.
Los hallazgos TC en esta fase incluyen engrosamiento parietal inespecífico,
típicamente en el recto,
con proliferación de la grasa y engrosamiento del tejido fibroso perirrectal.
La fibrosis puede conducir a estenosis de segmentos únicos o múltiples y ocasionar un grado variable de obstrucción proximal.
Otra posible complicación es la formación de fístulas.
PATOLOGÍA INFECCIOSA
COLITIS INFECCIOSA
Las colitis infecciosas pueden estar producidas por una gran variedad de microorganismos,
bacterianos (Shigella,
Salmonella,
Yersinia,
Campylobacter,
Staphylococcus,
Chlamydia trachomatis,
Mycobacterium tuberculosis,...),
virales (herpesvirus,
citomegalovirus,
rotavirus,...),
fúngicos (histoplasmosis,
mucormicosis,
actinomicosis,...) y parasitarios (amebiasis,esquistosomiasis...).
Generalmente las colitis infecciosas se diagnostican clínicamente y no requieren pruebas de imagen para su diagnóstico.
En TC las colitis infecciosas de cualquier etiología se presentan típicamente con engrosamiento parietal que normalmente muestra un realce homogéneo,
aunque también puede observarse hipoatenuación de la pared que representa edema.
Pueden existir niveles hidroaéreos en el colon.
Pueden observarse también cambios inflamatorios en la grasa pericólica y ascitis.
La porción del colon afectado puede sugerir un organismo específico.
La mayoría de las colitis infecciosas están limitadas al colon derecho (Shigella,
Salmonella) (Fig.
16,
Fig.
17),
aunque también pueden presentar una afectación difusa (citomegalovirus).
Sin embargo,
la gonorrea,
herpesvirus y Chlamydia trachomatis afectan típicamente al rectosigma.
En la esquistosomiasis la afectación está frecuentemente limitada al colon descendente y sigma.
En la tuberculosis intestinal el lugar de afectación más frecuente es la región ileocecal (80-90%),
seguido por el colon (normalmente el derecho).
La TC muestra engrosamiento de la pared en la región ileocecal o segmentos del colon derecho y ganglios linfáticos aumentados de tamaño (peripancreáticos,
mesentéricos,
retroperitoneales) que pueden mostrar calcificación parcial o hipoatenuación central que representa focos de necrosis caseificante.
Es frecuente la ascitis con valores de atenuación entre 20 y 45 UH.
Existe superposición considerable entre los hallazgos de las distintas causas de colitis infecciosas en TC y son necesarios los estudio de laboratorio para un diagnóstico definitivo.
COLITIS PSEUDOMEMBRANOSA (CPM)
Se trata de una colitis infecciosa aguda causada por una o más toxinas producidas por un sobrecrecimiento de la bacteria Clostridium difficile en el colon.
Aunque se describió por primera vez como complicación de tratamiento antibiótico,
también se ha descrito asociada a episodios hipotensivos,
fármacos quimioterapeúticos y tras cirugía abdominal.
Se presenta con diarrea acuosa profusa,
dolor abdominal y fiebre.
El hallazgo más común en TC es el engrosamiento de la pared del colon,
que puede ser circunferencial o excéntrico.
En un estudio,
el grosor medio de la pared del colon fue de 14.7 mm y en otro de 10.7 mm; en general,
el grado de engrosamiento parietal en la CPM es mayor que en cualquier otra patología inflamatoria o infecciosa del colon excepto la enfermedad de Crohn,
por lo que este es un hallazgo útil en el diagnóstico diferencial.
La pared puede presentar baja atenuación debido a edema o realzar de forma significativa debido a hiperemia.
Puede observarse leve afectación inflamatoria de la grasa pericólica,
que es frecuentemente desproporcionadamente leve respecto al grado de engrosamiento parietal.
La relativamente escasa inflamación pericólica en la CPM,
en combinación con el marcado engrosamiento parietal,
ayuda a diferenciarla de otros tipos de colitis.
El "signo del acordeón" es muy sugestivo de CPM pero ocurre típicamente sólo en casos severos.
Representa material de contraste oral atrapado entre los pliegues haustrales marcadamente engrosados que aparecen como bandas anchas transversas,
dando la apariencia de bandas alternantes de alta atenuación (contraste oral) y baja atenuación (haustras edematosas). También se ha descrito el "signo de la diana" en la CPM.
En su forma clásica es una pancolitis (Fig.
18,
Fig.
19).
Sin embargo,
en algunos casos puede comenzar en el recto y progresar retrógradamente para afectar el colon izquierdo.
También puede estar limitada al lado derecho del colon con preservación del colon izquierdo en hasta un 30-40% de casos.
Se ha descrito también afectación de segmentos aislados del colon.
Se ha descrito la presencia de ascitis en hasta un 35% de pacientes con CPM y puede ser un hallazgo útil para el diagnóstico diferencial.
Sin embargo,
no es específico de la CPM ya que también se ha descrito en otras patologías colónicas como las colitis infecciosas e isquémica.
PATOLOGÍA VASCULAR
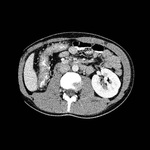
COLITIS ISQUEMICA
La colitis isquémica es una causa frecuente de dolor abdominal en personas de edad avanzada,
que afecta principalmente a pacientes mayores de 50 años,
muchos de los cuales tienen historia de patología cardiaca.
Se produce cuando se compromete el flujo sanguíneo al colon,
normalmente como resultado de hipoperfusión y vasoespasmo de arterias de la circulación esplácnica,
generalmente en la distribución de la arteria mesentérica inferior.
Las situaciones clínicas asociadas con colitis isquémica no oclusiva incluyen el shock séptico o hemorrágico,
fallo cardiaco de bajo gasto y el uso de algunos fármacos como los digitálicos.
También puede ocurrir como resultado de oclusión de los vasos mesentéricos por un trombo,
émbolo o tumor invasivo.
Tanto la oclusión arterial como venosa pueden producir colitis isquémica.
El ángulo esplénico del colon y el colon izquierdo son las zonas del colon más afectadas por la isquemia debida a hipovolemia dado que son áreas relativamente peor perfundidas en el límite de dos territorios vasculares principales.
Aunque la afectación del colon izquierdo es típica en pacientes de edad avanzada con hipoperfusión,
se ha descrito también afectación del colon derecho en pacientes jóvenes como complicación de shock hipovolémico.
La TC muestra típicamente engrosamiento parietal circunferencial simétrico que puede mostrar baja atenuación debido a edema o alta atenuación que indica hemorragia intramural.
Puede estar presente el "signo del doble halo" o "signo de la diana". Pueden observarse también cambios inflamatorios en la grasa pericólica (Fig.
20,
Fig.
21).
En casos de isquemia oclusiva frecuentemente se demuestra el trombo en los vasos esplácnicos.
La neumatosis colónica,
con o sin aire en los vasos mesentéricos o vena porta,
es un hallazgo ominoso que sugiere necrosis.
Posibles complicaciones de la colitis isquémica son la perforación y el desarrollo de fibrosis y estenosis del segmento afectado.
Aunque los hallazgos de TC frecuentemente no son patognomónicos,
pueden sugerir el diagnóstico de colitis isquémica en el contexto clínico apropiado.
PATOLOGÍA NEOPLÁSICA
CARCINOMA COLORRECTAL
El carcinoma colorrectal es el tumor maligno más común del tracto gastrointestinal,
con un pico de incidencia entre los 50 y 70 años.
El tipo histológico más frecuente es el adenocarcinoma,
seguido del carcinoma mucinoso y carcinoma anaplásico.
Más de la mitad ocurren en el recto y sigma.
La TC juega un papel importante en el estudio de extensión del carcinoma colorrectal y en la detección de recurrencias.
Los hallazgos en TC incluyen una masa de densidad de partes blandas de contornos irregulares o un engrosamiento parietal focal asimétrico que condicionan estenosis de la luz colónica (Fig.
22,
Fig.
23).
Las masas de mayor tamaño pueden presentar un centro necrótico de baja atenuación y ocasionalmente pueden contener gas.
Los carcinomas de recto y sigma pueden presentarse con un engrosamiento parietal asimétrico que puede simular diverticulitis,
especialmente si la afectación tumoral infiltra la grasa pericólica.
La presencia de líquido en la raíz mesentérica e ingurgitación de los vasos mesentéricos adyacentes favorece el diagnóstico de diverticulitis.
Sin embargo,
la presencia de adenopatías pericólicas debe hacer sospechar el diagnóstico de carcinoma colorrectal.
En algunos casos puede no ser posible diferenciar entre ambas entidades solo mediante TC y puede ser necesario un diagnóstico histológico.
Las masas marcadamente hipoatenuantes con presencia de adenopatías hipoatenuantes son características del adenocarcinoma mucinoso.
Éste también tiende a desarrollar calcificaciones,
tanto en el tumor primario como en las metástasis a distancia.
La TC es útil para demostrar la extensión local del tumor en la grasa pericólica,
la invasión de órganos adyacentes,
la presencia de metástasis a distancia (el hígado es el órgano predominantemente afectado) y metástasis ganglionares.
Las metástasis ganglionares regionales se producen en los ganglios que drenan el territorio del tumor primario y siguen la distribución vascular de los vasos en el mesocolon.
Los ganglios linfáticos comúnmente se clasifican como patológicos cuando son mayores de 1 cm de diámetro.
La TC también permite detectar complicaciones del carcinoma colorrectal como obstrucción y perforación.
LINFOMA
El linfoma primario de colon es poco frecuente,
representando menos del 1% de todas las neoplasias de colon.
Se trata predominantemente de linfomas no Hodking y afectan más frecuentemente al ciego (52%) y recto (21%).
El linfoma no Hodking puede afectar al tracto gastrointestinal de forma primaria o de forma secundaria por diseminación de enfermedad ganglionar en otra localización.
En la afectación secundaria típicamente se afectan múltiples lugares mientras que en la primaria normalmente se afecta un único lugar.
El linfoma de colon puede presentar los siguientes hallazgos en TC: masas polipoideas,
más frecuentemente cerca de la válvula ileocecal, infiltración mural difusa que se manifiesta como un engrosamiento parietal circunferencial pronunciado o una masa cavitada con posible extensión al mesenterio.
Es frecuente la extensión al ileon terminal así como la presencia de adenopatías regionales,
mesentéricas y retroperitoneales y la esplenomegalia (Fig.
24,
Fig.
25).
Puede observarse el "signo del sandwich" en la afectación de ganglios mesentéricos,
que está producido por masas de densidad de partes blandas que rodean los vasos mesentéricos por ambos lados.
En ausencia de adenopatías frecuentemente es difícil diferenciar el linfoma de colon del adenocarcinoma mediante TC.
Sin embargo,
existen algunas características que pueden ayudar a diferenciar entre ambas entidades.
Los linfomas tienden a afectar al colon derecho,
mientras que el carcinoma colorrectal tiende a afectar el colon izquierdo.
En los linfomas es frecuente la extensión al ileon terminal.
Los linfomas típicamente no producen reacción desmoplásica significativa,
a diferencia del carcinoma colorectal,
que tiende a causar una reacción desmoplásica que frecuentemente condiciona obstrucción y afectación de órganos adyacentes. Por lo tanto,
a pesar de producir estenosis luminal significativa,
es menos probable que el linfoma condicione una obstrucción retrógrada,
dado que no produce reacción desmoplásica.
Posibles complicaciones del linfoma de colon son la perforación,
invaginación o fistulización.