La trombosis venosa cerebral (TVC) es una enfermedad grave pero potencialmente tratable y representa alrededor del 1-2% de los ictus,
siendo la trombosis profunda cerebral el 10% de los casos.
El diagnóstico resulta complicado debido al polimorfismo de sus manifestaciones clínicas,
y su escasa prevalencia.
Por ello,
es fundamental el papel del radiólogo para su diagnóstico temprano,
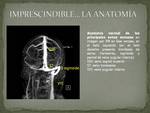
y para ello es esencial conocer la anatomía del sistema venoso cerebral.
1.
Anatomía
El sistema venoso cerebral está compuesto por un sistema superficial y un sistema profundo,
así como por senos durales que recogen la sangre de las venas superficiales y profundas,
de las menínges y de la boveda craneal.
(ver fig 1).
Los principales senos durales son:
- Seno sagital superior
- Seno sagital infeiror
- Seno cavernoso
- Seno recto
- Seno transverso
- Seno sigmoideo
Seno sagital superior (SSS)
Tambien llamado seno longitudinal superior,
se localiza en una hendidura en la unión de la hoz cerebral con la duramadre,
discurre por la línea media en todo su recorrido.
Recibe en su recorrido a las venas cerebrales superiores y termina uniéndose con el seno recto y formando la tórcula de Herófilo (confluencia de los senos sagital superior,
seno recto,
y senos transversos) en la protuberancia occipital interna.
Seno sagital inferior (SSI)
Se inicia a nivel de la unión de los tercios anterior y medio de la hoz.
Termina uniéndose con la vena de Galeno para formar el seno recto.
Senos cavernosos
Se encuentran a los lados del cuerpo del esfenoides,
extendiéndose desde la fisura orbitaria superior hasta la punta del peñasco.
Contiene el segmento cavernoso de la arteria carótida interna y el nervio abducens.
Posteriormente drenan en los senos petrosos superior e inferior,
que a su vez lo hacen en el seno transverso y en el bulbo yugular,
respectivamente.
Seno recto (SR)
Se forma por la confluencia del SSI y la vena de Galeno.
Termina en la protuberancia occipital interna.
Seno transverso
Son los senos laterales y discurren desde la protuberancia occipital interna hacia los peñascos,
reciben sangre del SSS y del SR.
Son asimétricos en cuanto al tamaño en la mitad de los casos,
siendo en el 75 % de los casos mayor el derecho.
Senos sigmoideos
Son la continuación anteroinferior de los transversos,
cuando éstos dejan el margen tentorial.
Terminan donde se inician las venas yugulares internas.
El sistema venoso superficial drena la corteza y la sustancia blanca subcortical y desemboca principalmente en los senos sagital superior o en los senos de la base.
Las venas superficiales se subdividen en tres grupos:
- Vena cerebral media superficial (VCMS)
Discurre por la superficie de la cisura de Silvio y recibe afluentes de la superficie lateral de los hemisferios.
Se anastomosa con la vena de Trolard que la conecta con el seno longitudinal superior y con la vena de Labbé que la conecta con el seno lateral o transverso.
Desembocando finalmente en el seno cavernoso.
Tambien llamada vena anastomótica superior principal o vena frontoparietal.
Cursa posterosuperiormente desde la cisura de Silvio sobre la convexidad del hemisferio.
Conecta la VCMS con el SSS.
También denominada vena anastomótica inferior o vena occipitotemporal.
Conecta la VCMS con el seno transverso.
El sistema venoso profundo está compuesto por las venas cerebrales internas,
las venas basales de Rosenthal,
la vena de Galeno y las venas subependimarias.
Venas cerebrales internas: Son las más importantes del sistema profundo.
Son dos vasos voluminosos que se originan por detrás del agujero de Monro y se localizan cerca de la línea media.
Reciben a venas subependimarias antes de terminar en la cisterna cuadrigémina donde se unen entre sí y con las venas basales para formar la vena de Galeno.
Venas basales de Rosenthal: Se originan en la profundidad de la cisura de Silvio,
formándose por la confluencia de las venas cerebrales anterior y media profunda.
Posteriormente se dirigen hacia los pedúnculos cerebrales recibiendo enas mesencefálicas.
A la altura del esplenio del cuerpo calloso se unen con las venas cerebrales internas para formar la gran vena de Galeno (se une al SSI para formar el SR).
Venas subependimarias:
Son venas tributarias profundas,
siendo las más importantes las venas septales y las talamoestriadas.
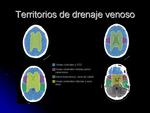
En la fig 2 se representan los territorios de drenaje venosa de cada estructura.
2. Factores predisponentes
A pesar de que existen multiples causas,
se identifica un factor causal en aproximadamente el 85 % de los paciente; siendo la TVC es especialmente frecuente en mujeres de 20 a 35 años,
asociada al embarazo (tiene lugar en las 3 primeras semanas tras el parto generalmente) o puerperio y al uso de anticonceptivos orales.
En la figura 3 se recogen múltiples factores de riesgos.
3.
Presentación clínica
La TVC se puede presentar de múltiples formas,
dependiendo del seno o vena afectado,
y de su extensión.
(En la fig 4 se recoge la prevalencia de afectación de cada seno)
Además dependen del tiempo de evolución de la trombosis,
podemos dividirla según este parámetro en:
- Fase aguda (primeras 48h): 28% de los casos.
Suelen presentar focalidad neurológica.
- Fase subaguda: (entre 48h y 30 días): 42% de los casos.
- Fase crónica: (más de 30 días): 30% de los casos.
Siendo la forma más frecuente de presentación en estos,
la elevación aislada de la presión intracraneal.
El síntoma más comun de presentación es la cefalea (presente en más del 90% de los casos),
siendo otras posibles formas de presentación focalidad neurológica,
crisis convulsivas etc.
4.
Diagnóstico (ver fig 5)
La trombosis de una vena cerebral induce la formación de un área de edema focal cerebral y posteriormente una zona de infarto venoso,
que desde el punto de vista patológico se caracteriza por venas dilatadas,
edema,
hemorragias petequiales y daño neuronal isquémico.
A diferencia de la enfermedad vascular cerebral arterial,
los ictus venoso afectan más frecuentemente a adultos jóvenes,
a menudo son hemorrágicos,
y no siguen un territorio vascular conocido,
afectando a más de un territorio arterial.
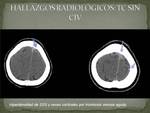
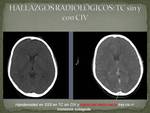
Hallazgos en TC sin CIV:
Suele ser la exploración inicial y permite descartar entidades similares como: infartos,
tumores o infección.
- Hiperdensidad del seno o vena trombosada por la presencia de un coágulo intravascular agudo.
(FIG 6)
- Signo del triángulo denso (SSS)
- Signo de la cuerda (venas corticales)
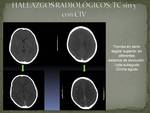
Siendo todos estos signos poco específicos ya que varían según el estadio evolutivo (FIG 7),
sólo están presentes en el 25% de los casos,
y también pueden aparecer en otras situaciones como en deshidratación,
flujo lento,
elevación del hematocrito,
HSA y subdural y en neonatos como variante de la normalidad.
- Edema focal o difuso
- Borramiento de los surcos
- Hipodensidades parenquimatosas (infartos)
- Hemorragias
- Hidrocefalia
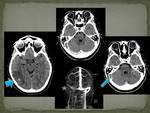
En el TAC con CIV es típico el signo del delta vacío (fig 8),
que representa la opacificación de las venas colaterales de drenaje de la pared del seno sagital que delimitan al trombo triangular (no contrastado) en el interior del seno.
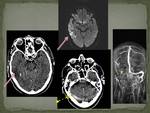
FIG 9 Y 10 ejemplos de casos de trombosis de senos durales con infarto hemorrágico y edema asociados
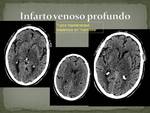
Un caso muy característico y diferente a la trombosis de los senos es la trombosis de la vena cerebral interna o seno recto con afectación típica de los tálamos y ganglios basales uni o bilateralmente.
Planteando un diagnóstico diferencial con el linfoma primario del SNC,
glioma,
intoxicación por monóxido de carbono.
(FIG 11)
Es muy importante sospechar un infarto venoso cuando veamos un infarto que:
- Es frecuentemente hemorrágico
- Afecta a una persona joven (ver factores predisponentes)
- No sigue un territorio vascular arterial conocido
- presenta múltiples lesiones aisladas
- Afecta a regiones subcorticales
- Se extiende a más de un territorio arterial
En cuanto a los hallazgos en RM:
- Artefactos de flujo pueden producir hiperintensidad en el interior de los senos,
siendo imprescindible la realización de secuencias angiográficas con gadolinio.
- Incluye secuencias T1 (con y sin contraste),
T2,
FLAIR,
difusión y venografía mediante secuencias 2D TOF sin contraste IV y secuencias 2D gadolinio iv con reconstrucción multiplanar.
- Detecta mejor las lesiones parenquimatosas: edema,
infarto,
hemorragia...
- En etapas muy tempranas o agudas (< 5 días),
los vasos trombosados se muestran isointensos en secuencias T1 e hipointensos en T2.
- A partir del día 5 y hasta el día 35 el trombo se convierte gradualmente en metahemoglobina apareciendo hiperintenso en T1 y en T2.
- En fases crónicas es más variable.
5.
Tratamiento
- Medidas generales para el manejo de la hipertensión intracraneal
El aumento de la PIC es una complicación relativamente frecuente y temida ya que se relaciona con un mal pronóstico,
pòr el riesgo de herniación.
Resulta importante mantener el cabecero de la cama elevado a aprox.
40º,
adecuada oxigenación y en caso de deterioro del estado de alerta protección de la vía aérea o intubación en caso necesario.
Inicialmente se comienza con heparina (HPBM) continuándose con anticoagulación oral.
La duración del tratamiento anticoagulante es variable y depende de la evolución del cuadro y de la causa; 3 meses si es una causa transitoria (embarazo,
puerperio...),
de 6 a 12 meses en casos idiopáticos o por trombofilia leve (factor V de Leiden heterocigotos...) y en caso de trombofilias graves o recurrentes (factor V de Leiden homocigotos,
síndrome antifosfolípido...) debe ser indefinida.
- Tratamiento endovascular.
El tratamiento fibrinolítico local restaura el flujo sanguíneo de manera más rápida y eficiente que la heparina,
pero presenta una gran desventaja ya que aumenta el riesgo hemorrágico,
por lo que en la actualidad no existen unas claras indicaciones establecidas,
reservándose a pacientes con mala evolución que no responden de forma adecuada al tratamiento anticoagulante.
Otra opción es la trombectomía mecánica que resulta útil en casos seleccionados.
6.
Pronóstico
El pronóstico es variable aunque la mayoría no sufren déficitis neurológicos a los 16 meses y el riesgo de recurrencia es bajo.
Los principales predictores de mal pronóstico son:
- Deterioro del nivel de conciencia
- Trombosis del seno venoso profundo
- Hemorragia.
- Lesiones en fosa posterior.
- Glasgow < 8.