INTRODUCCIÓN
La pancreatitis aguda es un proceso inflamatorio que puede afectar a tejido glandular y periglandular de forma y extensión variable.
Su curso clínico es muy amplio,
comprende desde cuadros de evolución favorable con tratamiento médico a enfermedades severas; algunas de ellas requieren un manejo quirúrgico urgente.
La incidencia parece haber aumentado en los últimos años,
las causas más frecuentes son el alcohol y la litiasis biliar,
entre el 60-85 %.
El dolor abdominal es el síntoma principal,
constante,
sordo,
de forma brusca,
localizado en el epigastrio usualmente,
irradia al dorso en la mitad de los casos y es agravado por la ingesta o en supino,
acompañado de anorexia,
náuseas y vómitos en la mayoría de los casos.
La resistencia muscular,
distensión epigástrica y ruidos hidroaéreos disminuidos son signos comunes,
así como la fiebre y taquicardia; puede haber disnea en el 10% de los pacientes causada por irritación del diafragma o secundaria al inicio de un síndrome de distress respiratorio.
En casos severos puede haber hematemesis y melena con inestabilidad hemodinámica y signos de extravasación de sangre en la zona periumbilical o en flancos,
así como de necrosis grasa; otro signo de gravedad es la retinopatía de Termed Purtscher que causa lesión isquémica de la retina,
estos signos,
aunque específicos,
se ven en menos del 1% de los pacientes.
EVOLUCIÓN Y COMPLICACIONES
La mayor parte de los pacientes (75-80%) responderán a un tratamiento médico convencional con una evolución clínica favorable y generalmente con pocas o ninguna complicación.
El TC es el método diagnóstico de elección para valoración de las complicaciones debido a su rápida adquisición,
accesibilidad y posibilidad de reconstrucción multiplanar.
Las complicaciones suelen presentarse en tres fases:
- Fase temprana o precoz: hasta el 4° día,
son complicaciones sistmémicas inflamatorias por hipovolemia.
- Fase intermedia (5° día hasta la segunda semana) y fase tardía (desde la 3° semana): corresponden a las complicaciones locales en espacio retroperitoneal y abdominal pricipalmente.
Dentro de las complicaciones abdominales podemos encontrar afectación de la glándula o de las estructuras adyacentes como consecuencia del proceso inflamatorio: colecciones líquidas simples o complejas,
necrosis pancreática,
abscesos,
pseudoquistes,
pseudoaneurismas y trombosis portal,
esplénica y vasos peripancreáticos.
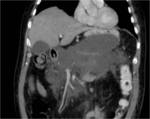
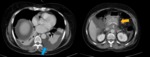
- Colecciones líquidas: aparecen desde la primera semana alrededor del páncreas,
puede corresponder a exudado inflamatorio,
líquido pancreático,
sangre o bien mezcla de estos.
Fig. 1 Fig. 2
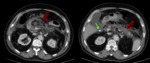
- Necrosis pancreática Fig. 3 : áreas localizadas o difusas de parénquima no viable,
típicamente asociado con necrosis de la grasa peripancreática.
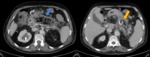
La evolución de la necrosis puede ser estéril o infectada Fig. 4 ,
delimitarse y reabsorberse,
encapsularse o puede extenderse comprometiendo a órganos vecinos (pared posterior gástrica,
duodeno,
colon transverso y ángulo esplénico,
y raíz del mesenterio).
Estas alteraciones pueden provocar fístulas y hemorragias aumentando la mortalidad.
En la TC con contraste se caracteriza por agrandamiento difuso del páncreas con baja densidad respecto al resto del parénquima de la zona necrosada por disminución de la vascularización,
suelen localizarse en la periferia produciendo un contorno irregular.
- Absceso: colección líquida delimitada,
a veces con aire en su interior.
Frecuentemente localizado en la transcavidad de los epiplones y zonas pararrenales.
Fig. 5
- Pseudoquiste Fig. 3 : colección de líquido pancreático rodeada por una pared de tejido fibroso o de granulación.
Suelen reabsorberse cuando son menores de 5 cm,
por lo que la conducta es seguimiento.
Cuando son de mayor tamaño o se complican por infección,
rotura o hemorragia el tratamiento es drenaje percutáneo o quirúrgico,
y cuando existe lesión vascular se realizará embolización o cirugía buscando el lugar de sangrado.
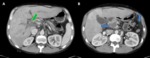
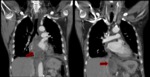
- Complicaciones vasculares: los pseudoaneurismas son una complicación rara de la pancreatitis,
la arteria esplénica es la más comúnmente afectada,
seguida de la arteria gastroduodenal y la arteria pancreaticoduodenal inferior y superior,
aunque se puede afectar cualquier arteria expuesta a las enzimas pancreáticas.
La trombosis vascular suele afectar a vena esplénica y puede extenderse a vena mesentérica superior y porta Fig. 6 .
Entre las complicaciones torácicas de la pancreatitis (15- 50%),
la más frecuente es la neumonía y el derrame pleural Fig. 7 .
Menos habitual es el pseudoquistepancreático con extensión mediastínica Fig. 8 Fig. 9 ,
una fístula toraco-pancreática y la mediastinitis.
Si un paciente con pancreatitis presenta disnea,
dolor torácico,
fiebre,
disfagia,
odinofagia, cianosis,
taquicardia,
fallo cardíaco agudo o un síndrome de la vena cava superior,
se debe sospechar una complicación intratorácica.
El tratamiento del pseudoquiste puede ser quirúrgico Fig. 10 o no quirúrgico mediante drenaje percutáneo guiado por ecografía o por TAC (existe riesgo de sobreinfección del pseudoquiste,
y de establecer una fístula pancreática) o con drenaje endoscópico,
el cual sólo es técnicamente posible en caso de compresión e impronta gástrica o duodenal que sea visible en endoscopia gastroduodenal o en ecoendoscopia.