1.
ISQUEMIA MESENTÉRICA AGUDA (IMA) DE ORIGEN VASCULAR
Es una de las urgencias abdominales con peor pronóstico,
su mortalidad es del 60-80% y esta mortalidad está directamente relacionada con el escaso tiempo que transcurre entre la disminución de flujo vascular en las asas intestinales y la instauración de la necrosis intestinal irreversible.
Únicamente un diagnóstico y tratamiento precoz antes de que se instaure la necrosis pueden mejorar el pronóstico y reducir la mortalidad.
Aunque es poco común y supone un 1% de los abdomenes agudos,
su incidencia se está incrementando por el envejecimiento de la población,
la mejora de las técnicas de imagen y el mayor conocimiento de esta patología.
El diagnóstico precoz precisa un alto índice de sospecha porque su presentación clínica,
los test de laboratorio,
los hallazgos de la radiología simple y la exploración física son inespecíficos.
La ecografía se puede utilizar como test de screening inicial pero está limitada por la interposición de gas intestinal,
tiene baja sensibilidad para detectar isquemia mesentérica por bajo flujo y es explorador dependiente.
La TCMD es crucial en su diagnóstico.
Antes la angiografía era el gold standard en el estudio de la isquemia intestinal pero ha sido sustituida por la TCMD porque la angiografía muestra la oclusión vascular pero no muestra signos adicionales de isquemia como los cambios en la pared intestinal, es una técnica invasiva con riesgo de complicaciones,
consume más tiempo y no esta disponible en todos los hospitales.
Actualmente la angiografía queda reservada a aquellos pacientes a los que se va a realizar algun tratamiento endovascular o como método de imagen de segunda línea si la TCMD no es concluyente.
La TCMD también ofrece algunas ventajas frente a la RM como su adquisición más rápida,
su mayor disponibilidad y resolución espacial y la mejor visualización de placas de ateroma,
pequeñas ramas y luz de los stents.
ETIOLOGÍA DE LA ISQUEMIA MESENTÉRICA AGUDA
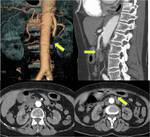
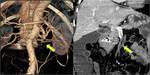
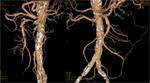
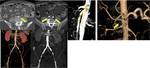
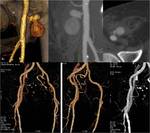
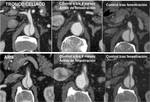
- EMBOLIA DE ARTERIA MESENTÉRICA SUPERIOR: es la causa más frecuente de IMA,
representa el 40-50% de los casos.
La mayoría son émbolos de origen cardiaco,
el paciente suele tener factores de riesgo cardiaco como arritmia,
antecedente de infarto agudo de miocardio o enfermedad valvular.
El émbolo se impacta en la arteria mesentérica superior unos pocos cm distal a su origen,
cerca del origen de arteria cólica media.
En la TCMD se observa una terminación abrupta de la arteria o una obstrucción menisco definida cuando la embolia es oclusiva o un defecto de llenado cuando la embolia no es oclusiva.
Además no se suelen ver vasos colaterales y en pacientes con eventos embólicos previos se pueden ver vasos recanalizados (FIGURAS 1 y 2).
- TROMBOSIS DE ARTERIA MESENTÉRICA SUPERIOR: es responsable del 20-30% de los casos de IMA.
El defecto de repleción se localiza típicamente en el origen de la arteria,
en los 2 primeros cm y típicamente se asocia con una lesión ateroesclerótica preexistente.
Hasta un 50% de estos pacientes tiene historia de angina intestinal y la clínica asociada a la trombosis aguda es más insidiosa que la clínica abrupta de la embolia aguda debido al desarrollo de circulación colateral.
Por tanto,
los hallazgos en TCMD son una obstrucción no menisco definida o un defecto de llenado intraluminal y presencia de circulación colateral.
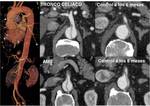
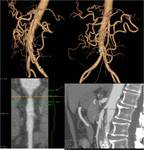
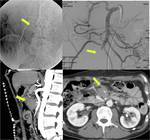
- ISQUEMIA MESENTÉRICA NO OCLUSIVA: supone el 25% de casos de IMA y tiene alta tasa de mortalidad.
Se da en pacientes con hipotensión o shock cardiogénico.
En TCMD se ve la arteria mesentérica superior con escaso calibre y las venas mesentéricas se opacifican tardíamente (FIGURA 3).
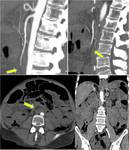
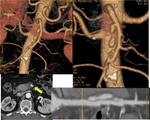
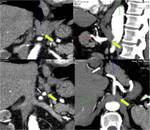
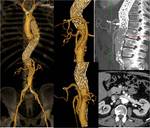
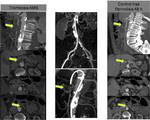
- TROMBOSIS DE VENA MESENTÉRICA: 5-15% de todos los casos de IMA.
Suele ser trombosis de vena mesentérica superior y más raramente de la inferior.
Puede ser idiopática o más frecuentemente secundaria a estados de hipercoagulabilidad hereditaria o adquirida,
enfermedades hematológicas (síndrome mieloproliferativo),
tumores sobre todo de hígado y páncreas,
traumatismos,
enfermedades inflamatorias intraabdominales,
cirugía reciente especialmente esplenectomía,
hipertensión portal,
embarazo,etc.
Se desarrolla cuando la trombosis de la vena mesentérica se asocia con una falta de colaterales venosas adecuadas,
lo que resulta en el desarrollo de edema de la mucosa intestinal e hipoperfusión arterial posterior.
(FIGURAS 4 y 5)
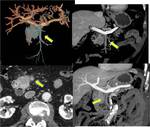
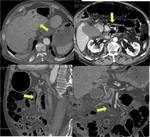
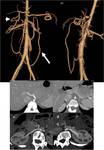
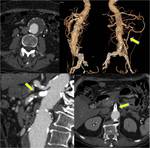
- DISECCIÓN AÓRTICA: Aproximadamente el 5% de los pacientes con disección aórtica desarrollan IMA.
La causa más frecuente de disección de arteria mesentérica superior no focal es la extensión de una disección aórtica toracoabdominal.
La TCMD permite delinear el flap,
definir los puntos de entrada y reentrada,
diferenciar trombo de flujo lento y evaluar las ramas viscerales comprometidas.
La disección se puede extender a la porción proximal de los vasos y reducir el flujo o incluso provocar una obstrucción completa.
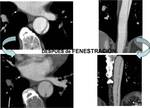
La obstrucción de ramas viscerales abdominales condiciona la necesidad de realizar actuaciones terapéuticas complementarias como la fenestración del flap o la colocación de stents (FIGURA 6).
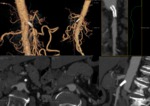
- DISECCIÓN ESPONTÁNEA DE ARTERIA MESENTÉRICA SUPERIOR: La disección espontánea de arteria mesentérica superior no asociada con disección aórtica es rara (FIGURA 7). El origen de esta patología es desconocido,
pero podría existir una enfermedad del tejido conectivo.
Son factores de riesgo para su desarrollo: necrosis quistica de la media,
displasia fibromuscular,
arterioesclerosis,
HTA,
embarazo y traumatismo.
Puede provocar IMA que cursa con dolor epigástrico y shock si se rompe la arteria o IMC con diarrea/malaabsorcion. También puede ocurrir como complicación de la angiografía por catéter.
Los cambios en la pared intestinal está relacionados con los cambios fisiopatológicos (FIGURAS 8-10).
La pneumatosis intestinal y el gas portomesentérico son hallazgos más específicos para el diagnóstico de IMA,
sin embargo hay que tener en cuenta que aunque el gas portomesentérico generalmente se debe a isquemia intestinal y/o necrosis intestinal,
también puede verse en otras entidades de etiología no isquémica como trauma abdominal,
colangitis,
diverticulitis,
apendicitis,
sepsis,
neoplasias,
daño mucoso iatrogénico,
etc...(FIGURA 11).
2.
ISQUEMIA MESENTÉRICA CRÓNICA (IMC)
La causa más frecuente es la ENFERMEDAD ATEROESCLERÓTICA SEVERA y se caracteriza por una tríada clínica clásica de anorexia,
dolor postprandial y pérdida peso.
Aunque la aterosclerosis de las ramas mesentéricas es frecuente,
la isquemia mesentérica crónica es relativamente poco frecuente,
principalmente debido a la rica circulación colateral mesentérica. En general se cree que al menos dos de los tres vasos principales deben estar afectados ya sea por enfermedad oclusiva o estenótica para producir síntomas (FIGURA 12),
aunque existen excepciones a esta regla,
hay pacientes con isquemia mesentérica crónica confirmada asociada a estenosis significativa de una sola arteria (FIGURA 13) y pacientes con lesiones severas en multiples arterias que no han presentado síntomas. La IMC no tratada conduce a la malnutrición fatal o a la IMA con infarto,
por tanto,
el tratamiento es mandatorio en pacientes sintomáticos.
La mayoria de pacientes con IMC tiene multiples factores de riesgo cardiovascular y lesiones ateromatosas en varios territorios como coronarias,
carotidas y extremidades inferiores por lo que su esperanza de vida es baja.
El desarrollo de una IMA en paciente con IMC depende de la circulación colateral:
- Tronco celiaco y la arteria mesentérica superior están conectados por las arterias pancreáticoduodenales que circulan entre la arteria gastroduodenal y el segmento proximal de arteria mesentérica superior.
El flujo puede circular en cualquiera de las dos direcciones dependiendo de la localización de la estenosis.
- Arterias mesentéricas superior e inferior están conectadas por la arcada de Riolano paracólica y la arteria marginal de Drummond.
- Pacientes con estrechamiento u oclusión de los tres vasos mesentéricos tienes vasos colaterales desde ramas frénicas,
lumbares o pélvicas prominentes.
TCMD permite evaluar el segmento proximal de las arterias viscerales,
cuantificar el grado de estenosis,
caracterizar la placa de ateroma,
valorar la presencia de flujo distal,
demostrar que la pared intestinal tiene aspecto normal para excluir el evento agudo,
elegir la mejor opción terapéutica y planificar el procedimiento,
por ejemplo elegir la mejor vía de abordaje.
También permite excluir otras patologías que cursan con dolor abdominal y pérdida de peso como enfermedad neoplásica o inflamatoria.
Pero como no hay un test que detecte la isquemia visceral,
el diagnóstico de IMC sigue dependiendo de una historia médica meticulosa.
La arteriografía solo se realizar en pacientes a los que se va a realizar tratamiento endovascular.
OTRAS CAUSAS DE IMC:
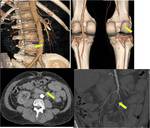
- DISPLASIA FIBROMUSCULAR: es una causa rara de IMC.
Los hallazgos de la TCMD son idénticos a los de la displasia fibromuscular renal.
- SÍNDROME DEL LIGAMENTO MEDIANO ARCUATO: Compresión extrínseca del segmento proximal del tronco celiaco por el ligamento mediano arcuato que es una banda fibrosa que une las cruras a ambos lados del hiato aórtico.
Los hallazgos de la TCMD son una indentación cóncava en el aspecto superior del segmento proximal del tronco celiaco más evidente en la espiración,
secundaria a la compresión provocada por el ligamento mediano arcuato que se ve como una estructura hipoatenuada que cruza la aorta por encima de la salida del tronco celiaco y presencia de circulación colateral (FIGURA 14).
Estos hallazgos pueden ser vistos en pacientes asintomáticos por lo que es importante la correlación clínica.
El tratamiento es quirúrgico y consiste en la resección del ligamento con o sin injerto.
No se realiza tratamiento endovascular porque el ligamento también provoca compresión del stent.
- VASCULITIS Y ENFERMEDADES DEL TEJIDO CONECTIVO: algunas vasculitis como arteritis de Takayasu,
poliarteritis nodosa y arteriopatía segmentaria mediolítica y algunas enfermedades del tejido conectivo como el síndrome de Ehlers-Danlos pueden causar isquemia mesentérica.
TCMD evalua la luz y los cambios de la pared vascular.
Los hallazgos más frecuentes en las vasculitis son estenosis,
oclusión,
formación de aneurisma,
engrosamiento y realce de la pared vascular.(FIGURA 15).
- ARTERITIS POSTIRRADIACIÓN Y FIBROSIS IDIOPÁTICA son causas menos comunes de la isquemia mesentérica.
3.
GUÍA DE PROCEDIMIENTOS QUIRÚRGICOS Y ENDOVASCULARES
La TCMD ha reemplazado a la arteriografía como gold estándar ya que aporta un detalle anatómico excelente para planificar la cirugía o el tratamiento endovascular.
Permite detectar obstrucción de arterias iliacas y/o femorales que impedirían un abordaje femoral,
variantes anatómicas del tronco celiaco y valorar la angulación de la salida de la arteria mesentérica superior respecto a la aorta para decidir vía de abordaje (FIGURA 16).
4.
La TCMD también se utiliza en el SEGUIMIENTO Y DETECCIÓN DE COMPLICACIONES DESPUÉS DE TRATAMIENTO ENDOVASCULAR O QUIRÚRGICO para reestablecer el flujo mesentérico en la isquemia mesentérica aguda o crónica.
4.1 SEGUIMIENTO TRAS TRATAMIENTO QUIRÚRGICO
4.1.1 Embolectomía y trombectomía con resección de intestino no viable (FIGURA 17 y 18): es el tratamiento de elección en la IMA secundaria a embolia de arteria mesentérica superior y en la trombosis de bypass. Las complicaciones precoces son la presencia de émbolo residual,
oclusión de ramas distales y disección.
Tardíamente se puede desarrollar una estenosis en la arteriotomía o estenosis difusa por lesión de la íntima durante la embolectomía.
4.1.2 Endarterectomía
Consiste en eliminar la placa de ateroma de una arteria estenosada u ocluída en pacientes con IMC.
Se realiza cuando la ateroesclerosis de las porciones supra e infraceliaca de la aorta abdominal y del ostium de las ramas viscerales dificultan la realización del un bypass.
También se realiza en casos de perforación intestinal y contaminación del campo quirúrgico.
4.1.3 Bypass (FIGURA 19)
Pueden ser anterógrados (desde aorta abdominal supraceliaca) o retrógrados (desde aorta abdominal infraceliaca,
arterias iliacas comunes o injertos previos),
venosos o sintéticos,
de un único vaso (generalmente la arteria mesentérica superior) o de múltiples vasos con varios injertos individuales o con injertos bifurcados.
TCMC permite diagnosticar las complicaciones más frecuentes del bypass,
detectar signos precoces de isquemia instestinal y otras complicaciones quirúrgicas como sangrado o absceso.
Las complicaciones más frecuentes de los bypass son: kinking,
hiperplasia intimal y oclusión.
Los bypass retrógrados están más predispuestos al kinking,
los bypass anterógrados se asocian con más frecuencia a isquemia renal por la necesidad de clampar la aorta suprarrenal y todos los bypass están predispuestos a presentar estenosis secundaria a hiperplasia intimal especialmente en los sitios de anastomosis y los 3-6 primeros meses después de la cirugía.
La hiperplasia intimal conduce a la trombosis del injerto.
La oclusión precoz del injerto en el postoperatorio inmediato es casi siempre secundaria a problemas técnicos o quirúrgicos como kinking,
twisting o anastomosis inadecuada y está indicada la revisión quirúrgica del injerto. Los estados de hipercoagulabilidad también pueden causar obstrucción del injerto sin causa anatómica aparente.
4.1.4 Reimplantación de arteria mesentérica inferior: Se realiza durante la cirugía aórtica si en la TCMD preoperatoria o intraoperatoriamente se detecta inadecuada colateralización.
Si no se reimplantara la arteria mesentérica inferior el paciente tendría el riesgo de presentar una isquemia mesentérica (FIGURA 20).
4.1.5 Síndrome de reperfusión: Tanto las técnicas quirúrgicas como las endovasculares pueden provocar una hiperemia masiva en el intestino y en las vísceras provocando complicaciones severas como pancreatitis y fallo hepático con ascitis.
Estas complicaciones pueden detectarse mediante TCMD.
4.2 SEGUIMIENTO TRAS TRATAMIENTO ENDOVASCULAR
4.2.1 TCMD detecta las COMPLICACIONES EN EL SITIO DE PUNCIÓN: hematoma,
pseudoaneurisma,
fístula arterioevenosa,
trombosis o espasmo (más común en arteria braquial) (FIGURA 21).
4.2.2 TROMBECTOMÍA FARMACOLÓGICA o MECÁNICA:
TCMD permite realizar el seguimiento de pacientes con trombosis de arteria mesentérica superior a los que se realiza trombolisis o trombectomía mecánica (FIGURA 22)
4.2.3 ANGIOPLASTIA y STENTING: TCMD permite valorar la permeabilidad del vaso después de angioplastia y stenting (FIGURA 23).
Las complicaciones más frecuentes después de la angioplastia son la oclusión,
embolia,
disección y rotura y se suelen detectar en la arteriografía de control tras la angioplastia.
En el seguimiento de los stents la TCMD es mejor que la RM por su mayor resolución espacial,
y su capacidad para visualizar la luz del stent.
Las complicaciones más frecuentes del stenting son la hiperplasia intimal y la reestenosis,
y la reestenosis no tratada conduce a la trombosis y oclusión del vaso.
En la TCMD la hiperplasia intimal se visualiza como tejido hipodenso en la superficie interna del stent.
La migración del stent y la disección suelen producirse durante la implantación del mismo,
por lo que suelen detectarse en la arteriografía de control y la fractura del stent es una complicación tardía rara que también puede detectarse mediante TCMD.
4.2.4 Segumiento tratamiento endovascular de la disección aórtica: Algunas técnicas endovasculares como la implantación de una endoprótesis en la aorta,
el stenting en ramas vicerales o la fenestración del flap intimal permiten reestablecer el flujo en la luz verdadera.
La TCMD permite decidir la mejor opción terapéutica y valorar su resultado (FIGURA 24 y 25).