El dolor escrotal agudo se define como dolor,
hinchazón y enrojecimiento de inicio reciente (menos de 12 horas) (1).
Es una urgencia observada con relativa frecuencia.
Existen una gran variedad de patologías que pueden causar dolor escrotal agudo: infección,
torsión,
traumatismo,
hernia incarcerada,
infarto,
hemorragia,
vasculitis...De todas ellas,
la infección es la causa más frecuente en adultos,
mientras que la torsión lo es en niños (2-4).
La clínica y la exploración física no siempre van a permitir alcanzar el diagnóstico,
siendo la ecografía la técnica de elección,
ya que no sólo permite evaluar la anatomía testicular sino que además nos aporta información sobre su vascularización (1-4).
La epididimitis es la primera causa de dolor testicular agudo en post puberales.
Se da principalmente entre los 40-50 años.
Puede ser secundaria a ITU,
trauma o deberse a diseminación hematógena de una infección de otra localización.
Se presenta como un dolor testicular insidioso que va en aumento (2,3).
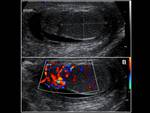
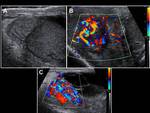
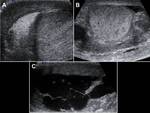
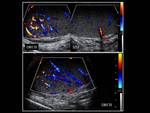
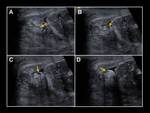
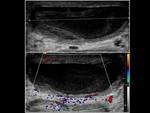
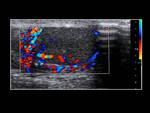
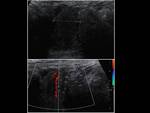
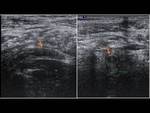
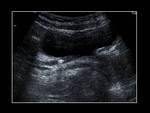
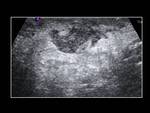
En la ecografía observaremos un aumento del tamaño y grosor del epidídimo (que se suele iniciar en la cola del epidídimo para extenderse posteriormente a todo el epidídimo),
el cual se encontrará hipoecoico y heterogéneo (debido a la presencia de hemorragia y edema).
Un hallazgo muy característico es el aumento del flujo sanguíneo en el epidídimo que veremos con el Doppler.
(1,3,5).
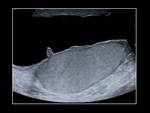
Fig. 1 , Fig. 2, Fig. 3, Fig. 4 y Fig. 5. Otros signos menos específicos son la presencia de un hidrocele reactivo (Fig. 1) o un aumento del grosor de la piel (1,2,5). También podemos observar una disminución del IR (<0,5 raro en sanos) (5).
La epididimitis aguda puede dejar como secuelas distintos cambios crónicos Fig. 6 en el epidídimo entre los que se incluyen la persistencia del hinchazón,
una masa heterogénea de aspecto estriado (secundario a la fibrosis),
zonas hipoecogénicas triangulares (que se corresponden con infartos),
zonas hiperecogénicas (correspondientes a cicatrices) o una disminución del tamaño con hiperecogenicidad y/o heterogenicidad (en el caso de haberse producido un infarto completo) (3).
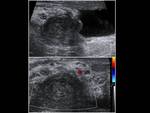
Hay que destacar que alrededor del 20-40% de los casos de epididimitis aguda,
se produce una extensión al testículo.
En esos casos,
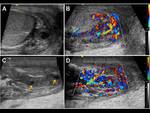
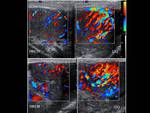
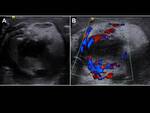
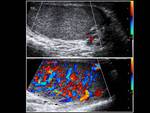
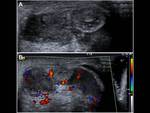
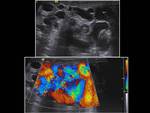
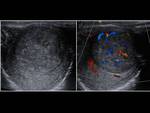
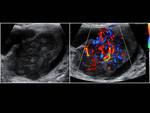
se habla de orquiepididimitis. Además de las características ecográficas propias de la epididimitis,
habrá un aumento del flujo sanguíneo no sólo en el epidídimo sino también en el testículo.
Fig. 7, Fig. 8,
Fig. 9, Fig. 10, Fig. 11 y Fig. 12. En casos muy graves habrá zonas de hipervascularización con zonas de hipovascularización correspondientes a isquemia.
En los casos graves con infarto podremos observar una inversión del flujo diastólico (3,6).
La orquitis aislada es rara,
y suele observarse secundariamente a paperas o SIDA.
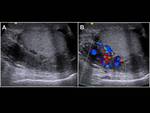
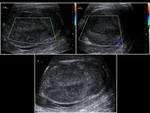
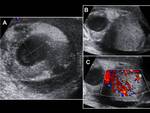
Ecográficamente observaremos un aumento del tamaño testicular,
con lesiones hipoecogénicas difusas,
focales o multifocales así como un aumento de su vascularización (1,6) Fig. 13 y Fig. 14.
En ocasiones podemos encontrar lesiones testiculares inflamatorias-infecciosas focales nodulares que no deben confundirse con tumores testiculares.
En estos casos es recomendable el seguimiento hasta su completa resolución (2,6).
Dentro de las complicaciones de una infección testicular podemos observar:
- Infartos: secundarios al aumento de presión por el edema se pueden producir infartos venosos con hemorragia.
Inicialmente se verán como un área hiperecogénica que posteriormente es hipoecogénica.
Si además la vascularización testicular está comprometida se producirá isquemia y posterior infarto que se reflejará como un área hipoecoica y triangular con el vértice hacia el mediastino y ausencia focal de flujo con inversión del flujo diastólico.
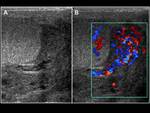
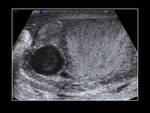
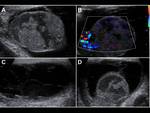
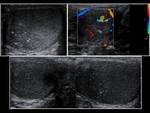
- Abscesos: los abscesos intraepididimales se identifican como áreas hipoecoicas intratesticulares,
con paredes irregulares y ecos internos Fig. 2, Fig. 10, Fig. 11 y Fig. 12; los abscesos intratesticulares tienen una presentación más variable y pueden observarse como lesiones quísticas complejas,
de paredes irregulares,
hipoecoicas y con vascularización periférica,
aunque también pueden presentarse como lesiones sólidas).
- Pioceles: ocasionados por ausencia de tratamiento o por ruptura de un absceso intratesticular.
Se verán como hidroceles complejos con loculaciones y tabiques.
Fig. 5, Fig. 15 y Fig. 9 (2,3).
La torsión testicular es una patología que se da principalmente en niños y es la causa de dolor testicular agudo más frecuente en niños (2,3).
Es la causa de dolor testicular agudo más importante a detectar con rapidez debido a la necesidad de un tratamiento precoz para preservar la viabilidad y la función testicular.
La viabilidad testicular depende de dos factores:
- La duración de la isquemia: se salvarán el 80-100% de los testículos que se traten en las 5-6 primeras horas desde el inicio del dolor,
este porcentaje será del 70% entre la 6-12 horas siguientes y sólo del 20% si se trata más allá de las 12 horas.
- El grado de torsión: que puede ir desde 180º a más de 720º.
Para que se produzca una oclusión arterial completa se necesita como mínimo una torsión de 540º (2,3,6).
Podemos distinguir distintos tipos de torsión testicular:
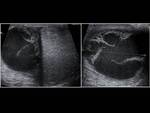
La torsión extravaginal: es típica en neonatos y se cree que se debe a una inserción defectuosa.
Suele ser unilateral aunque en más del 2% de los casos es bilateral.
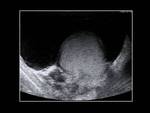
En la ecografía veremos un testículo aumentado y heterogéneo,
con un fino halo periférico hiperecogénico y ausencia de su vascularización interna (2,3).
La torsión intravaginal: es la más frecuente,
se da sobre todo durante la pubertad y se cree que se debe a una suspensión testicular anómala.
Son bilaterales en el 50-80% de los casos y son más frecuentes si tienen antecedentes de orquidopexia.
Los hallazgos ecográficos variarán según la fase en la que se encuentren:
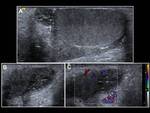
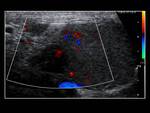
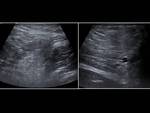
- En la fase aguda (primeras seis horas): la ecografía puede ser normal o haber hallazgos inespecíficos como un aumento del tamaño testicular con ecogenicidad normal.
El testículo se irá haciendo heterogéneo con hipoecogenicidad y se alterará su eje longitudinal.
Entre los signos extratesticulares podemos destacar un cordón espermático en torbellino (signo muy específico),
el epidídimo aumentado y heterogéneo,
un hidrocele reactivo o un aumento del grosor de la piel.
- En la fase subaguda (de uno a diez días).
Aproximadamente los primeros cinco días persiste el aumento testicular,
los cinco días siguientes disminuirá el tamaño,
el epidídimo se verá aumentado y heterogéneo (secundario a la congestión vascular,
hemorragia e infarto) y se verá una disminución de la vascularización intratesticular con aumento periférico.
Fig. 16 y Fig. 17. Otros signos que pueden darse son hidroceles o hemorragias.
- En la fase crónica (diez días después),
donde se puede ver ausencia del flujo testicular con aumento del flujo paratesticular (2,3,6).
El análisis espectral mostrará un aumento del IR en las pequeñas arterias visibles con disminución o incluso inversión del pico diastólico (secundario a obstrucción venosa) (2).
Es muy importante realizar una ecografía Doppler con optimización de los parámetros.
Es recomendable utilizar transductores de alta frecuencia de 7,5 MHz que mejorarán la señal/ruido y disminuirán la reflexión.
Además,
debe aumentarse la ganancia,
disminuir la frecuencia de repetición de pulsos (PRF) y el filtro de la pared.
Todo ello,
para detectar flujos lentos y evitar falsos positivos (2).
También es importante tener en cuenta que hay un número de falsos negativos:
- En la torsión intermitente: el paciente describirá episodios de dolor escrotal agudo que ceden rápidamente de manera espontánea que recurren.
En la ecografía próxima a la destorsión se puede observar un aumento de la vascularización,
y secuelas de la isquemia como un aumento del tamaño testicular asociado a áreas hipoecogénicas e incluso una disminución asimétrica del flujo unilateral (si permanecen áreas de infarto).
- La torsión incompleta.
- Artefactos del color (2,3,6).
Un caso especial de torsión es la torsión de la cola del apéndice (torsión de la hidátide de Morgagni). En la edad pediátrica la torsión del apéndice es casi tan común como la torsión testicular,
representando el 20-40% de los casos de escroto agudo (6).
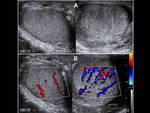
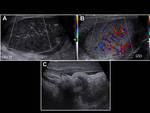
Es menos dolorosa y en la exploración física se palpará una pequeña masa localizada en el polo superior del testículo,
que se caracteriza por el signo del punto azul (correspondiente al apéndice torsionado).
Es un cuadro autolimitado,
de manejo sintomático,
que irá cediendo gradualmente en 2-3 días atrofiándose el apéndice y pudiendo llegar a calcificar (3).
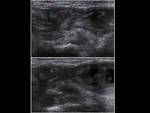
En la ecografía el testículo tendrá una ecotextura y vascularización normal.
Entre la cabeza del epidídimo y el polo superior del testículo,
identificaremos una masa hiperecogénica con área central hipoecogénica (avascular,
y por tanto sin flujo),
con mayor flujo periférico.
Fig. 18 y Fig. 19. También podremos observar un hidrocele reactivo,
un aumento de la cabeza del epidídimo y un aumento del grosor de la piel (2,3,6).
El traumatismo testicular es la tercera causa más frecuente de dolor escrotal agudo (7).
Pueden diferenciarse distintas patologías secundarias al traumatismo escrotal:
Alteraciones extratesticulares:
- Hematoma escrotal: sangre en el interior de la pared escrotal.
En la ecografía se verá hiperecogénico en fase aguda y con el tiempo se vuelven complejos con cambios quísticos y tabiques en su interior.
En el estudio Doppler serán avasculares.
Si identificamos color en su interior hay que sospechar hemorragia activa o neoplasia (3,7).
Fig. 20 y Fig. 21 .
- Hematoma del cordón testicular: es más frecuente en pacientes sometidos a cirugía de una hernia inguinal.
En la ecografía observaremos una masa heterogénea,
bien definida,
avascular,
localizada superior al testículo (7).
Fig. 22 y Fig. 23.
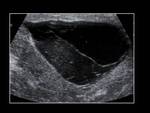
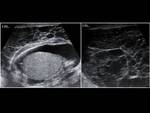
- Hematocele: colección de sangre localizada entre las capas de la túnica vaginalis.
Su apariencia ecográfica depende de la fase en la que se encuentre.
En fase aguda será hiperecogénico,
mientras que en la fase crónica es hipoecogénico con nivel o tabiques.
Cuando es grande debemos sospechar rotura testicular,
debido a que puede ocultar la rotura de la túnica albugínea,
por ello,
es necesario la exploración quirúrgica ante un gran hematoma secundario a un traumatismo (7) Fig. 24 .
- Epididimitis post-traumática: de similar apariencia que las epididimitis infecciosas. Sólo se diferenciarán por el antecedente traumático (7) Fig. 25.
Alteraciones intratesticulares:
- Fractura: es una discontinuidad del parénquima testicular.
En la ecografía la línea de fractura se identifica como un área hipoecogénica y avascular.
Es raro visualizar la línea de fractura,
sólo se observará en el 17% de los casos (7,8) Fig. 26
- Rotura: se produce hemorragia y extrusión del contenido testicular al saco escrotal.
Ante un traumatismo testicular es importante descartarla con rapidez,
ya que será necesario cirugía precoz para salvar el testículo.
Si se trata en las primeras 72 horas se salvarán un 90% mientras que pasadas las 72 horas sólo se salvarán el 42% (3,8). Clínicamente se caracteriza por gran dolor e hinchazón (3). Dentro del diagnóstico diferencial incluiríamos el hematoma complejo o procesos infecciosos (3).
Los hallazgos ecográficos son inespecíficos y para su diagnóstico será importante ver el contexto clínico del paciente.
Habrá discontinuidad de la túnica albugínea (normalmente se ve como dos líneas hiperecogénicas alrededor del testículo),
el testículo estará heterogéneo con un contorno irregular y con áreas avasculares (3,7,8).
- Hematomas intratesticulares (contusión): ecográficamente en fase aguda serán isoecoicos,
de manera que si los sospechamos habrá que reevaluar el testículo en las siguientes 12-24 horas,
y en fase crónica se verán como zonas hipoecogénicas (infartos) con zonas quísticas y tabiques.
Tienden a disminuir hasta resolverse aunque es importante el seguimiento hasta su resolución porque en > 40% se infectarán (se verá hipervascularización periférica) o necrosarán,
lo cual requerirá orquiectomía (3,7).
- Torsión.
Constituyen del 5-8% del total de casos de torsión testicular y tienen una apariencia similar a las torsiones no traumáticas (3,7).
En un 10-15% de las ecografías realizadas por un traumatismo se detectan de manera incidental un tumor testicular.
Si el tratamiento es conservador debe hacerse un seguimiento ecográfico y para evitar confundir cualquier lesión con un tumor (3,7).
Las infecciones,
la torsión y el traumatismo testicular son las principales causas de dolor escrotal agudo,
pero no son las únicas.
Otras causas pueden ser:
- Hernia escrotal: es una causa frecuente de masa paratesticular y dolor escrotal agudo.
El diagnóstico puede ser suficiente con la anamnesis y la exploración clínica,
aunque en casos atípicos es necesario recurrir a una prueba de imagen.
En la ecografía observaremos un exceso de tejido ecogénico (grasa) Fig. 27 o asas en el interior del escroto,
donde en ocasiones,
pueden visualizarse las válvulas conniventes características del intestino delgado o las haustras del intestino grueso,
así como detectarse movimientos peristálticos Fig. 28 y Fig. 29.
En caso de observar asas dilatadas,
aperistálticas y avasculares hay que sospechar estrangulación (3,6).
- Púrpura de Schonlein-Henoch también puede producir dolor escrotal agudo.
Entre el 2-38% de los casos con púrpura de Schonlein-Henoch se afectará el escroto.
En la ecografía observaremos un aumento bilateral del epidídimo,
con aumento o diminución (si hay infartos) de su vascularización.
La estructura y vascularización de los testículos será normal.
Podemos observar también un hidrocele reactivo y edema escrotal.
Por lo tanto, habrá que plantearse el diagnóstico diferencial con un episodio de torsión testicular (en caso de disminución de la vascularización) o con una epididimitis bilateral (en caso de aumento de la vascularización).
(2,6,9).
- Edema escrotal agudo. Es frecuente en niños-adolescentes pero raro en adultos.
Ecográficamente los testículos y epidídimos tendrán una ecotextura y vascularización normal.
Únicamente se observará engrosamiento difuso e hipervascularización de la pared escrotal.
Es un cuadro autolimitado que resuelve sin secuelas (2).
- Varicocele: es una dilatación anormal del plexo venoso pampiniforme.
En un 30% de los casos es bilateral.
En ocasiones los pacientes pueden referir dolor o disconfort a nivel escrotal.
En la ecografía observaremos múltiples,
estructuras tubulares y serpinginosas de más de 2 mm de diámetro,
localizadas superior y lateral al testículo,
correspondientes con venas.
Durante la maniobra de Valsalva observaremos un aumento considerable de su diámetro y de la vascularización en el estudio Doppler color (2,6) Fig. 30
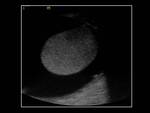
- Hidrocele: los grandes hidroceles o los hidroceles a tensión pueden causar compresión provocando cambios vasculares (2).
Fig. 31, Fig. 32 y Fig. 33.
- Tumor testicular: aunque infrecuente puede originar dolor escrotal agudo.
Los tumores extratesticulares suelen ser benignos,
mientras que los intratesticulares son más frecuentemente malignos.
Aproximadamente el 95% son tumores germinales como el seminoma (50%).
Los hallazgos ecográficos pueden ser muy variables.
En ocasiones se observa un área focal o difusa de hipoecogenicidad en un testículo aumentado de tamaño.
También podemos encontrar un área heterogénea correspondiente a hemorragia y necrosis secundarias al tumor.
El doppler color nos mostrará un aumento de la vascularización (indistinguible de un proceso inflamatorio) (6).
Fig. 34, Fig. 35 y Fig. 36.
Es importante tener en cuenta que no todos los dolores escrotales agudos tienen una causa escrotal.
Hay distintas patologías como las hernias inguinales,
apendicitis Fig. 37,
una litiasis renal Fig. 38 y los abscesos subcutáneos Fig. 39 entre otros, cuyos síntomas pueden iniciarse como un dolor escrotal (2).