INTRODUCCIÓN
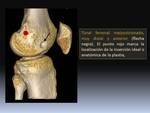
La inestabilidad femoropatelar es una entidad patológica relativamente frecuente en la práctica clínica diaria que afecta a sujetos jóvenes y que puede dar lugar a una gran incapacidad funcional.
En estos pacientes,
la incongruencia articular y la sobrecarga mecánica provoca con el tiempo el deterioro del cartílago y la aparición de artrosis femoropatelar,
por lo que es necesario un tratamiento lo más etiológico posible que pueda restablecer el buen recorrido rotuliano y evitar la sobrecarga condral.
La estabilidad de la articulación femoropatelar es controlada por elementos pasivos (óseos y ligamentosos) y elementos activos (musculares).
El principal estabilizador de tejidos blandos es el ligamento patelofemoral medial (LPFM).
El interés por el mismo ha ido en aumento y hoy en día es considerado la principal estructura que evita el desplazamiento lateral de la rótula.
A partir del segundo episodio de luxación femoropatelar está indicado el tratamiento quirúrgico y la técnica más empleada actualmente es la cirugía de reconstrucción del LFPM.
De entre las diversas alternativas para reconstruir el LPFM,
la inserción anatómica femoral del injerto está ganando cada vez más popularidad.
Sin embargo se desconoce cuál debe ser la localización exacta de una fijación femoral anatómica y los efectos en la clínica de una fijación no anatómica.
Con la Tomografía Computarizada (TC) y las reconstrucciones tridimensionales (3D) o de superficie es posible valorar la posición de los túneles,
detectar el punto de inserción anatómica ideal del injerto y la malposición femoral.
Además,
con las imágenes de TC 3D realizadas a cinco ángulos diferentes de flexión (0º,
30º,
60º,
90º y 120º) se puede determinar el patrón de cambio de longitud del injerto y diferenciar injertos con comportamiento fisiológico y no fisiológico.
En este trabajo realizaremos una breve descripción de la anatomía y función del LPFM,
de la técnica quirúrgica de reconstrucción,
del protocolo realizado de TC dinámica y de los hallazgos encontrados en la TC.
En nuestro hospital hemos realizado TC dinámica a 30 pacientes con plastia de LPFM,
de los cuales 18 no presentaban otros factores de inestabilidad rotuliana que pudieran actuar como factor de confusión.
Presentamos ejemplos de los casos más representativos,
valorando los resultados clínicos obtenidos y la necesidad en cada caso de nueva cirugía.
ANATOMÍA Y FUNCIÓN DEL LPFM
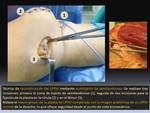
Las primeras descripciones anatómicas del ligamento patelofemoral medial fueron publicadas en el año 1979 por Warren y Marshall.
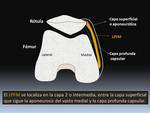
En su estudio describen tres capas anatómicas en la vertiente medial de la rodilla: la más superficial que sigue la aponeurosis del vasto medial,
la capa intermedia donde se sitúa el LPFM y la capa profunda que continúa con la cápsula articular y forma el ligamento meniscorrotuliano medial Fig. 2.
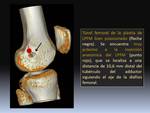
El LPFM es una banda de tejido fibroso fino que conecta el borde medial de la rótula con el fémur.
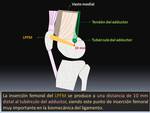
Recientemente se ha descrito la localización exacta de su inserción femoral,
que tiene lugar a una distancia de 10.6 mm distal al tubérculo del adductor,
siendo este punto de inserción femoral muy importante en la biomecánica del ligamento. A nivel de la rótula se inserta en la mitad proximal o en la unión del tercio superior con los dos tercios inferiores,
aunque desde el punto de vista fisiopatológico esta inserción patelar no es crucial Fig. 3 y Fig. 4.
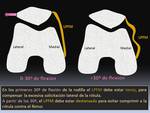
El papel estabilizador del LPFM se realiza en los primeros 20º o 30 grados de flexión de la rodilla,
en el momento previo en el que la rótula se encarrila en la tróclea femoral.
El ligamento está tenso en estos primeros grados de flexión para neutralizar la excesiva solicitación lateral de la rótula y se destensa a partir de los 30º para evitar comprimir la rótula contra el fémur Fig. 5.
TÉCNICA QUIRÚRGICA
La reconstrucción del LPFM está indicada a partir del segundo episodio de luxación rotuliana,
con o sin alteración de los parámetros óseos.
El objetivo de la cirugía es restablecer los estabilizadores mediales contra la movilidad patelar lateral.
Se han descrito diversas técnicas para la reconstrucción del LPFM,
que varían en la elección del injerto,
la posición de los túneles y la fijación del injerto.
Una de las alternativas más utilizada es el autoinjerto isquiotibial con semitendinoso.
El tendón del semitendinoso es mucho más grueso que el LPFM y ofrece una resistencia mucho mayor,
por lo que permite un amplio margen de seguridad en términos biomecánicos,
compensando otros factores predisponentes de inestabilidad y limitando la luxación lateral de la rótula Fig. 6.
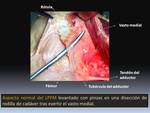
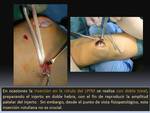
Se realiza con cirugía abierta mínimamente invasiva,
realizando tres pequeñas incisiones de aproximadamente 3-4 cm: la primera incisión se realiza a 1 cm medial y distal de la tuberosidad tibial anterior para la toma de injerto del semitendinoso.
Después se realiza una doble incisión femoral y patelar para la fijación del injerto en el fémur y en la rótula Fig. 6.
La fijación patelar tiene poca relevancia en la biomecánica del ligamento.
Suele realizarse con un solo túnel,
pero en ocasiones se realiza con doble túnel preparando el injerto en doble hebra,
con el objetivo de reproducir la amplitud de la inserción patelar del injerto Fig. 7.
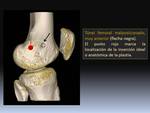
La selección del punto de anclaje femoral de la plastia de LPFM es fundamental para conseguir una buena biomecánica del injerto.
En los últimos años ha ganado gran interés la inserción femoral anatómica del LPFM,
con el fin de conseguir un injerto que remede en posición y función al ligamento nativo.
Hasta el momento,
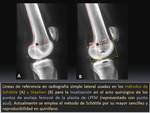
la selección del punto de inserción femoral se realiza usando los métodos radiológicos de Stephen y el de Schoettle Fig. 8,
fundamentalmente el método de Schoettle por su mayor sencillez y reproducibilidad en quirófano.
Aunque recientemente se ha descrito la inserción femoral anatómica óptima a 10,6 mm distal al tubérculo del adductor,
esta técnica implicaría realizar una incisión más amplia para palpar directamente el tubérculo del adductor.
El punto crítico de la fijación es lograr la longitud y tensión adecuada del injerto para reproducir la isometría del ligamento:
- El LPFM debe estar tenso en los primeros 30º de flexión de la rodilla,
consiguiendo un ligamento competente que limite la luxación rotuliana.
Por el contario una falta de tensión adecuada del ligamento generará inestabilidad rotuliana persistente.
- A partir de los 30º de flexión el LPFM debe estar destensado,
para evitar que se produzca un aumento de presión entre el fémur y la rótula.
Un injerto demasiado tenso a altos grados de flexión conllevaría una sobrecarga femoropatelar medial y lesiones condrales en la vertiente medial de la rótula y tróclea femoral,
con la consiguiente aparición de dolor y artrosis.
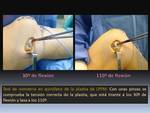
En quirófano es posible realizar un test de isometría que consiste en pasar unas pinzas por debajo de la plastia para verificar la correcta tensión del injerto en diferentes rangos de flexo-extensión Fig. 9.
PROTOCOLO DE TC DINÁMICA A DIFERENTES ÁNGULOS DE FLEXIÓN
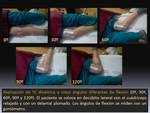
Se realiza una TC de alta resolución de la rodilla operada con un equipo multidetector a cinco ángulos diferentes de flexión (0º,
30º,
60º,
90º y 120º).
Los ángulos de flexión se calculan con un goniómetro.
Los pacientes se colocan en la mesa de TC en posición de decúbito lateral en relajación,
sin contracción del cuádriceps Fig. 10.
Todos los estudios se deben realizar con protección gonadal y corporal general mediante la colocación de un delantal plomado entre el cuello,
tórax,
abdomen y pelvis del paciente y la fuente de rayos x.
La exploración dura aproximadamente 10 minutos.
Las imágenes se reconstruyen en una estación de trabajo para obtener imágenes 3D de cada ángulo de flexión de la rodilla.
HALLAZGOS EN LA TC 3D Y CORRELACIÓN CON LA CLÍNICA.
Posición de la fijación femoral:
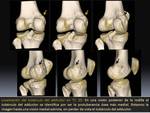
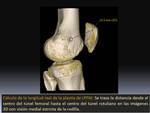
En las imágenes de TC 3D se visualiza correctamente la posición del túnel óseo femoral de la plastia.
El punto de inserción anatómica ideal del injerto se localiza a una distancia aproximada de 10,6 mm distal al tubérculo del adductor y ésta es una referencia fácil de identificar con TC 3D,
mediante una visión cine desde posterior hasta medial Fig. 11 .
De esta manera es posible diferenciar la normoposición Fig. 12 de la malposición femoral Fig. 13 y Fig. 14.
Longitud y tensión de la plastia de LPFM:
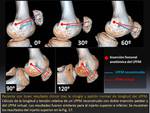
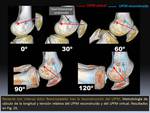
Se valora en las imágenes de TC 3D a los diferentes ángulos de flexión (0º,
30º,
60º,
90º y 120º) tras obtener una visión de la rodilla desde su vertiente medial con superposición completa de los cóndilos femorales.
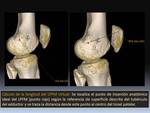
Para cada ángulo de flexión de la rodilla se calcula la longitud real del injerto y la longitud virtual o anatómica del LPFM en una estación de trabajo avanzada para el procesado digital de la imagen:
- El cálculo de la longitud real de la plastia de LPFM se realiza trazando la distancia desde el centro del túnel femoral al centro del túnel patelar Fig. 15.
- Para calcular la longitud del ligamento nativo o virtual,
se traza la distancia desde el punto de inserción anatómico ideal del ligamento según la referencia de superficie descrita del tubérculo del adductor y el centro del túnel patelar Fig. 16.
Se pueden encontrar tres posibles patrones de la longitud relativa y el patrón de cambio de longitud de la plastia de LPFM:
- Patrón normal Fig. 17 y Fig. 18:
- Isometría de 0 a 30º de flexión: el injerto de LPFM está tenso y cumple los criterios de isometría cuando su longitud disminuye menos de 5 mm durante la flexo-extensión.
- El injerto de LPFM se destensa a partir de los 30º,
modificando su longitud para no comprimir la rótula contra el fémur.
- Mide entre 50 y 65 mm,
según el tamaño de la rodilla.
- Patrón de fracaso por intenso dolor femoropatelar Fig. 19 y Fig. 20:
- El injerto de LPFM es isométrico de 0 a 120º,
está muy tenso durante toda la flexo-extensión de la rodilla,
comprimiendo la rótula sobre el fémur a altos grados de flexión.
Genera un intenso dolor por condropatía rotuliana medial.
- Además el ligamento no es competente porque no limita a la rótula en el desplazamiento lateral,
por lo que persiste clínicamente la sensación de fallo y la luxación.
- Suele ser un ligamento excesivamente corto.
- Patrón de fracaso por inestabilidad,
sin dolor significativo Fig. 21:
- El ligamento está completamente destensado de 0 a 30º,
no es isométrico en los primeros ángulos de flexión,
por lo que no cumple su función de contener a la rótula y los pacientes sufren inestabilidad persistente.
El dolor no es el síntoma más llamativo,
únicamente aparece dolor asociado a la luxación.
La mayor parte de los injertos anatómicos de nuestra serie,
en los que se realizó una fijación femoral anatómica rememorando al ligamento nativo,
tuvieron un patrón normal de isometría.
Sin embargo,
las plastias de LPFM no anatómicas que presentaron buenos resultados clínicos en cuanto a ausencia de dolor e inestabilidad tuvieron un patrón de isometría normal,
demostrando que es más importante la correcta tensión del injerto que la posición de su inserción.