Introducción:
La rodilla es una articulación bisagra esencial con amplia movilidad,
que contiene una combinación de estructuras óseas,
musculares,
tendinosas y ligamentosas.
El dolor de rodilla es un síntoma común en personas de todas las edades cuyo origen puede tener diferentes causas,
con una amplia gama de patologías que pueden afectar a toda la articulación,
o solo a alguno de sus elementos.
El dolor puede ser impreciso,
por lo que el diagnóstico requiere una exploración física detallada y minuciosa y el uso de pruebas de imagen complementarias que permitan un diagnóstico adecuado.
La radiología simple suele ser primera prueba de imagen solicitada,
ya que es accesible,
rápida,
y muchas veces nos permite llegar a un diagnóstico definitivo.
Aunque en los traumatismos las alteraciones radiológicas suelen ser evidentes,
en ocasiones solo signos muy sutiles en la radiología simple pueden indicar la presencia de otras patologías.
El conocimiento de la anatomía normal y seguir una rutina de lectura,
facilita la detección de dichos hallazgos y el diagnóstico correcto.
Anatomía:
La rodilla es la articulación más grande del cuerpo y una de las más complejas.
Esta compuesta por la acción conjunta de los huesos del fémur,
la tibia y la rótula que forman dos articulaciones diferentes: la femorotibial y la femoropatelar y dos discos fibrocartilaginosos llamados meniscos.
Esta envuelta por una cápsula fibrosa que forma un espacio cerrado y rodeada por varios ligamentos que le dan estabilidad y evitan movimientos excesivos.
En sus proximidades se insertan varios músculos que hacen posible el movimiento de la extremidad.
La articulación dispone de más de 12 bolsas serosas que amortiguan las fricciones entre las diferentes estructuras móviles.
La indicaciones clínicas más frecuentes de la radiología simple de rodilla es el diagnóstico de la patología traumática aguda,
el dolor articular,
la inflamación,
la ausencia de movilidad articular y la inestabilidad de la articulación.
La radiografía es el primer paso en la evaluación de dolor de rodilla.
Es una técnica rápida,
de bajo costo y puede dar muchas pistas para el diagnóstico.
Puede revelar fácilmente fracturas,
defectos osteocondrales,
lesiones óseas,
derrames articulares,
estrechamiento del espacio articular,
y alelteraciones de la alineación de los huesos.
Valoración radiológica
El examen radiográfico de rutina de la rodilla consiste en una proyección anteroposterior estándar (AP) y lateral (LAT).
La proyección AP se obtiene con la rodilla completamente extendida,
el chasis detrás de la rodilla,
y el rayo central se dirige verticalmente hacia la rodilla,
con una angulación craneal de 5º a 7º,
Fig.2

Fig. 2: Proyección anteroposterior (AP) de rodilla: el paciente se coloca en decúbito supino, con la rodilla completamente extendida y la pierna en posición neutra. El rayo se dirige verticalmente hacia la rodilla, con una angulación craneal de 5º a 7º.
References: Adam Grensspan, Radiología de Huesos y Articulaciones.
Esta vista muestra los compartimentos articulares medial y lateral,
los cóndilos internos y externos tanto femorales como tibiales,
los platillos y espinas tibiales y los tejidos blandos.
La rótula se aprecia de frente como una estructura oval entre los cóndilos femorales,
Fig.3

Fig. 3: Anatomia normal de la rodilla en la proyección AP y Lateral.
La vista lateral de la rodilla se obtiene con la rodilla flexionada a 30º y el paciente tendido sobre la extremidad afectada.
El rayo central se dirige verticalmente hacia la cara medial de la rodilla,
con una angulación craneal de aproximadamente 5º a 7º,
Fig.4.
Una proyección lateral adecuada es aquella en la cual las porciones posteriores de los cóndilos femorales aparecen superpuestos,
Fig.
3

Fig. 4: Proyección lateral de rodilla: el paciente se sitúa en decúbito lateral del mismo lado que la rodilla afectada, con una flexión de aproximadamente 25º a 30º. El rayo se dirige verticalmente hacia la cara medial de la rodilla, con una angulación craneal de 5º a 7º.
References: Adam Grensspan, Radiología de Huesos y Articulaciones.
Esta vista muestra la rótula,
el compartimiento articular femororrotuliano,
el cuádriceps,
el tendón rotuliano,
la bolsa suprapratelar,
el extremo distal del fémur,
y los extremos proximales de la tibia y el peroné,
Fig.
3.
Alineación
La alineación y anchura del espacio articular de los compartimentos medial y lateral se evalúan mejor en la proyección AP.
El compartimento articular lateral es normalmente más ancho que el compartimento medial,
esta asimetría no debe ser mal interpretada como pérdida de cartílago.
El ángulo formado por una línea trazada a través del eje largo del fémur y una línea a través del eje largo de la tibia representa el eje anatómico de la rodilla.
Cuando la tibia está angulada hacia afuera,
con una aproximación excesiva de los extremos distales de los muslos se denomina genu valgum Fig.
5. Cuando hay una separación de los extremos distales de los muslos se denomina genu varum o piernas en paréntesis.
En la vista lateral,
la longitud del tendón rotuliano medida desde el polo inferior de la rótula a la tuberosidad tibial,
debe ser aproximadamente igual a la longitud diagonal de la rótula (Índice de Insall-Salvati) existe rótula alta cuando el índice supera 1,2,
y un coeficiente inferior a 0,8 se denomina patela baja.
Fig.6
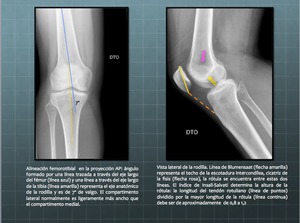
Fig. 5: Alineación femorotibial y altura de la rótula.
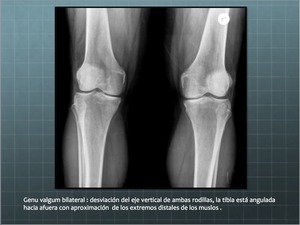
Fig. 6: Genu Valgum bilateral
Valoración de los tejidos blandos:
En la vista lateral,
se puede ver el cuádriceps,
el tendón rotuliano y la bursa suprarrotuliana.
La bursa suprarrotuliana debe verse como un área triangular luscente entre el extremo distal del fémur y el tendón del cuádriceps.
El tendón del cuádriceps y el tendón rotuliano son estructuras normalmente rectas,
de un espesor uniforme,
y están bien delimitadas posteriormente por la grasa,
Fig.7
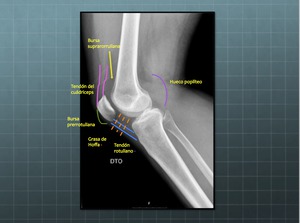
Fig. 7: Anatomía de las partes blandas en la proyección lateral de rodilla.
Los tejidos blandos demostrados en la proyección AP son las estructuras ligamentosas medial y lateral y no tienen características radiográficas distintivas a menos que estén calcificadas.
Generalmente los derrames de rodilla no se detectan en la proyección frontal,
a menos que sean masivos.
El líquido tiende a acumularse en la bolsa suprarrotuliana,
visualizándose en la proyección lateral un desplazamiento de la línea recta grasa que delinea al tendón del cuádriceps,
la cual se alejara del fémur a medida que se expanda la capsula,
Fig.
8
El líquido puede ser de origen hemático,
inflamatorio o no inflamatorio,
y radiológicamente son indistinguibles.

Fig. 8: Bursitis prerrotuliana imagen superior y bursitis suprarrotuliana imagen inferior.
Todos los componentes que forman el tejido blando de la rodilla: tejido subcutáneo,
tendones,
músculos,
cartílago y sinovial pueden calcificarse.
Las calcificaciones pueden ser extraarticulares o intraarticulares.
La localización del calcio anormal en la radiografía simple nos permite identificar la estructura anatómica y simplificar el diagnóstico diferencial.
Las causas de calcificaciones extraarticulares incluyen estructuras normales anatómicas (fabela),
calcificación de tendones y ligamentos,
bursitis calcificada,
neoplasia,
aneurisma calcificado,
calcinosis tumoral,
y la miositis osificante,
etc.
Fig.
9; 10 y 11
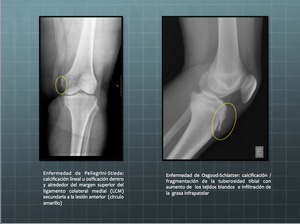
Fig. 9: Enfermedad de Pellegrini-Stieda imagen de la derecha. Enfermedad de Osgood-Schlatter, imagen de la izquierda.
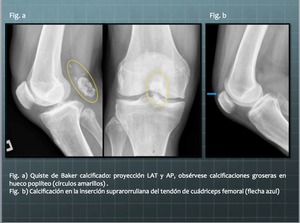
Fig. 10: Quiste de Baker calcificado, Fig. a. Calcificación de la inserción suprarrotuliana del tendón del cuádriceps femoral, Fig. b

Fig. 11: Lipoma con metaplasia ósea.
Cuando la calcificación se encuentra dentro del espacio articular,
puede tratarse de alguna de las siguientes patologías: Condrocalcinosis Fig.
12,
Ostecondromatoisis sinovial,
Fig.
13
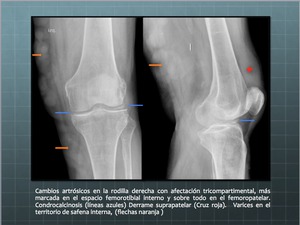
Fig. 12: Artrosis, condrocalcinosis, derrame suprapatelar y varices en territorio de safena interna.
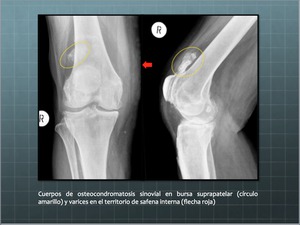
Fig. 13: Osteocondromatosis sinovial en busra suprapatelar.
Mineralización ósea
La mineralización normal debe verse con trabéculas finas,
y una cortical bien definida y homogénea.
Existen varías patologías de origen metabólico,
inflamatorio,
infeccioso o neoplásicas,
entre otras,
que pueden alterar este patrón de mineralización,
aumentándolo tales como: la enfermedad de Paget; Fig.14,
o disminuyéndolo como la osteoporosis.
La historia clínica y los hallazgos de imagen ayudan a establecer el diagnóstico.

Fig. 14: Enfermedad de Paget.
Lesiones del cartílago articular
La fractura oseocondral,
la osteocondrits disecante y la osteonecrosis espontánea son tres entidades con una apariencia radiológica similar que representan tres entidades distintas,
cada una de ellas con una etiología y un tratamiento específicos.
Muchas veces pueden tener una apariencia radiológica similar por lo que la historia,
la exploración física,
la presentación radiológica o la realización de pruebas complementarias como la RM pueden ayudar al diagnóstico diferencial,
Fig 15.

Fig. 15: Osteocondritis disecante en cóndilo femoral interno.
- Enfermedad articular degenerativa
Es la forma más común de artritis.
Su forma idiopática afecta a individuos mayores de 50 años.
El trastorno aparece en respuesta a la degeneración y destrucción progresiva del cartílago y a los procesos reparativos.
En general afecta al compartimiento interno.
Las características radiológicas de dichos cambios incluyen estrechamiento del espacio articular,
esclerosis subcondral,
osteofitosis y formación de quistes o seudoquistes subcondrales.
Si el compartimiento medial es el afectado,
la rodilla puede adoptar una configuración en varo,
y la afectación del compartimiento lateral puede dar lugar a una configuración en valgo.
Fig 16.

Fig. 16: Artrosis tricompartimental.
Fracturas
La fractura se define como la interrupción completa o incompleta de la continuidad ósea ó cartilaginosa.
Los métodos de clasificación de fracturas son diversos,
y dependen del área anatómica afectada (diafisiaria,
metafisiaria,
epifisiaria) del mecanismo de producción (trauma directo,
indirecto,
por compresión,
por flexión,
por cizallamiento etc.) patrón de interrupción (completa,
incompleta) entre otros.
Se pueden clasificar según su etiología en patológicas,
traumáticas,
por fatiga o estrés.
Dependiendo de si el punto de fractura se comunica o no con el exterior,
se clasifican en: cerradas o abiertas.
La exploración radiológica es imprescindible para la evaluación de la fractura,
ya que nos permite confirmar el diagnóstico y establecer las características.
Fig.
17 y 18.
La evaluación radiológica de las fracturas debe comprender:
- Localización y extensión
- Tipo de fractura
- Alineación de los fragmentos
- Dirección de la línea de fractura
- Afectación de articulaciones
- Afectación de tejidos blandos
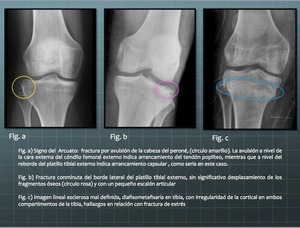
Fig. 17: Ejemplos de diferentes tipos de fracturas visibles en la proyección AP de rodilla.

Fig. 18: Ejemplos de fractura de rótula y meseta tibial.
Tumores y seudotumores
Los tumores y seudotumores pueden dividirse en malignos y benignos,
y todos ellos pueden diferenciarse según el tejido en el que se originan (hueso,
cartílago,
vascular,
tejido adiposo,
etc.)
Las características radiológicas que ayudan a diagnosticar un tumor óseo incluyen:
- Localización
- Bordes de la lesión o zona de transición
- Tipo de destrucción ósea: geográfica,
moteada,
infiltrante.
- Tipo de matriz: la composición del tejido tumoral (osteoblástico,
cartilaginoso).
- Reacción perióstica: ininterrumpida o interrumpida.
- Extensión a la partes blandas.
- Multiplicidad de las lesiones.
Es muy importante para establecer el diagnostico diferencial la edad del paciente,
ya que,
algunos tumores tienen predilección por determinados grupos de edad.
Fig.
19,
20 y 21

Fig. 19: Encondroma Fig. a y Osteocondroma Fig. b

Fig. 20: Infartos óseos Fig. a, Lipoma intraóseo Fig. b y Fibroma no osificante Fig. c

Fig. 21: Osteosarcoma Fig. a y Condrosarcoma Fig. b
Variantes normales
Existe un gran número de variantes anatómicas y osículos accesorios en la articulación de la rodilla que hay que tener en cuenta a la hora de establecer el diagnóstico diferencial,
ya que pueden simular una patología.
Fig.
22

Fig. 22: Rótula bipartita.






















