La EC es una patología inflamatoria intestinal crónica que cursa en brotes en la que se produce inflamación transmural de segmentos discontínuos del tracto gastrointestinal,
con mayor afectación (hasta un 80%) del intestino delgado y predilección por el ileon distal.
La etiología es idiopática y multifactorial,
incluyendo las causas autoinmunes,
predispone a un debut temprano entre la segunda y cuarta décadas de la vida,
con una incidencia de 100-200/100.000 habitantes.
La endoscopia convencional con biopsia constituye la referencia estándar para el diagnóstico de la enfermedad y constitute la prueba central en el manejo de estos pacientes.
Pero a parte de tratarse de una prueba invasiva,
no puede valorar nada más que el último segmento del ileón terminal y no aporta información de lo que ocurre más allá de la superficie mucosa.
Los marcadores biológicos como la proteína C reactiva (PCR) y la calprotectina en heces no han demostrado claramente su utilidad en la evaluación de la actividad de la enfermedad.
La Entero RM es una técnica útil para evaluar la extensión y las complicaciones de la EC,
con altos valores de sensibilidad (S 83%) y especificidad (E 90%) como ha demostrado la literatura reciente,
evitando la sobrexposición a radiaciones ionizantes en pacientes jóvenes que padecerán la enfermedad de forma crónica.
Además de documentar la presencia de la enfermedad es necesario valorar la actividad biológica,
los cambios en respuesta al tratamiento así como evaluar las alteraciones que se producen en la pared intestinal a lo largo de la enfermedad.
Los potocolos estándar de Entero RM incluyen secuencias potenciadas en T1 y T2 tras la administración de un contraste oral que distiende las asas de intestino delgado con una señal hipointensa en T1 e hiperintensa en T2 (polietilenglicol,
manitol...).
Adicionalmente según las preferencias del centro se incluyen secuencias cine RM,
difusión y estudio dinámico T1 postcontraste.

Fig. 1: Secuencias EnteroRM
La EC se ha clasificado en diversos subtipos,
pero la evolución de la enfermedad es errática,
por lo que es frecuente encontrar distintos patrones de afectación que coexisten en un mismo paciente.
También es frecuente que el mismo paciente pase de un patrón a otro en los distintos brotes de la enfermedad.
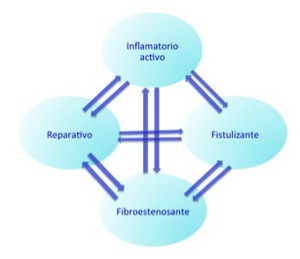
Fig. 2: Relación entre los distintos subtipos de enfermedad, donde se ilustra que no existe una progresión lineal temporal y varios subtipos pueden coexistir en un mismo paciente.
Basado en: Maglinte at al. Classification of small bowel Crohn´s subtypes based on multimodality imaging. Radiol Clin N Am, 2003.
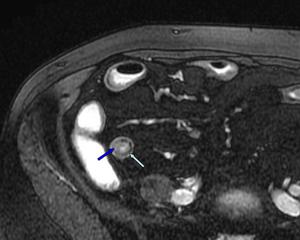
Fig. 3: Imagen axial FIESTA. Dos subtipos de afectación aparecen al mismo tiempo en un paciente con EC.
-Flecha azul oscuro: Edema submucoso hiperintenso en T2; subtipo inflamatorio activo.
-Flecha azul claro: Remplazamiento graso submucoso hipointenso en secuencia T2 con saturación grasa; subtipo regenerativo.
Subtipos:
- Inflamatorio-activo.
- Penetrante-fistulizante.
- Estenosante o fibroestenótico.
- Reparativo-regenerativo.
1.
INFLAMATORIO ACTIVO.
Las manifestaciones agudas en la pared intestinal incluyen el edema,
la aparición de ulceras mucosas y la inflamación transmural.
Cada una de ellas tiene una representación en RM.
- Úlceras: Irregularidad mucosa con paso del contraste oral a través de la mucosa hacia la submucosa.
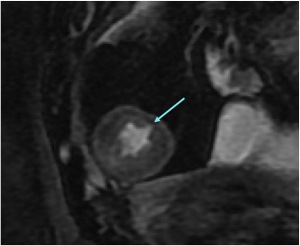
Fig. 4: Secuencia FIESTA.
Engrosamiento parietal con irregularidad mucosa y paso del contraste oral hiperintenso en T2 (flecha), representando una úlcera.
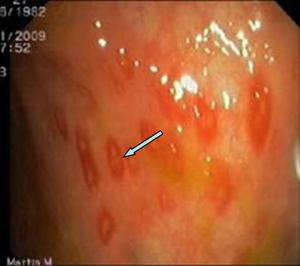
Fig. 5: Imagen de colonoscopia donde se observan múltiples úlceras mucosas en el ileon terminal de un paciente con EC.
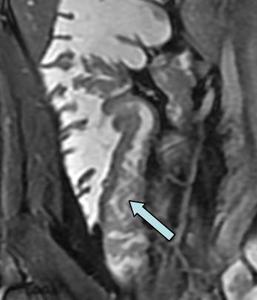
Fig. 6: Imagen coronal FIESTA donde se identifica engrosamiento de las paredes del ileon terminal con irregularidad de la mucosa y múltiples úlceras lineales confluentes (hiperintensas en T2) dando lugar a un patrón "en empedrado" (flecha).
- Edema: Engrosamiento parietal (mayor a 4 mm) e hiperintensidad de señal en secuencias potenciadas en T2 con saturación grasa (mayor señal que el músculo).
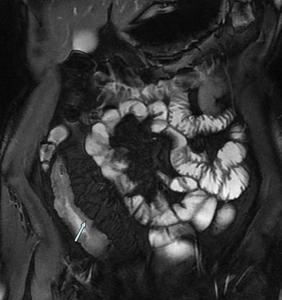
Fig. 7: Imagen coronal FIESTA con engrosamiento de las paredes del ileon terminal e hiperintensidad en secuencias T2 de la submucosa secundario a edema.
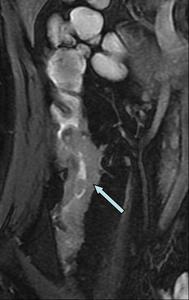
Fig. 8: Imagen coronal FIESTA con engrosamiento de las paredes del ileon terminal e hiperintensidad en secuencias T2 de la submucosa secundario a edema.
- Inflamación: La inflamación produce hiperemia y se representa como un realce intenso mucoso y seroso (en diana) por el edema de la submucosa y muscularis propia.
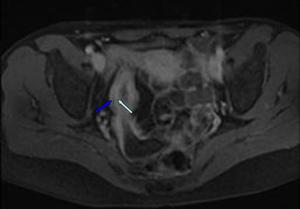
Fig. 9: Imagen axial T1 con saturación grasa tras la administración de gadolinio. Se identifica engrosamiento de las paredes del ileon terminal con llamativo realce de la submucosa (flecha azul claro) y de la serosa (flecha azul scuro) conformando el patrón "en diana".
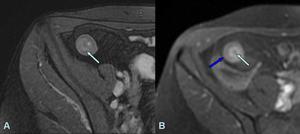
Fig. 10: A. Imagen axial FIESTA donde se identifica edema de la submucosa, hiperintenso en T2.
B. Imagen axial T1 con saturación grasa tras la administración de gadolinio del mismo paciente. Se identifica llamativo realce de la submucosa (flecha azul claro) y de la serosa (flecha azul scuro) conformando el patrón "en diana".
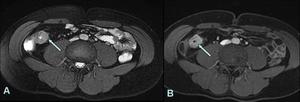
Fig. 11: A. Imagen axial FIESTA donde se identifica edema de la submucosa, hiperintenso en T2.
B. Imagen axial T1 con saturación grasa tras la administración de gadolinio del mismo paciente. Se identifica realce de la submucosa (flecha azul claro).
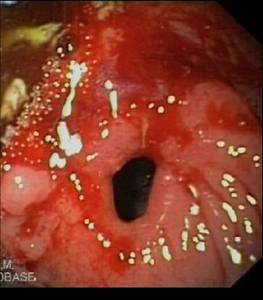
Fig. 12: Imagen macroscópica del ileon terminal con importante engrosamiento de la pared, úlceras mucosas e hiperemia.
La afectación extraintestinal típica de la enfermedad consiste en la ingurgitación vascular mesentérica ("signo del peine") y la presencia de adenopatías reactivas próximas al segmento afectado,
mayores de 1 cm,
e hipercaptantes.
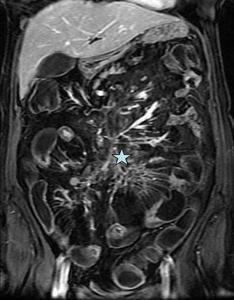
Fig. 13: Imagen coronal T1 con saturación grasa postcontraste.
Se identifica ingurgitación vascular mesentérica (signos del peine) y adenopatías aumentadas de tamaño e hipercaptantes.
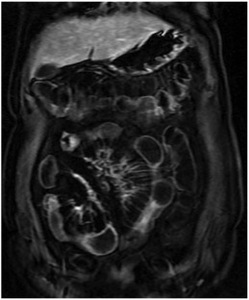
Fig. 14: Imagen coronal T1 con saturación grasa postcontraste.
Se identifica ingurgitación vascular mesentérica (signos del peine) y adenopatías aumentadas de tamaño e hipercaptantes.
2.
PENETRANTE-FISTULIZANTE.
La ulceración transmural,
en los casos severos de afectación,
va a condicionar perforación intestinal y fistulización hacia mesenterio o estructuras adyacentes (vejiga,
entre asas,
piel...) incluso podremos ver la formación de abscesos (colecciones de señal líquido con realce periférico en anillo en sus paredes).
Las fístulas activas presentan contraste oral en su interior (señal hiperintensa en T2) y una captación intensa de contraste en sus paredes.
Las fístulas crónicas son trayectos serpiginosos de baja señal pero también muestran realce tras la administración del contraste.
Se puede observar una reacción desmoplásica mesentérica dando lugar a un patrón "estrellado" que conecta varias asas y trayectos fistulosos.
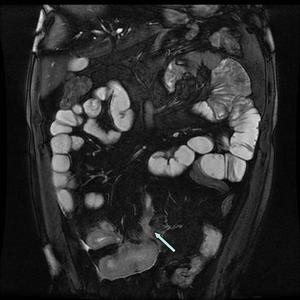
Fig. 15: Imagen coronal FIESTA.
Engrosamiento de las paredes varios segmentos del ileon terminal, con edema (hiperintensidad en T2) de la submucosa y tractos hiperintensos interasas y hacia el mesenterio en relación con fístulas.
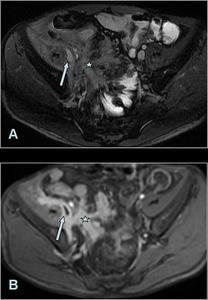
Fig. 16: A. Imagen axial FIESTA. Engrosamiento de las paredes varios segmentos del ileon terminal, tractos hiperintensos interasas y hacia el músculo ileopsoas derecho donde se observa una colección líquida (hiperintensa en T2).
B. Imagen axial T1 con saturación grasa postcontraste del mismo paciente. Se observan múltiples tractos hipercaptantes interasas y hacia el músculo ileopsoas derecho donde se observa una colección con realce periférico (flecha) en relación con absceso.
3.
FIBROESTENÓTICO-ESTENOSANTE.
Las estenosis fibróticas crónicas que aparecen en el curso de la enfermedad son engrosamientos de la pared,
de menor calibre que en la fase aguda,
con señal más hipointensa en secuencias T2,
condicionando importante disminución de la luz intestinal y obstrucción intestinal o la formación de seudosaculaciones ("signo del omega") por fibrosis incompleta del borde mesentérico.
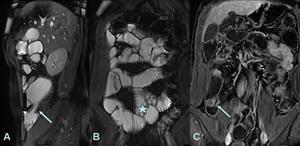
Fig. 17: A. Imagen sagital FIESTA. Donde se observa engrosamiento de las paredes de un segmento corto del ileon terminal (flecha) de señal hipointensa en secuencias T2, y dilatación del segmento preestenótico.
B. Imagen coronal fiesta del mismo paciente ilustrando la dilatación de asas de intestino delgado.
C.Imagen coronal T1 con saturación grasa postcontraste del mismo paciente donde no se objetiva realce significativo del segmento estenótico.
4.
REPARATIVO-REGENERATIVO.
En esta fase nos encontraremos las secuelas de un proceso inflamatorio previo con atrofia mucosa (ausencia de válvulas conniventes) que puede respetar áreas focales que se identifican como seudopólipos,
fibrosis e hipertrofia grasa de la submucosa ("signo del halo").
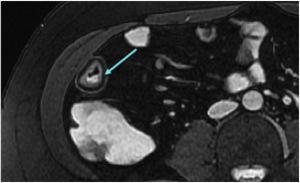
Fig. 18: Imagen FIESTA axial.
Remplazamiento graso (hipointenso en secuencias T2 con saturación grasa) de la submucosa.
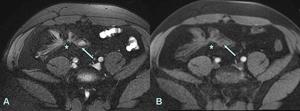
Fig. 19: A. Imagen axial FIESTA. Engrosamiento de las paredes varios segmentos del ileon terminal con remplazamiento graso submucoso (hipointenso en T2 con saturación grasa) tractos hipontensos interasas y hacia el mesenterio.
B. Imagen axial T1 con saturación grasa postcontraste del mismo paciente donde no se observa realce significativo ni mucoso ni de los trayectos interasas.
Seguimiento.
En el seguimiento de estos pacientes es importante conocer el grado de actividad de la enfermedad para el manejo de las differentes estrategias de tratamiento,
que basicamente se dividen en dos,
comenzar con todas las opciones actuales de tratamiento e ir disminuyendo progresivamente a medida que se controla la enfermedad o bien empezar con corticoides e ir añadiendo inmunosupresores y terapia biológica hasta conseguir el control de la enfermedad.
La colonoscopia es el método que mejor se correlaciona con el grado de actividad (Índice de severidad endoscópica en EC,
CDEIS) pero debido a que se trata de una técnica invasiva otros índices de actividad clínicos como el CDAI y el de Harvey-Bradshaw son ampliamente utilizados en la práctica habitual pero muchas veces no reflejan el grado de actividad real del enfermo.
La EnteroRM se propone como un método no invasivo con elevada S y E para la detección de actividad.
La valoración mediante EnteroRM cobra relevancia en el seguimiento de los pacientes con EC refractaria al tratamiento habitual en los que se utilizan fármacos biológicos (Infliximab,
Adalimumab y Certolizumab) para intentar controlar la enfermedad y evitar cirugías.
Estos medicamentos inducen respuesta y remisión clínica en un número significativo de pacientes con EC.
Se está desarrollando un especial interés en estos fármacos por que pretenden conseguir la completa reparación de la mucosa y modificar el curso de la enfermedad,
independientemente de los marcadores biológicos de inflamación.
En pacientes tratados con Infliximab se ha reportado mejoría en los hallazgos de la EnteroRM a partir de las 2 semanas después de la terapia.
Recientes estudios encuentran buena correlación entre la mejoría en EnteroRM y la respuesta clínica pero se ha observado que en estos pacientes que responden clínicamente y por imagen no llega a producirse la normalización completa de los hallazgos en EnteroRM.
Múltiples índices se han propuesto para la evaluación o graduación de la actividad mediante Entero RM como el de Gourtsoyiannis et al.
denominado MaRIA (magnetic resonance index of activity),
el de Rimola et al (MaRIA simplificado) o el de Girometi et al.
Valoran distintamente:
-El grosor parietal,
que presenta una buena S y E para la deteccción de afectación por EC y que permite valorar la respuesta al tratamiento ya que existe una significativa reducción del grosor parietal en pacientes que responden clínicamente.
En estos pacientes a pesar de la buena respuesta suele persistir cierto grado de engrosamiento parietal.
-La hiperintensidad de señal en T2 en la pared del asa afectada (edema) disminuye con la respuesta al tratamiento y se correlaciona con la presencia de actividad inflamatoria.
-El realce parietal también desciende en relación con la respuesta al tratamiento y se correlaciona bien con el grado de actividad.
Índice MaRIA simplificado: 1.5 x espesor de la pared (mm) + 0.02 xrealce de contraste relativo + 5 x edema + 10 x ulceración.
Aunque todas las pautas de tratamiento persiguen la curación mucosa,
que indudablemente mejora el pronóstico de los pacientes,
la inflamación mural que observamos en Entero RM puede persistir en algunos de estos pacientes con buena respuesta clínica y endoscópica.
Según la experiencia en nuestro hospital en el seguimiento con EnteroRM de pacientes con EC tratados con fármacos antibiológicos se encuentran tres patrones de respuesta: buena respuesta,
estabilidad y empeoramiento.
Los hallazgos más frecuentemente encontrados en los pacientes con buena respuesta consisten en la reducción (aunque raramente normalización) del grosor parietal,
disminución del edema submucoso y de la ingurgitación vascular mesentérica.
Sinembargo el patrón de realce tiene un comportamiento variable y permanece intenso y en "diana" en muchos de estos pacientes.
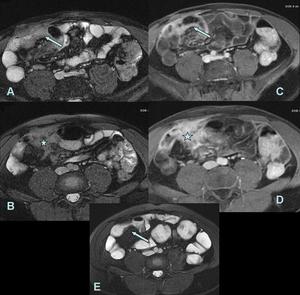
Fig. 20: A y B. Imágenes axiales FIESTA donde se identifica engrosamiento de las paredes del ileon terminal con edema submucoso y trayecto fistuloso hacia el mesenterio.
C y D. Imágenes axiales t1 con saturación grasa postcontraste del mismo paciente donde se identifica engrosamiento de las paredes del ileon terminal con realce del as paredes y de los trayecto fistuloso hacia el mesenterio.
E. Imagen axial FIESTA del mismo paciente un mes tras el inicio de terapia con anticuerpos monoclonales donde persiste aunque en menor medida engrosamiento de las paredes de un segmento corto del ileon terminal pero con resolución del edema y de las alteraciones mesentéricas, considerándolo una buena respuesta.
No es extraño en nuestro medio encontrar grupos de pacientes en los que pese a presentar una mejoría clínica tras el tratamiento no muestran cambios en los hallazgos de imagen.
Es posible encontrar pacientes con "curación mucosa" en endoscopia y con persistencia de actividad en los estudios de Entero RM,
algunos autores proponen la inclusión de "curación mural completa" como criterio de respuesta al tratamiento.
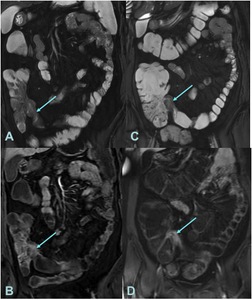
Fig. 21: A Imagen coronal FIESTA con engrosamiento del ileon terminal y leve hiperintensidad submucosa en T2 por edema. B Imagen coronal T1 con saturación grasa postcontraste del mismo estudio con realce mucoso.
C y D. Mismo paciente y mismas secuencias que en A y B dos años después de iniciar tratamiento con anticuerpos monoclonales donde persisten los mismos hallazgos. Sin respuesta en Rm, aunque el paciente presenta mejoría clínica.
Existe un conjunto de pacientes en los que a pesar de percibir una estabilidad clínica encontramos empeoramiento de los hallazgos en las imagenes de EnteroRM de control.
Mantener o incluso ampliar el tratamiento en estos pacientes es importante para conseguir el completo control de la enfermadad.
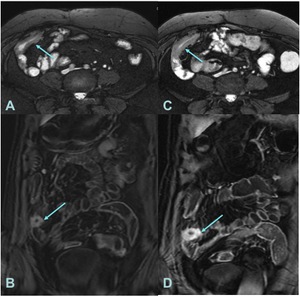
Fig. 22: A Imagen axial FIESTA con engrosamiento del ileon terminal e hiperintensidad submucosa en T2 por edema. B Imagen coronal T1 con saturación grasa postcontraste del mismo estudio con realce transmural.
C y D. Mismo paciente y mismas secuencias que en A y B un año después de iniciar tratamiento con anticuerpos monoclonales donde se identifica aumento del grosor y del edema parietal con un realce transmural más intenso. Empeoramiento.























