INTRODUCCIÓN
En la actualidad los equipos de tomografía computarizada multicorte (TCMC) permiten obtener imágenes de alta resolución espacial y temporal,
lo que sumado a las reconstrucciones multiplanares y tridimensionales han hecho que la Urografía por Tomografía Computarizada (UroTC) se convierta en la técnica de elección para la evaluación del tracto urinario,
reemplazando prácticamente a la urografía tradicional,
especialmente en pacientes con hematuria y factores de riesgo para desarrollar cáncer de urotelio.
La UroTC permite la evaluación completa del tracto urinario (riñones,
sistema colector,
uréteres y vejiga) en un único estudio,
visualiza no solo la luz sino también la pared del sistema colector lo que facilita la detección y la estatificación de los tumores.
Incrementa la sensibilidad en la detección de cálculos y masas renales.
También es útil en la valoración de lesiones traumáticas o infecciosas y malformaciones congénitas.
Y además en ocasiones,
permite diagnosticar patología extraurinaria relevante.
Pero también tiene inconvenientes como son el incremento del coste del estudio y el aumento en la dosis de radiación.
Se han desarrollado diferentes protocolos con el objetivo de optimizar esta técnica y disminuir la dosis de radiación efectiva que reciben los pacientes, sin que hasta la fecha exista un consenso sobre cuál es el mejor.
La estrategia a seguir debe estar adaptada al problema clínico.
El principal objetivo de este trabajo es describir en detalle el protocolo que se debe elegir en cada paciente en función de la edad y la sospecha clínica.
INDICACIONES
Las indicaciones para realizar una UroTC son múltiples.
Destacan entre las principales:
- Screening de hematuria
- Estudio de litiasis (cólico renal)
- Estudio de masa renal.
- Estudio de sospecha de tumor de vías
- Infecciones
- Traumatismos (iatrogénicos o no iatrogénicos)
- Estudios vasculares: HTA
- Estudio de donante de riñón
- Anomalías congénitas/variantes anatómicas
- Estudio del tracto urinario postquirúrgico.
PREPARACIÓN DEL PACIENTE
El paciente debe acudir siempre en ayunas (mínimo de 6 horas sin ingesta)
Es obligatorio que traiga cumplimentado el consentimiento informado,
donde debe quedar registro de si el paciente tiene diabetes,
asma,
problemas tiroideos… o alergias en especial alergia al iodo,
hecho que contraindica el empleo de contrastes IV
Se comprueba la analítica del paciente para verificar que la función renal es normal (creatinina < 1,20 mg/dL y filtrado glomerular > 60 mL/min)
Se pasa el paciente a la cabina,
y se le pide que se desnude y que se retire todo objeto metálico.
Nunca se administrará contraste positivo oral,
aunque en ocasiones (se revisa más adelante) es conveniente que el paciente ingiera 1,5 litro de agua (contraste oral neutro).
La utilización de contraste intravenoso depende del protocolo que se vaya a aplicar a cada paciente.,
por lo que en caso de que vaya a ser necesaria su administración,
en este momento se canaliza una vía periférica.
Se coloca al paciente en decúbito supino con los brazos hacia arriba,
se baja el pantalón y se centra en la línea intermamaria.
Se explica al paciente que la mesa se moverá sola y que se le va a pedir que coja aire y que lo aguante mientras se haga la adquisición de las imágenes evitando cualquier tipo de movimiento.
PROTOCOLO DE ADQUISICIÓN
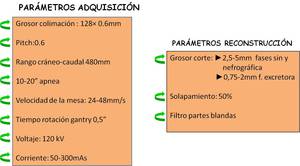
Fig. 1: Protocolos de adquisición y de reconstrucción
El grosor de corte es de 128X 0,6 mm.
Tiempo de rotación del tubo: 0,5
Kilovoltaje: 120.
Siempre se debe utilizar la modulación automática de la corriente del tubo,
por lo que el miliamperaje (mA) depende del grosor del paciente.
Se ajusta el FOV (field of view) desde cúpula diafragmática hasta sínfisis del pubis,
aunque éste puede variar en función del protocolo elegido.
Se realiza el estudio en apnea.
PROTOCOLO DE RECONSTRUCCIÓN

Fig. 1: Protocolos de adquisición y de reconstrucción
Una vez finalizada la adquisición se reconstruyen los datos brutos con grosor de corte entre 1-3mm y con intervalo de reconstrucción entre 0,5-1,5 (solapamiento del 50%)
Filtro de reconstrucción B20f homogéneo
ADMINISTRACIÓN DE CONTRASTE
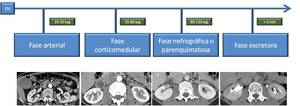
Fig. 2: Fases del contraste
Cuando el protocolo elegido implique el uso de contraste se emplearán contrastes yodados de baja osmolaridad,
con una concentración de iodo entre 300 -370 mgI/mL.
La cantidad administrada varía entre 120-150 ml y la velocidad de flujo entre 3-5ml/seg.
Una de las ventajas de los TCMD es la posibilidad de realizar estudios dinámicos o multifase y por ello es importante conocer que dependiendo del retraso entre la administración de contraste y la realización de la adquisición se van a visualizar mejor determinadas estructuras:
- Fase sin contraste o estudio basal: Permite detectar cálculos dentro del tracto urinario,
caracterizar ciertas lesiones (si tienen grasa,
calcio o sangre) y posibilita disponer de una medida de la densidad basal para poder cuantificar el realce de una lesión en el estudio con contraste.
- Fase arterial: 20-30 seg.
Permite valorar patología de la arteria renal (como en el estudio de la HTA) y detectar sangrado arterial agudo en caso de traumatismo de cara a un posible manejo quirúrgico o intervencionista.
- Fase cortico-medular: 35-80 seg.
Hay mucho contraste en el córtex renal mientras que la médula aparece hipodensa.
Se utiliza para valorar la anatomía vascular (aneurisma,
fístula,
malformación AV) y el mapa vascular de cara a una posible intervención quirúrgica,
permite diferenciar variantes normales de masas renales y también valora la vascularización del tumor.
Sin embargo no es una buena fase para detectar tumores ni procesos infecciosos del parénquima renal.
- Fase parenquimatosa o nefrográfica : 80-150 seg.
desde el inicio de la inyección.
El realce de la medular renal se iguala con la cortical del riñón y de esta forma se consigue que el parénquima renal se realce de forma homogénea.
Es la fase óptima para la detección y caracterización de tumores y también para valorar lesiones infecciosas tanto áreas de pielonefritis como abscesos renales.
Esta fase es obligatoria en la mayoría de los protocolos que empleen contraste.
- Fase excretora: ≥ 3 minutos.
Sirve para la valoración de la vía urinaria ya que muestra el tracto urinario excretando el contraste (cálices,
pelvis,
uréteres y vejiga).
Indicada en uropatía obstructiva,
en urinomas y en la valoración de tumores de la vía excretora entre otras.
En esta fase es muy importante el papel del técnico ya que de él va a depender en gran medida el obtener un buen teñido de todo el tracto urinario.
Tiene que saber valorar si hay o no uropatía obstructiva para realizar la fase excretora en el momento indicado y evitar tener que repetir otra fase excretora más tardía con la exposición a la radiación que ello conlleva.
En la literatura se han descrito múltiples maniobras adicionales para mejorar la distensión y opacificación del tracto urinario
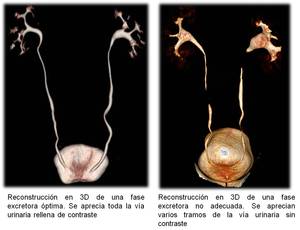
Fig. 3: Fase excretora: diferencias entre una correcta técnica y una técnica deficiente
con objeto de obtener una fase excretora adecuada,
como son:
- Obtener la fase excretora en posición prono
- Realizar compresión abdominal como en la urografía IV.
- Emplear hidratación oral o incluso IV (250cc de suero salino).
Nosotros en nuestro hospital en aquellos protocolos que requieren la realización de fase excretora administramos agua,
1 litro y medio,
a beber en media hora.
- Utilizar diuréticos IV a baja dosis: Fusosemida (0,1mL/kg ): 5-10min.
- Emplear una técnica híbrida: TC + UIV.
Inicialmente el estudio de TC combinada con imagen de urografía IV en la fase excretora.
- O realizar el estudio de TC y para la excretora emplear el topograma.
- Otros utilizan cortes secuenciales únicos a baja dosis en el tramo del uréter que no ha quedado bien teñido.
- Técnica excretora bifásica a baja dosis (30-50mAs)…
DOSIS DE RADIACIÓN
La UroTC implica una dosis de radiación que excede a la dosis de la UIV de forma significativa.
Mientras que la UIV tiene un rango de dosis efectiva entre 2-15mSv dependiendo de los parámetros de adquisición,
tamaño paciente,
sexo y nº de placas: si 6 placas = 2,5mSv y si 11 placas ≈ 9,7±3mSv.
La UroTC tiene una dosis de radiación entre 15± 9mSv (155-200 mAs,
120 kV).
Representa al menos 1,5 veces la dosis de la urografía intravenosa.
Por ello para tratar de disminuir la dosis de radiación se han desarrollado diferentes estrategias en las que el técnico tiene un papel clave:
1.- Activar la modulación automática de la corriente del tubo: su empleo disminuye un 30% la dosis de radiación.
2.- Disminuir la corriente del tubo mAs siempre que sea posible,
sobre todo en sujetos jóvenes y delgados.
3.-Disminuir la potencia del tubo: en niños,
en donantes de riñón y en sujetos jóvenes y delgados se puede emplear 100Kv.
4.- Disminuir el número de fases.
Para ello es vital el utilizar el protocolo adecuado en función de la sospecha clínica y en el caso de tener que realizar la fase excretora valorar bien el momento de adquirir el estudio,
para evitar el tener que repetir una fase.
5.- Ajustar la longitud del scan.
6.- Siempre que sea posible utilizar escudos protectores.
PROTOCOLOS A REALIZAR
El protocolo que se va a realizar depende del tipo de patología y de la edad del paciente.
- ESTUDIO DE HEMATURIA
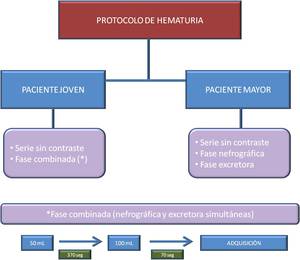
Fig. 4: Procotolo de hematuria
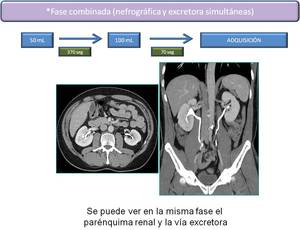
Fig. 5: Fase combinada
La TCMD tiene una sensibilidad de un 92,4% -100% y una especificidad 89- 97,4% para demostrar la causa de la hematuria.
La hematuria (sangre en la orina) puede provenir de diferentes sitios:
- de origen renal,
- origen ureteral,
- origen vesical,
- origen utetroprostático y
- en ocasiones origen extraurinario.
Por tanto el protocolo que se va a realizar debe permitir la correcta visualización de todas estas estructuras.
Como preparación inicial indicamos al paciente que debe vaciar la vejiga y después beber un litro y medio de agua en 30-40 minutos.
A partir de aquí el protocolo varía en función de la edad,
puesto que si no sería muy alta la dosis de radiación.
- en un paciente joven,
por debajo de 40 años,
primero se hace una serie sin contraste y luego un estudio con contraste con técnica combinada o técnica de doble inyección,
de forma que se obtiene información del parénquima y de la vía urinaria en una única adquisición.
Esta técnica combinada consiste en administrar inicialmente 50 ml de contraste a 3 ml/ segundo,
se esperan aproximadamente 370 segundos,
y después se administran 100 ml de contraste a 3 ml/segundo y tras 70 segundos se realiza la adquisición; de esta forma se obtiene una fase nefrográfica y una fase excretora en una única hélice.
Se elimina una fase lo que disminuye la radiación.
- en un paciente mayor,
≥ 40 años,
donde la sospecha de tumor es mayor,
se realizan las tres fases de forma independiente (sin contraste,
nefrográfica y excretora).
- LITIASIS RENAL
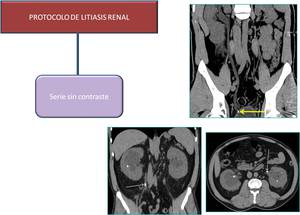
Fig. 6: Procotolo litiasis renal
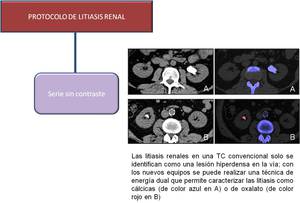
Fig. 7: Protocolo de litiasis renal con energía dual
Una piedra o cálculo renal está formado de un material duro y cristalino formado en el riñón o en el tracto urinario.
El tamaño de estas piedras puede variar de un milímetro a varios centímetros de diámetro.
En algunos casos,
aparece una sola piedra y,
en otros,
más de una.
Normalmente,
afecta a personas de más de treinta años y,
en general,
aparece con mayor frecuencia en los hombres que en las mujeres.
Las piedras de riñón normalmente provocan la aparición de sangre en la orina y dolor en el costado en el abdomen o en la región inguinal.
Una de cada veinte personas va a padecer un cólico nefrítico alguna vez durante su vida lo que nos indica que es una patología muy frecuente.
La radiografía simple aunque es barata y tiene una baja dosis de radiación la sensibilidad es solo del 60% para detectar cálculos.
La ecografía es una técnica de imagen que tiene gran disponibilidad,
bajo coste y ausencia de radiación,
sin embargo tiene baja sensibilidad para detectar cálculos (25%).
La UroTC es la técnica de imagen más sensible y específica para el diagnóstico de litiasis.
No solo detecta el cálculo causante del cólico renal sino que además valora el resto de posibles litiasis,
identifica el tamaño,
la localización y el grado de obstrucción.
Ayuda a predecir el paso espontáneo del cálculo,
que a su vez depende del tamaño,
forma,
localización de la piedra y anatomía del uréter.
Detecta cálculos en sitios inusuales (divertículo calicial,
vesical…) y valora potenciales complicaciones lo que permite decidir que pacientes se van a beneficiar de un tratamiento no conservador.
Con respecto a la urografía intravenosa convencional la uroTC simple tiene varias ventajas:
1.
Detecta un mayor número de cálculos.
2.
No usa yodo.
3.
Es muy rápido.
4.
No requiere preparación por lo que puede realizarse en un cuadro agudo.
5.
Por su alta sensibilidad y especificidad supera a la ecografía como primer método de screening para el cólico renal.
6.
Al realizar un barrido prácticamente de todo el abdomen,
se puede encontrar hallazgos adicionales o incluso,
otra causa de dolor,
diferente a litiasis renoureteral.
Para el estudio de litiasis se realiza una TC sin contraste oral ni intravenoso; si el equipo es de doble fuente,
se realizará con técnica de energía dual,
que por el postproceso permitirá saber la composición de la litiasis (oxalato cálcico o ácido úrico)(fig.
7).
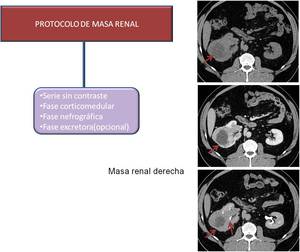
Fig. 8: Protocolo de masa renal
La UroTC constituye la técnica de imagen más sensible y específica para la detección y caracterización de masas renales y también para la estadificación de los tumores.
En la valoración de una masa renal el protocolo debe incluir tres fases de rutina (sin contraste,
corticomedular y nefrográfica).
Si se sospecha que la masa invade la vía urinaria se añade la fase excretora.
- SOSPECHA DE TUMOR DE VÍAS( cálices,
pelvis renal,
uréter y vejiga)
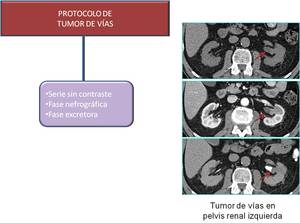
Fig. 9: Protocolo de tumor de vías
El protocolo es el mismo que para el estudio de la hematuria en pacientes mayores.
Y siempre se debe incluir la fase excretora.
- INFECCIONES RENALES
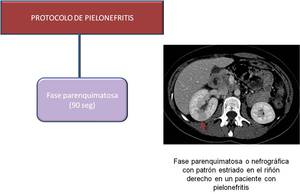
Fig. 10: Protocolo de pielonefritis
La TCMD suele ser la modalidad de imagen de elección en la evaluación de infecciones del tracto urinario complicadas: pacientes infectados por organismos poco habituales como en el caso de los diabéticos; ante la sospecha de uropatía obstructiva; si persiste la fiebre en un proceso de pielonefritis tras 72 horas de tratamiento antibiótico adecuado con objeto de descartar absceso renales que requieran drenaje percutáneo para su curación.
La TCMD además de diagnosticar las complicaciones también puede demostrar alguna causa que contribuya al mantenimiento de la infección como es una obstrucción o una anomalía congénita.
El protocolo a realizar consiste en la administración de contraste intravenoso con un retardo de 90 (fase parenquimatosa o nefrográfica).
En ocasiones hay que completar el estudio con una fase excretora,
sobre todo si hay uropatía obstructiva o anomalías congénitas del tracto urinario.
- TRAUMATISMO
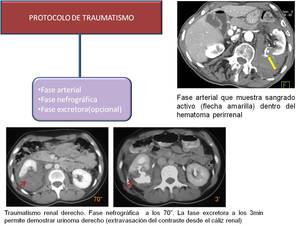
Fig. 11: Protocolo de traumatismo
Si hay sospecha de lesión ureteral o vesical es obligatoria la fase excretora que nos permitiría demostrar la existencia de urinoma (extravasación del contraste urinario).
- ESTUDIO VASCULAR(TCMD ANGIOGRAFÍA)
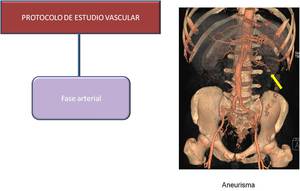
Fig. 12: Protocolo vascular
Entre las posibles indicaciones se encuentran:
ü planning quirúrgico: previo a la cirugía laparoscópica de donante de riñón o antes de una nefrectomía parcial.
ü previo al tratamiento vascular ( injerto o stent ) de la estenosis de la arteria renal
ü estudio de aneurisma,
pseudoaneurisma,
MAV,
disección…
ü infarto renal…
Cuando se elige este protocolo es imprescindible realizar una fase arterial empleando el test bolus o el bolus tracking seguida de una fase nefrográfica
- ESTUDIOS DE DONANTE DE RIÑÓN
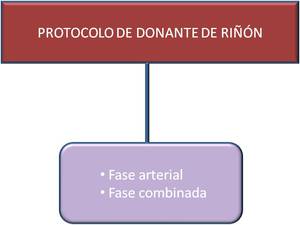
Fig. 13: Protocolo de donante de riñón
- ANOMALÍAS CONGÉNITAS/VARIANTES ANATÓMICAS
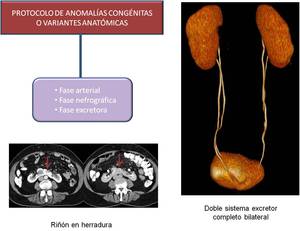
Fig. 14: Protocolo de malformaciones
- ESTUDIO DEL TRACTO URINACIO POSTQUIRÚRGICO
Se realiza una fase sin contraste,
otra parenquimatosa y la fase excretora es opcional en la cirugía renal y obligatoria en la cirugía de vía excretora.