Se cuenta con una base de datos inicial de 1590 tumores de partes blandas según la clasificación de la OMS,
incluyendo los tumores neurogénicos.
Del total de tumores de partes blandas,
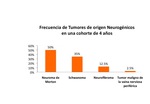
se encontraron 40 tumores de origen neurogénico que corresponden a un 2,5%,
con un discreto predominio en mujeres respecto a los hombres (22/18).
La edad promedio fue de 49 años.
Los tumores neurogénicos incluidos son:
Tumores benignos
- Neuroma de Morton y traumáticos
- Schwanoma
- Neurofibroma
Tumores malignos
- Tumor maligno de la vaina nerviosa periférica (TMNP)
De ellos el 97,5% son benignos,
siendo el Neuroma de Morton el más frecuente,
seguido del Schwanoma y el Neurofibroma.
Los tumores malignos son los menos frecuentes,
representando sólo un 2,5%.
(Figura 1)
Neuroma de Morton
Es una lesión tumoral no neoplásica caracterizada por fibrosis perineural,
debido a la compresión del nervio contra el ligamento intermetatarsiano o por isquemia del nervio.
Su localización típica es el segundo y tercer espacio intermetatarsal.
Es más frecuente en mujeres de mediana edad,
asociado al uso de zapatos de tacón alto.
La RM es altamente sensible y específica para el diagnóstico,
presentando señal isointensa respecto al músculo en secuencias potenciadas en T1 y baja señal respecto a la grasa en secuencias potenciadas en T2.
En nuestra serie,
es el tumor benigno más frecuente correspondiendo a un 50% del total de los tumores de estirpe neurogénica.
La edad promedio fue de 53 años,
en su mayoría mujeres con un total de 15 mujeres,
que representan el 75%.
(Tabla 1)
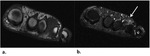
De los 20 pacientes con diagnóstico histológico de Neuroma de Morton,
9 tenían estudio por imagen de RM.
El protocolo de estudio incluye al menos imágenes potenciadas en T1,
T2 y T2 con supresión grasa.
Los hallazgos en nuestro estudio demuestran que todos los pacientes tenían lesiones con intensidad de señal isointensa en T1 e hipointensa en secuencias potenciadas en T2.
En secuencias con supresión grasa hubo gran variabilidad,
sin definir un patrón característico.
(Figuras 2 y 3)
Schwanoma
Afectan a pacientes entre la tercera y cuarta década de la vida,
no hay predilección por sexo,
aunque en algunos estudios describen mayor frecuencia en mujeres.
Se localizan más frecuentemente en las superficies flexoras de extremidades inferiores,
seguidas del torso,
extremidades superiores y el retroperitoneo.
Presentan típicamente morfología fusiforme y localización excéntrica respecto al nervio afectado,
al cual desplazan hacia la periferia.
La RM permite demostrar la relación de continuidad de un nervio con el tumor,
presentando señal isointensa respecto al músculo en secuencias potenciadas en T1 y alta señal heterogénea en T2.
Esta heterogeneidad da lugar al signo del “target” (hipointensidad central en T2) que junto con el signo del desplazamiento graso,
son característicos de los tumores de la vaina nerviosa.
Los schwanomas,
a menudo presentan necrosis y degeneración quística,
a diferencia de los neurofibromas en que este hallazgo es menos frecuente.
En nuestra cohorte,
los schwanomas son los segundos en frecuencia del total de tumores de origen neurogénico,
con un 35% (N=14).
La edad promedio fue de 43 años,
siendo más frecuente en hombres que en mujeres,
a diferencia de lo descrito en la literatura,
con un total de 10 hombres,
lo que corresponde al 71%.
El 64% (N=9) se localizó en el esqueleto apendicular.
(Tabla 2)
En la RM presentan señal isointensa en T1,
hiperintensidad heterogénea en secuencias potenciadas en T2 y realce heterogéneo tras la administración de gadolinio.
(Figuras 4 y 5)
Neurofibroma
Los neurofibromas habitualmente se manifiestan como un tumor solitario y en menor medida pueden aparecer asociados a neurofibromatosis.
Se presentan entre los 20-40 años y se ha descrito cierto predominio en hombres.
A diferencia de los schwanomas,
se originan en los fascículos nerviosos,
por lo que adoptan una localización central,
a través de los cuales pasan las fibras nerviosas sin poder separarlas de las cubiertas adyacentes.
Rara vez están encapsulados.
Hay 3 tipos,
el localizado,
difuso y plexiforme.
Esta última forma se considera patognomónica de neurofibromatosis tipo I.
Cuando se asocian a neurofibromatosis tienden a ser múltiples y aumenta la probabilidad de transformación maligna.
En la RM tienen características similares al schwanoma,
pueden presentar el signo “target”,
aunque muestran menor degeneración quística.
En nuestro estudio,
los neurofibromas corresponden al tercer tumor benigno en frecuencia,
con un 12,5% (N=5).
La edad promedio fue de 52 años.
La frecuencia en hombres y mujeres fue similar.
No hubo un patrón definido en la distribución del esqueleto.
(Tabla 3)
En la RM presentaron señal hipointensa en T1,
hiperintensa en T2 y heterogénea tras la administración de gadolinio intravenoso.
(Figuras 6 y 7)
Tumor Maligno de la vaina nerviosa periférica (TMNP)
Son tumores muy poco frecuentes.
Se presentan en pacientes entre la tercera y quinta década de la vida,
afectan por igual a hombres y mujeres.
Su localización más común son los tejidos blandos profundos,
cerca del tronco nervioso,
como el nervio ciático,
plexo braquial y plexo sacro.
Puede originarse de neurofibromas plexiformes,
ya sea de novo o post-radioterapia,
presentando hasta un 4% de transformación maligna.
Clínicamente sugieren malignización el dolor,
masas de bordes irregulares y crecimiento rápido.
Son tumores agresivos con frecuente recidiva y metástasis principalmente pulmonares,
así como hepáticas,
óseas y en el tejido celular subcutáneo.
Presentan sobrevida de un 50% a los 5 años.
En el estudio por imágenes de RM son indistinguibles de los tumores benignos,
aunque es más común que se presenten como grandes masas no encapsuladas,
de bordes irregulares e infiltrativos,
heterogéneos con áreas de necrosis y hemorragias.
En este estudio,
los tumores menos frecuentes son los TMNP,
correspondiendo sólo al 2,5% (N=1).
Se trata de una mujer de 62 años con un tumor localizado en la pared abdominal derecha.
No se encontraron imágenes de RM.
Sólo se cuenta con un estudio de ecografía abdominal realizada 4 años previo al diagnóstico,
en la cual se evidencia una masa en la pared abdominal derecha,
a la altura de la fosa ilíaca,
de morfología redondeada,
hipoecogénica y bordes bien definidos.
(Figura 8). Posteriormente la masa presentó crecimiento rápido en un par de meses y evolucionó con metástasis pulmonares,
óseas y de partes blandas.
(Figura 9)