La tuberculosis en Navarra muestra una tendencia al descenso en los últimos años,
con una tasa de incidencia de 6,83 por 100.000 habitantes frente a un 13,10 por 100.000 en España.
La mayoría de los nuevos casos fueron varones jóvenes,
con un predominio de afectación pulmonar-pleural (85%),
entre los cuales 35% resultaron bacilíferos.
A pesar de las medidas de prevención y de erradicación de la enfermedad,
se considera que más de 1/3 de la población mundial está infectada.
Hace unos años,
en nuestro país,
la tuberculosis había aumentado a expensas de pacientes inmunosuprimidos y especialmente en inmunocompetentes procedentes de países en desarrollo,
presentando en la actualidad una tendencia a la estabilización.
El principal germen responsable de la tuberculosis en el ser humano es el Mycobaterium Tuberculosis,
existiendo otras mycobacterias patógenas capaces de producirla.
Se trata de bacterias aeróbicas ácido alcohol resistentes,
que se transmiten por vía inhalatoria.
Clásicamente la enfermedad se ha dividido en :
- Primaria o primoinfección : asociada con más frecuencia a niños.
Suele ser asintomática y la mayoría de veces autolimitada.
- Postprimaria o reactivación: asociada con más frecuencia a adultos.
Es sintomática y tiende a la diseminación.
Sin embargo,
el avance de los tratamientos y las medidas de prevención han provocado que estemos menos en contacto con esta enfermedad y por lo tanto que muchos de los casos se diagnostiquen en pacientes adultos,
en los que el antecedente de contacto previo no está aclarado.
Además,
esta distinción es difícil de realizar,
ya que tanto clínica como radiológicamente sus manifestaciones se solapan.
Este concepto tradicional de tuberculosis primaria y reactivación,
se considera que está más en relación con la inmunidad del paciente que con el tiempo que transcurre entre el contacto con el germen y el desarrollo de la enfermedad.
Lo realmente importante es conocer sus manifestaciones para identificarla y tratarla lo antes posible.
El diagnóstico es a menudo complicado por la inespecificidad de los síntomas que presenta y por la dificultad en conseguir muestras válidas para el análisis microbiológico.
En algunos casos es incluso necesaria la biopsia y cultivo de la muestra para realizar un diagnóstico definitivo.
Manifestaciones torácicas :
1)Parénquima :
-Consolidación parenquimatosa :
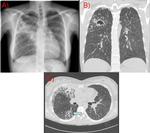
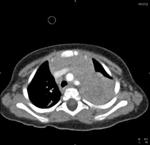
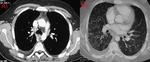
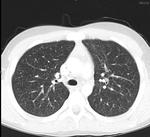
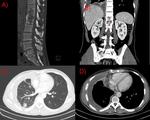
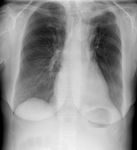
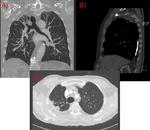
La tuberculosis puede presentarse como consolidación parenquimatosa de cualquier lóbulo,clásicamente localizada en segmentos apicales-posteriores de lóbulos superiores o segmentos superiores de lóbulos inferiores (Fig. 1)(Fig. 2),
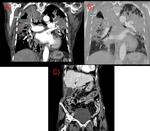
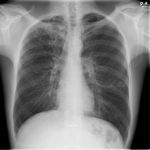
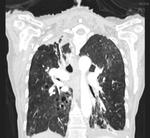
aunque se han descrito en las formas primarias consolidaciones similares a las neumónicas en otros lóbulos.(Fig. 3)
Aproximadamente 2/3 de los casos que presentan consolidación pulmonar se resuelve sin secuelas y los hallazgos radiológicos desaparecen en dos años.
En 1/3 de los pacientes queda una cicatriz residual que calcifica,
conocida como foco de Ghon.
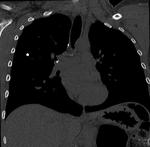
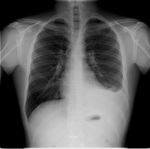
El conjunto de este foco y ganglios hiliares calcificados se denomina complejo de Ranke (Fig. 4),
que sugiere tuberculosis antigua,
aunque puede encontrarse también en otras infecciones.
-Tuberculosis miliar:
Se trata de una manifestación producida por la diseminación hematógena del bacilo.
Suele encontrarse en pacientes de edad avanzada,
niños o inmunosuprimidos,
aunque no es muy frecuente.
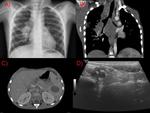
Se caracteriza por un patrón de micronódulos bien definidos de 2-3mm diseminados por los campos pulmonares,
algo más predominantes en lóbulos inferiores ( Fig. 5)( Fig. 6 ).
El número de estos nódulos no está claramente relacionado con la severidad de los síntomas.
Tras 2-6 meses de tratamiento,
las manifestaciones radiológicas se resuelven sin dejar lesiones residuales.
- Cavitaciones:
Es la lesión más característica de la tuberculosis,
aunque se presenta sólo en un 50% de los pacientes.
Suele situarse en segmentos apicales posteriores de lóbulos superiores,
entre las zonas de consolidación(Fig. 3)(Fig. 7).
Son cavitaciones de paredes gruesas e irregulares,
que se vuelven finas tras el tratamiento.
En una minoría de pacientes se observa nivel hidroaéreo,
hallazgo que sugiere sobreinfección.
Tras la curación de la enfermedad,
de forma residual quedan cambios enfisematosos y cicatriciales
Si un foco infectado se abre a la vía aérea,
puede diseminarse por vía endobronquial apreciándose imágenes en “árbol brotado” en TC ( Fig. 1 ),
que se corresponde con tejido inflamatorio en los acinos de los lobulillos secundarios.
Este hallazgo indica infección activa,
sin embargo no sólo se encuentra en la tuberculosis,
sino también en infecciones virales,
fúngicas,
parasitarias,
aspergilosis broncopulmonar alérgica,
fibrosis quística,
neumonitis aspirativa,
e incluso bronquiolitis.
-Vías aéreas:
La infección de vías aéreas puede darse por extensión directa desde ganglios linfáticos o por diseminación endobronquial.
Entre las manifestaciones radiológicas,
encontramos “opacidades en árbol brotado”(comentado anteriormente Fig. 1 ),
estenosis bronquial y broncolitiasis,
producida por adenopatías calcificadas que erosionan la vía aérea.
2)Afectación pleural:
La tuberculosis pleural es más frecuente en la infección primaria ,
sin embargo también la encontramos en las formas reactivadas (18%).
A veces,
esta afectación es la única manifestación de la enfermedad( Fig. 8 ).
Se presenta como colección pleural líquida loculada,
normalmente unilateral ( Fig. 9 ),
que suele asociarse a enfermedad parenquimatosa ,
y puede permanecer estable durante años.
Como secuelas puede dejar engrosamiento pleural y calcificación residual.
No es frecuente que se complique con empiema o fístula broncopleural,
aunque esto último hay que sospecharlo si aparece un nivel hidroaéreo en el espacio pleural.
3)Adenopatías
Las adenopatías suelen ser unilaterales,
hiliares o paratraqueales y se encuentran más frecuentemente en niños,
( Fig. 10) en los que pueden ser la única manifestación de enfermedad tuberculosa ,
aunque normalmente se asocian a alteraciones parenquimatosas.
Suelen presentarse como ganglios mayores de 2 cm con centro hipodenso y anillo hipercaptante.
(Fig. 11)
Estas adenopatías se van resolviendo con el tratamiento,
aunque más lentamente que las alteraciones parenquimatosas.
Manifestaciones abdominales :
1)Digestiva :
La tuberculosis del tracto digestivo suele ser secundaria a enfermedad pulmonar.
La región ileocecal es la más frecuentemente afectada (80%de las tuberculosis digestivas) debido al abundante tejido linfoide de la zona,
sin embargo puede afectar a otros tramos intestinales.( Fig. 3 )
La tuberculosis provoca úlceras digestivas,
normalmente mayores que las asociadas a la enfermedad de Crohn y de morfología lineal,
siguiendo la orientación de los folículos linfoides. Estas úlceras pueden complicarse con perforaciones o fístulas.
En TC observamos un engrosamiento concéntrico de las paredes intestinales,
que estenosa la luz pudiendo llegar a obstruirla.
Los principales diagnósticos diferenciales de la tuberculosis digestiva son la enfermedad inflamatoria intestinal y neoplasias.
2)Esplénica
La afectación esplénica tuberculosa se produce por diseminación hematógena,
y puede manifestarse como forma micronodular o macronodular.
En la micronodular se aprecian pequeños nódulos hipointensos en TC,
y suele asociarse a tuberculosis miliar pulmonar.
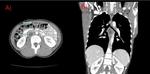
La afectación macronodular es más rara y se caracteriza por la presencia de lesiones macronodulares únicas o poco numerosas.( Fig. 10 )
Entre el diagnóstico diferencial debemos incluir principalmente sarcoidosis,
infecciones,
abscesos ,
linfoma y metástasis.
3)Adenopatías
Se trata de la manifestación abdominal más frecuente de la tuberculosis.
Los ganglios mesentéricos,
omentales y peripancreáticos suelen estar afectados,
mostrándose como adenopatias aumentadas de tamaño con frecuencia hipoecoicas en ecografía,(Fig. 10) y con centro hipodenso acompañado de relace anular periferico en TC ( Fig. 11)
Estas caracteristicas radiológicas de las adenopatias pueden observarse también en metástasis,
enfermedad de Whipple,
linfoma,
como en infecciones por Mycobacterium avium-intracellulare.
Manifestaciones óseas :
1)Espondilitis tuberculosa (Enfermedad de Pott )
La columna es la localización más frecuente de tuberculosis ósea,
sobretodo la región lumbar alta y torácica baja,
comprometiendo normalmente a más de una vértebra (Fig. 9).
La infección suele afectar a la parte anterior de los cuerpos vertebrales,
comenzando por la zona adyacente al disco intervertebral,
destruyéndolo y diseminándose por debajo del ligamento longitudinal o penetrando directamente en el hueso subcondral.
Con la progresión de la enfermedad se colapsan la parte anterior de los cuerpos vertebrales,
provocando el acuñamiento y giba característica.
Se pueden observar abscesos paravertebrales tanto torácicos como a nivel del psoas.
Estos últimos se identifican como una masa de partes blandas paraespinal lumbar que puede extenderse hasta la zona inguinal y del muslo (Fig. 9),
pudiendo calcificar una vez curados.
El diagnóstico diferencial más importante es osteomielitis piógena vertebral,
sin embargo no hay que olvidar otras entidades que pueden imitarla como metástasis,
sarcoidosis,
brucelosis,
equinococosis,
infecciones fúngicas y neoplasias primarias (linfoma,
mieloma múltiple,
cordoma).
2)Tuberculosis osteoarticular:
La afectación osteoarticular ocurre aproximadamente entre el 1-3% de los pacientes tuberculosos,
de los cuales sólo existe evidencia de enfermedad pulmonar activa en menos del 50%.
Esta afectación se produce por diseminación hematógena o por invasión directa de un foco adyacente de osteomielitis.
La artritis tuberculosa es típicamente monoarticular,
y afecta principalmente a las grandes articulaciones de carga como la cadera o la rodilla.
Se ha descrito una tríada de hallazgos radiológicos característicos (tríada de Phemister) que debe hacer sospechar el diagnóstico: osteoporosis periarticular,
erosión ósea periférica y disminución gradual del espacio articular.
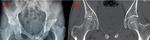
Ocasionalmente puede aparecer un característico secuestro óseo subcondral en forma de cuña,
que puede estar presente a ambos lados de la articulación afectada (kissing sequestra) ( Fig. 12 )
Si la artritis tuberculosa no se trata a tiempo,
puede producir una anquilosis fibrosa de la articulación afectada.
Los hallazgos radiológicos no son específicos de la tuberculosis,
por lo que el diagnóstico diferencial debe incluir otras artritis inflamatorias-infecciosas como las piógenas,
fúngicas y la artritis reumatoide.
Sin embargo,
algunos datos pueden apoyar el diagnóstico del origen tuberculoso,
como el comienzo insidioso del cuadro clínico y mínima esclerosis ósea con ausencia relativa de reacción perióstica en las pruebas de imagen.
Secuelas de la tuberculosis:
Son numerosas las secuelas tanto pulmonares como extrapulmonares que puede producir la tuberculosis,
incluso tras un correcto tratamiento.
Dentro de las lesiones residuales posttuberculosis más frecuentes encontramos tuberculomas,
lesiones cicatriciales con destrucción de parénquima (Fig. 13) y adenopatías o lesiones pleurales calcificadas(Fig. 14).
Además,
esta enfermedad puede producir sobre la vía aérea secuelas como estenosis traqueobronquiales así como deformidades,
bronquiectasias (Fig. 14)( Fig. 15 ) y broncolitiasis entre otras.