INTRODUCCIÓN
La trombosis venosa profunda tiene una incidencia anual en la población general de 1-2/1000 habitantes.
Aunque esta entidad sea bien tratada; 1-8% de los pacientes desarrollaran un tromboembolismo pulmonar,
un 40% de los pacientes desarrollarán un síndrome postflebítico o postrombótico,
y un 4% hipertensión pulmonar tromboembólica crónica.
Signos y síntomas clínicos de la TVP son poco fiables.
Si se utilizaran sólo signos clínicos para diagnosticar la TVP,
el 42% de los pacientes recibiría tratamiento anticoagulante innecesario.
Debido a su alta sensibilidad (95%) y especificidad (100%),
particularmente proximal a la rodilla,
la ecografía Doppler es la mejor prueba inicial para detectar la presencia de TVP.
La ultrasonografía con compresión venosa constituye en la actualidad la prueba de imagen de elección para el diagnóstico de TVP.
La falta de compresibilidad de un determinado segmento venoso es el criterio diagnóstico,
si bien la adición de doppler-color permite una identificación más precisa del segmento venoso trombosado.
La detección de trombosis en venas proximales (desde femoral común a vena poplítea) con ecografía muestra una sensibilidad del 97%,
mientras que para las venas de la pantorrilla se reduce al 73%.
Teniendo en cuenta que en pacientes sintomáticos sólo un 20-30% se extenderán al territorio proximal,
y que sólo 1-2% de los pacientes con ecografía negativa presentan trombosis tras un estudio seriado,
no se hace aconsejable ni es coste - efectiva la realización de ecografías seriadas.
Los estudios realizados durante los últimos 30 años han encontrado que siete de cada diez pacientes podrían tener una causa distinta de la TVP para el dolor,
el edema,
la masa,
o eritema en las piernas.
La clave para hacer un diagnóstico preciso es reconocer las características de diversas enfermedades en las imágenes de la ecografía.
Se ha descrito un enfoque anatómica como estrategia más útil para caracterizar el espectro de condiciones patológicas observadas en los pacientes con síntomas que simulan TVP.
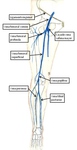
Este enfoque divide la extremidad inferior en cuatro regiones: inguinal,
muslo,
poplítea,
y la pierna.
La ingle es la región entre el ligamento inguinal y una línea horizontal imaginaria en el nivel de la intersección del sartorio y el aductor largo; la región inguinal se extiende alrededor de 10 cm por debajo del ligamento inguinal.
El muslo se extiende desde esta línea hasta el canal de Hunter,
que es el límite superior de la región poplítea.
El límite inferior de la región poplítea y el límite superior de la pierna es de aproximadamente 10 cm del pliegue poplíteo,
y la región de la pierna se extiende hasta el tobillo.
ANATOMÍA
Por cada vena profunda está acompañada por una arteria que viaja en intima proximidad con ella.
La vena iliaca externa se convierte en vena femoral común al nivel del ligamento inguinal.
La vena femoral común se sitúa medial y ligeramente más profunda que la arteria inmediatamente por debajo de la ingle.
La primera rama que nace de la vena femoral común es la vena safena mayor,
que cursa medial y superficial a la fascia del muslo y pierna haca el pie.
En una distancia de 1 a 2 cm,
existe una ramificación mayor de la vena femoral común que da lugar a las venas femorales superficial y femoral profunda.
La vena femoral profunda drena los músculos del muslos y se localiza más lateralmente y profunda que la vena femoral superficial.
Cuando la exploración se realiza desde arriba,
la vena femoral profunda se sitúa en la porción alta de la arteria femoral profunda.
La vena femoral superficial es la vena de drenaje profunda de la región más baja del muslo y de la pantorrilla; cursa medial a la femoral profunda y profunda respecto a su arteria acompañante.
La vena femoral superficial se coloca profunda y posterior a la arteria femoral cuando se explora desde la región anterior del muslo.
Tanto la arteria como la vena se introducen en el canal adductor al atravesar la fascia adductora en el tercio inferior del muslo.
Al abandonar el canal adductor,
la vena sigue en una localización posterior y profunda respecto a la arteria poplítea correspondiente.
Puesto que la vena poplítea normalmente se explora desde la región posterior de la pierna,
se verá más cerca del transductor que la arteria.
La vena safena menor nace normalmente de la vena poplítea,
en la mitad de la rodilla o algo más craneal a ella,
y transcurre posterior y después lateralmente a lo largo de la pierna; normalmente termina inmediatamente por delante del maléolo lateral.
La vena poplítea a menudo puede ser seguida hasta la pantorrilla proximal,
donde se divide en vena tibial anterior y tronco tibioperoneo.
Es a este nivel donde las venas están duplicadas.
Antes de esto,
la vena femoral superficial se duplica por encima de al menos una longitud corta en el 15 a 20 % de los pacientes,
mientras que la vena poplítea puede hacer lo mismo en hasta un 35% de los pacientes.
Cuando están duplicadas,
los segmentos de la vena femoral superficial se unen atrás en un canal,
después de discurrir por el muslo durante una distancia variable.
Las duplicaciones de la vena poplítea tienden a seguir como segmentos duplicados separados.
Pueden identificarse las venas tibiales anteriores según emergen y cruzan la membrana interósea en su parte más alta y en su curso hacia abajo por la pierna; entonces atraviesan el tobillo como venas dorsales del pie.
El tronco tibioperoneo es difícil de visualizar en el tercio superior de la pantorrilla.
Las venas tibiales posteriores son pares y pueden ser visualizadas cuando migran más superficialmente en el tercio medio de la pantorrilla se sitúan por detrás del maléolo medial.
Las venas pares peroneas se localizan cerca del peroné y posteriormente a él.
DIAGNÓSTICOS DIFERENCIALES SEGÚN REGIÓN ANATÓMICA
INGLE
Sistema linfático
- Adenopatías.
– Las adenopatías más comunes en la región inguinal son las inflamatorias,
y menos comunes las adenopatías neoplásicas.
Las adenopatías neoplásicas más comunes son los linfomas,
seguidos por los carcinomas de células escamosas genitales y los melanomas.
Si la relación de medidas longitud/transversal es menor de 2 y está ausente el hilio ecogénico,
el valor predictivo positivo para malignidad es 93 % con una especificidad del 97 %.
- Linfangitis.
– La inflamación de los vasos linfáticos es conocida como linfangitis,
esta puede ser primaria o secundaria.
Se presentan como adenopatías y dilataciones tubulares superficiales a las venas,
que no muestran flujo a la ecografía Doppler.
Condiciones Vasculares
Son los hematomas y pseudoaneurismas secundarios a la cateterización de la arteria femoral común y,
con menor frecuencia,
que resultan de un trauma quirúrgico,
las lesiones vasculares más comunes que simulan TVP.
Los pseudoaneurismas se observan normalmente en pacientes obesos,
que han requerido catéteres de calibre grueso,
antiagregación y anticoagulación tras el procedimiento.
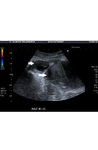
Si las imágenes en escala de grises no revelan una buena delimitación del pseudoaneurisma dentro de un hematoma,
se procederá a realizar ecografía Doppler color,
donde se puede mostrar claramente el flujo bidireccional,
que aparece como un signo de " yin- yang".
Se debe medir las dimensiones del cuello,
para determinar tratamiento con terapia de compresión o para administrar una inyección de trombina.
Condiciones relacionas con la grasa
Hernias femorales,
lipomas,
liposarcoma,
y la lipomatosis.
- Hernia Femoral. – Las hernias femorales,
especialmente las encarceradas,
producen una tumoración dolorosa,
azulada,
que simulan una TVP.
Las hernias femorales representan el 4,7% de todas las hernias de la ingle y son más comunes en mujeres de mayor edad.A la ecografía la hernia se verá distinta según el contenido que posea; Sin en el interior hay intestino,
la hernia normalmente aparece hipoecoico y puede exhibir el peristaltismo.
Si en su interior hay grasa mesentérica,
la hernia aparece ecogénica y tendrá una apariencia similar a la grasa subcutánea.
El uso de la maniobra de Valsalva y examinar al paciente en posición supina y de pie son esenciales para el diagnóstico de una hernia y para descartar la TVP.
La pérdida del peristaltismo y la falta de flujo sanguíneo de la mucosa pueden ayudar a determinar si la hernia es encarcerada.
- Lipomas. – Son las tumoraciones de contenido graso más comunes en el tejido celular subcutáneo.
Son generalmente asintomáticos,
pero cuando son grandes,
pueden comprimir la vena o nervio y presentar síntomas similares a los de la TVP.
A la ecografía se ve como una masa ecogénica,
por lo general con bordes bien definidos y una textura similar a la de la grasa subcutánea.
La maniobra de Valsalva y el Doppler color pueden ayudar a identificar la vena cuando se comprime.
MUSLO
Lesiones musculares traumáticas
El trauma es la causa más frecuente de lesiones musculares tanto en el muslo como en la pierna.
Lesiones musculares se subdividen en contusiones,
distensiones musculares,
desgarros y laceraciones.
Por lo general son relacionados con el deporte,
pero también pueden ser el resultado de las actividades diarias normales.
Lesiones musculares,
desgarros y laceraciones suelen imitar una TVP.
Los hallazgos de imagen ecográfica de las contusiones musculares varían en función de su tiempo y de la gravedad del trauma.
El edema muscular se puede ver en lesiones focales y en traumas menores,
pero los hematomas resultar de un trauma severo.
Los hematomas cambian con el tiempo,
van desde anecoicos a ecogénicos en las primeras 24 horas.
Luego en los siguientes 2-3 días,
se convierten de hipoecogénicos a anecoicos; partir de entonces,
un aumento de la ecogenicidad se puede ver.
Las lesiones traumáticas del muslo con mayor frecuencia ponen en peligro el grupo aductor.
El aductor largo es el músculo lesionado con más frecuencia,
sobre todo en la unión miotendinosa púbica.
TumoresTejido Blando
Estos tumores se originan a partir de células mesenquimales.
Representan el 1% de todos los tumores.
Casi el 50% de los tumores de los tejidos blandos se manifiesta en las extremidades.
La ecografía se utiliza para ayudar a confirmar la presencia de una lesión sospechosa,
para distinguir una masa local de un edema,
para diferenciar las masas quísticas de masas sólidas,
y para guiar biopsias percutánea.
La manifestación inicial de un sarcoma puede simular una TVP.
Fibromatosis profundo
También se le llama fibromatosis agresiva y tumor desmoide.
En el 70 % de los casos de fibromatosis profunda extraabdominal,
las extremidades están involucradas.
Los tumores desmoides son lesiones metastásicas agresivas con una alta tasa de recurrencia local.
Se infiltran en el tejido blando adyacente,
la invasión neurovascular es común,
y el compromiso óseo se observa ocasionalmente.
El pico de incidencia se produce entre 25 y 35 años de edad.
En los pacientes menores de 30 años,
los tumores desmoides pueden exhibir un comportamiento más agresivo y tienen una tasa de recurrencia de hasta el 87 %.
En las imágenes ecográficas,
los tumores desmoides aparecen como una lesión de tejidos blandos hipoecoica,
bien delimitada y no homogénea.
Síndrome compartimental crónico de esfuerzo
Se clasifica como aguda o crónica,
dependiendo de cómo se manifiesta.
La forma aguda del síndrome compartimental es siempre relacionada con el trauma y,
por tanto,
no es un diagnóstico diferencial de la TVP.
En el síndrome compartimental crónico,
el dolor recurrente,
y es debido al aumento de la masa muscular asociada al ejercicio.
En el síndrome compartimental,
el compartimento fascial no puede expandirse para alojar suficientemente bien,
el cambio en el volumen generado por un aumento en el flujo sanguíneo,
por lo que se produce una presión tisular elevada y dolor.
Miositis
Es una causa común de edema muscular y es secundaria a enfermedades autoinmunes,
infecciones,
vasculitis,
y traumas.
La miositis bacteriana,
a menudo se convierte en un absceso agudo,
subagudo o crónico.
En las primeras etapas de miositis se ve un aumento difuso de la ecogenicidad de las fibras musculares afectadas y se asocia con un aumento en el diámetro del grupo de músculos.
En la mayoría de los casos,
la evolución natural de la infección conduce a la formación de un absceso con la necrosis central.
HUECO POPLÍTEO
Quistes de Baker
Son las lesiones quísticas más comunes que se observan alrededor de la rodilla.
La bursa gastrocnemio – semimembranoso medial se comunica con la articulación de la rodilla en más del 50% de los pacientes mayores de 50 años.
Los quistes de Baker son generalmente secundaria a cambios degenerativos de la rodilla,
pero pueden resultar de la rotura meniscal; sinovitis villonodular pigmentada; procesos infecciosos crónicos,
y de la artritis inflamatoria,
especialmente artritis reumatoide.
Un hallazgo distintivo de la artritis reumatoide es la hipertrofia sinovial,
que puede afectar a la superficie articular y las paredes del quiste.
Los quistes poplíteos asintomáticos se consideran un hallazgo incidental.
Los síntomas por lo general se deben a crecimiento o ruptura del quiste.
La disección de la musculatura causa dolor y edema,
síntomas que pueden simular la TVP.
Aneurismas de la arteriapoplítea
Son el tipo más común de aneurismas de las arterias periféricas.
Son dilataciones de la arteria poplítea de 7 mm o más.
Pueden ser bilaterales en 50% - 70% de los pacientes y están asociados con los aneurismas en otras ubicaciones en 30% -50% de los pacientes.
Casi el 45% de los aneurismas de la arteria poplítea son asintomáticos al momento del diagnóstico,
pero pueden ser sintomáticos cuando se rompen,
se embolizan,
o pueden producir TVP secundaria a la compresión de la vena poplítea
PIERNA
Pierna de Tenista
Es una lesión común que se observa típicamente en pacientes de mediana edad.
Causada por la hiperextensión de la rodilla y dorsiflexión forzada del tobillo.
Clínicamente,
se caracteriza por un dolor súbito en la pantorrilla que los pacientes describen como un "piedrazo”.
Durante las 24 horas siguientes,
el edema y el dolor sobrevienen,
síntomas que simulan TVP.
Neoplasias de Tejido Blando
La prevalencia de los tumores de los tejidos blandos de la pierna es dependiente de la edad.
Los tumores benignos más comunes son los lipomas,
histiocitoma fibroso,
fascitis nodular y tumores neurogénicos como schwannomas y neurofibromas.
Los más importantes de las lesiones malignas son sarcomas,
la mayoría de los cuales se manifiestan como una masa indolora,
a menos que compriman las estructuras neurovasculares.
Algunos tumores neurogénicos también emulan TVP.
La ecografía se usa para determinar el tamaño y la naturaleza de una lesión de los tejidos blandos (sólido o quístico) y para ayudar a excluir la TVP como un diagnóstico.
Misceláneas
Las más comunes son la congestión venosa (por ejemplo,
insuficiencia cardíaca y renal y sobrecarga de líquidos) y la celulitis.
Los hallazgos ecográficos incluyen hinchazón del tejido subcutáneo,
que aparece como una zona de aumento de ecogenicidad con bandas hipoecoicas,
causada por una acumulación de líquido.
Menos comunes,
pero también pueden simular una TVP,
son los hematomas que resultan de anticoagulación,
paniculitis,
eritema nodoso,
picaduras de insectos,
linfangitis,
y cuerpos extraños.