La neuralgia del nervio pudendo es un dolor neuropático del dermatoma al que inerva,
con una incidencia en la población general del 1/100.000.
La compresión del nervio pudendo es una causa demostrada de dicha entidad,
aunque también puede estar causada por la elongación o lesión mecánica del mismo.
Los pacientes con neuralgia del nervio pudendo relatan un dolor pélvico crónico intenso (de tipo quemazón perineal),
con episodios de hiperalgesia cutánea,
parestesias y entumecimiento de las estructuras a las que inerva.
Los principales motivos de consulta son:
- Dolor pélvico crónico.
- Dolor perineal,
rectal o en el área del clítoris/pene (uni o bilateral).
- Disfunción sexual.
- Dificultad en la micción/defecación.
La característica típica de esta neuralgia es que se agrava en sedestación,
mientras que disminuye,
casi hasta desaparecer,
cuando el paciente deambula o está en bipedestación,
hecho que lo convierte en un diagnóstico clínico.
Existen otras patologías que pueden simular los mismos síntomas,
tales como la cistitis intersticial,
vulvodinia o la neuralgia de otros nervios pélvicos.
Por ello,
el manejo y tratamiento de los pacientes con dolor pélvico crónico por atrapamiento del nervio pudendo es complejo.
En la mayoría de ocasiones se convierte en un diagnóstico de exclusión tras haber pasado por varios especialistas y haber recibido distintos tratamientos orientados a tratar otras patologías que pueden simular la misma clínica.
El diagnóstico por imagen es esencial para excluir otras causas que puedan ocasionar dolor anoperineal.
Recientemente,
la radiofrecuencia de onda pulsada ha cobrado un papel importante en el manejo y tratamiento del dolor pélvico crónico que no responde al tratamiento convencional.
Es un método rápido,
seguro y accesible,
que puede ofrecer un alivio significativo de los síntomas.
En este trabajo se repasa la anatomía del nervio pudendo,
recordando las principales estructuras a las que inerva,
se detalla la técnica de acceso percutáneo guiada por TC y se describen los procedimientos del test diagnóstico y del tratamiento mediante radiofrecuencia.
ANATOMIA DEL NERVIO PUDENDO:
El nervio pudendo se origina de las ramas anteriores de los segmentos medulares sacros S2,
S3 y S4 y distribuye ramas motoras y sensitivas hacia la región perineal y a los órganos genitales externos.
Inerva a los músculos esfínter externo del ano y de la uretra,
bulboesponjoso e isquiocavernoso y parte del elevador del ano,
además de la piel de esta región,
tales como la del pene,
prepucio y escroto en el hombre y los labios mayores y clítoris en las mujeres.
Así,
este nervio tiene una gran importancia funcional en la micción,
defecación,
erección,
eyaculación y en el parto.
A lo largo de su trayecto,
el nervio pudendo pasa sucesivamente por la cavidad pélvica,
la región glútea y la región perineal,
donde se divide en dos ramas terminales: el nervio dorsal del pene (o clítoris) y el nervio perineal.
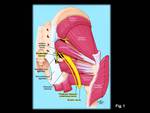
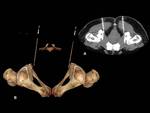
El nervio pudendo sale de la pelvis por la escotadura ciática mayor,
inferior al músculo piriforme,
para dirigirse a la región glútea (Fig.
1) donde rodea la espina ciática,
cubierto por el ligamento sacrotuberoso y,
a través de la escotadura ciática menor,
inicia su trayecto perineal,
situándose lateral a la fosa isquiorectal.
En este punto,
se coloca en la parte interna de la tuberosidad isquiática,
se envuelve con los vasos pudendos (arteria y vena) y forma el paquete neurovascular pudendo, hasta alcanzar un canal denominado conducto de Alcock.
Este canal está formado por el desdoblamiento de la aponeurosis del músculo obturador interno.
Su trayecto dentro de la fosa isquiorectal es corto y,
a su paso por el canal de Alcock,
da lugar al nervio rectal inferior o anal inferior,
que se dirige hacia el canal anal y el esfínter anal externo y finalmente se divide en sus dos ramas terminales: el nervio dorsal del pene (o clítoris) y el nervio perineal (Fig.
2).
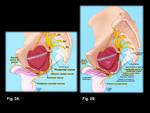
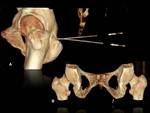
Existen dos zonas anatómicas donde la probabilidad de producirse una compresión del nervio es mayor:
- En la región glútea,
a su paso por la espina isquiática,
puede quedar atrapado entre la inserción del ligamento sacroespinoso y el ligamento sacrotuberoso (que es más grueso en esta localización) (Fig.
3).
- En el trayecto perineal del nervio,
a la altura del canal de Alcock (Fig.
4).
El engrosamiento de la fascia aponeurótica del músculo obturador interno puede contribuir a esta compresión.
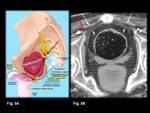
TÉCNICA DE ACCESO PERCUTÁNEO GUIADA POR TC:
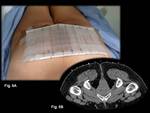
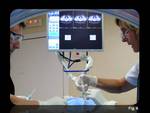
El paciente se sitúa en la mesa de la TC,
en posición decúbito prono,
con los pies hacia el gantry y se colocan unos marcadores metálicos en la superficie cutánea del área de interés para localizar el punto de entrada (Fig.
5).
Se obtiene una TC pélvica basal con los siguientes parámetros (120 kV,
350 mA,
FOV de 395 x 731 mm y un grosor de corte de 2 mm) en ventana de partes blandas.
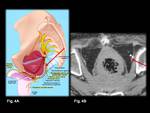
Una vez definido el punto de entrada,
se adquieren cortes desde el techo acetabular a la sínfisis púbica.
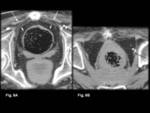
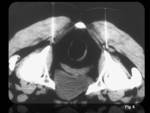
Las imágenes obtenidas sirven como base anatómica para poder identificar con claridad la localización de la espina isquiática,
de los ligamentos sacroespinoso y sacrotuberoso y del paquete vasculonervioso del nervio pudendo (Fig.
6).
Esta técnica permite una localización precisa de la aguja en los puntos anatómicos de interés,
que garantiza la validez del test diagnóstico y la efectividad del tratamiento.
TEST DIAGNÓSTICO MEDIANTE EL BLOQUEO DEL NERVIO PUDENDO:
Para seleccionar a aquellos pacientes que una vez remitidos desde la Clínica del Dolor puedan beneficiarse del tratamiento mediante radiofrecuencia de onda pulsada,
se realiza un test diagnóstico basado en el bloqueo del nervio pudendo mediante la instilación de anestésico local.
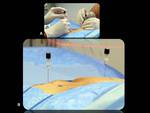
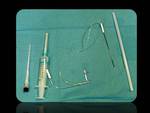
El bloqueo del nervio pudendo se realiza inyectando 2 cc de anestésico local (lidocaína al 2%) en el canal de Alcock o adyacente a la espina isquiática mediante una aguja de punción lumbar de 22 G guiado por TC que se introduce hasta el plano graso localizado a lo largo de la fascia del músculo obturador interno (Figs.
7 y 8).
La lidocaína produce una reacción cutánea anestésica del territorio del nervio pudendo y confirma así una correcta respuesta al bloqueo nervioso.
Este procedimiento diagnóstico se realiza en dos ocasiones,
repitiéndose a los 15 días con las mismas características.
Si se produce una reducción del dolor del 30%, el test se considera positivo y se practica el bloqueo del nervio mediante radiofrecuencia de onda pulsada guiado por TC.
No se han descrito complicaciones importantes secundarias a este procedimiento,
aunque sí complicaciones menores,
como el hematoma en el lugar de la inyección,
empeoramiento transitorio del dolor,
que dura unos pocos días,
y el bloqueo transitorio del nervio ciático,
que puede durar unas pocas horas.
RADIOFRECUENCIA DE ONDA PULSADA GUIADA POR TC:
El tratamiento mediante pulsos de radiofrecuencia guiado por TC consta de dos sesiones separadas por 15 días en las que se realiza el mismo procedimiento.
Por lo general la técnica es bilateral aunque en algunos pacientes con síntomas unilaterales,
sólo se realiza en el lado sintomático.
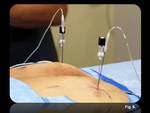
En caso de afectación bilateral,
el tiempo del procedimiento se puede acortar si se realiza de forma simultánea por dos radiólogos y se utiliza TC-fluoroscopia como técnica guía (Fig.
9).
Tras obtener las primeras imágenes anatómicas y haber precisado el punto de entrada y trayecto de la aguja,
se desinfecta el área de interés y se instilan de 1-3 cc.
de lidocaína hidroclohrídica al 2%.
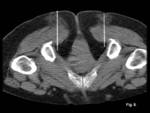
Utilizando la técnica de acceso percutáneo guiado por TC se introduce una aguja de punción lumbar de calibre 22 G dirigida hacia el paquete neurovascular del pudendo de cada lado (Fig.
10) y se comprueba su correcta situación con imagen de TC.
A continuación,
se coloca la aguja de radiofrecuencia de 10 cm de longitud,
con un calibre de 20 G y una punta activa de 5 mm (Fig.
11),
adyacente a la aguja de punción lumbar mediante la técnica de tándem (Fig.
12).
Mediante TC se verifica que la punta de la aguja se encuentra en el interior del canal de Alcock.
Se genera una estimulación sensorial a 50 Hz con una tensión de 0.1 a 0.5 V,
produciendo parestesias en el área sensitiva del nervio pudendo para confirmar que la aguja está correctamente posicionada.
Una vez comprobada la correcta ubicación de la punta de la aguja,
se realizan los pulsos de RF utilizando 1200 pulsos a un voltaje de 45 V durante 8 minutos en cada lado (Fig.
13) (alcanzando una temperatura que no exceda los 40º C),
para no producir daños irreversibles (Figs.
14 y 15).
Al final del procedimiento,
se realiza otro escáner con los mismos parámetros que el inicial para descartar posibles complicaciones.
Los pacientes pasan unas horas en observación y son dados de alta si no surgen complicaciones.