INTRODUCCIÓN:
Para conocer las alteraciones de los tendones peroneos que son frecuentes en pacientes con dolor de tobillo lateral,
es necesario conocer bien la anatomía,
la patología y las variaciones anatómicas así como las herramientas diagnósticas más útiles.
La ecografía y la resonancia magnética (RM) son herramientas diagnósticas muy útiles tanto para el diagnóstico como para el estudio preoperatorio.
La ecografía es más rentable economicamente,
tiene una gran resolución espacial con la posibilidad de realizar un examen dinámico en tiempo real y no requiere la administración de contraste.
Además permite dirigir y ver la aguja para los procedimientos intervencionistas con mayor rentabilidad que la punción guiada por palpación.
La RM es sin embargo la mejor herramienta para caracterizar el daño articular y el edema óseo.
La Radiología simple y la tomografía computarizada (TC) sirven para valorar osículos accesorios y patología ósea que pueda comprometer el trayecto de los tendones.

Fig. 1: Herramientas diagnósticas más útiles para el diagnóstico de la patología de los tendones peroneos.
ANATOMÍA:
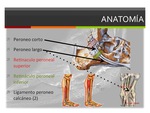
Los músculos peroneos forman el compartimento lateral de la pierna.
El tendón peroneo corto se origina de los dos tercios distales del eje lateral del peroné y los septos musculares adyacentes y se inserta en el aspecto lateral de la base del quinto metatarsiano.
El tendón peroneo largo se origina del condilo lateral de la tibia,
peroneo proximal y de los septos musculares adyacentes y se inserta en la superficie plantar de la cuña medial y en la porción proximal del primer metatarsiano.
Los tendones peroneo corto y largo,
los abductores y los pronadores son los establlizadores dinámicos del margen lateral del tobillo.
La unión miotendinosa de ambos músculos está localizada a distintos niveles; la del peroneo corto es más inferior que la del largo.
Fig. 2
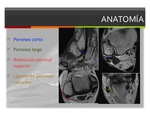
Los tendones tienen una vaina sinovial conjunta que contiene pequeña cantidad de líquido sinovial ,
pasa a través del surco retromaleolar,
un túnel fibroóseo posterior al maleolo lateral.
En esta parte distal a la altura del tubérculo peroneo la vaina se divide en dos partes.
El peroneo corto discurre anteromedial al peroneo largo a través de un surco del hueso peroneo distal.
El Retináculo Peroneal Superior y el Ligamento peroneocalcáneo son los principales estabilizadores de los tendones a nivel del surco retromaleolar.
A nivel más distal este papel lo desempeña el Retináculo Peroneal Inferior.
Fig. 3
VARIANTES ANATÓMICAS:
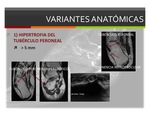
1) Hipertrofia del tubérculo peroneal:
Normalmente se visualizan dos protuberancias en la cara lateral del calcáneo: el tubérculo peroneal y la eminencia retrotroclear.
El tubérculo peroneal es una protuberancia ósea localizada en el aspecto lateral del calcáneo visible en el 40% de los individuos y separa el tendón peroneo largo del corto.
Un tubérculo peroneal hipertrofiado más de 5 mm en altura puede irritar la vaina del tendón peroneo largo que lo predispone a la tenosinovitis y a la rotura tendinosa.
También se puede llegar a formar una bursa adventicial debido a la fricción local persistente.
La eminecia retrotroclear es visible en el 98% de los individuos y se localiza posterior al tubérculo peroneal y a los tendones peroneos.
La hipertrofia de la eminencia retrotroclear se asocia muchas veces a la presencia del músculo peroneus quartus accesorio.
Fig. 4
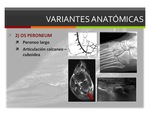
2) Os peroneum-Os peroneo:
Es un hueso accesorio sesamoideo en la porción distal del tendón peroneo largo normalmente en o justo por encima de la articulación calcáneo-cuboidea.
La osificación del os peroneo es visible en un 20% de las radiografías de pie.
Fig. 5
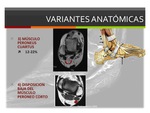
3) Peroneus Quartus accesorio:
Los músculos peroneos accesorios son un grupo de músculos localizados en la cara lateral y anterior de la pierna con origen e inserciones variables.
El peroneus quartus es el músculo accesorio más frecuente del tobillo con una prevalencia entre el 12 y el 22%.
Normalmente se origina de la porción muscular del tendón peroneo corto del tercio distal de la pierna y desciende en una localización posteromedial con respecto a los peroneos,
aunque su inserción distal es variable e incluye la eminencia retrotroclear del calcáneo,
la base del quinto metatarsiano,
el tendón peroneo largo o corto,
el retináculo lateral y el cuboides.
La apariencia de la unión miotendiosa es también muy variable.
Muchas veces es asintomático pero a veces puede originar tenosinovitis,
dislocación y desgarro del peroneo corto debido al roce en el surco retromaleolar.
Normalmente se representa como una estructura miotendinosa separada de los tendones peroneos adyacentes por un plano graso y una inserción distal en la eminencia retrotroclear.
4) Localización baja del vientre muscular del tendón peroneo corto:
Es una variante anatómica común.
Es una extensión anómala del músculo del tendón peroneo corto distal al surco del hueso peroneo que puede ser responsable de ocupación anormal del surco retromaleolar con distensión del retináculo peroneal superior y condicionando roturas longitudinales del peroneo corto,
tenosinovitis y dislocación peroneal.
Sin embargo,
el nivel de la unión miotendinosa se puede ver afectada por la posición del pie,
por lo que es importante asegurarse de que es realmente una variante anatómica y no es secundario a una dorsiflexión forzada del tobillo.
Fig. 6
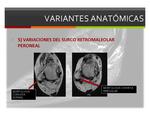
5) Variaciones morfológicas del surco retromaleolar peroneal:
En el 82% de los individuos podemos encontrar un surco retromaleolar concavo y de contornos lisos.
Sin embargo puede ser plano (11%) o incluso cónvexo (7%),
lo que predispone a mayor riesgo de dislocaciones y roturas longitudinales,
sobre todo si se ascocia a un contorno irregular.
Fig. 7
PATOLOGÍA:
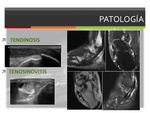
-Tendinosis:
Representa un proceso degenerativo no inflamatorio muy frecuente en atletas con actividades deportivas como correr,
bailarinas de ballet,
… que suponen un estrés repetitivo sobre los tendones laterales.
Sin embargo,
también se ha descrito en pacientes de edad avanzada,
diabéticos,
pacientes con artritis inflamatoria,
y en pacientes con fracturas desplazadas del maléolo lateral y el calcáneo.
En la RM se ve un engrosamiento y aumento de la señal intrasustancia en los tendones peroneos sin clara imagen de rotura tendinosa aunque muchas veces coexisten.
En la ecografía aparece como un engrosamiento difuso tendinoso con alteración de la ecoestructura y edema hipoecogénico sin claros defectos fibrilares.
-Tenosinovitis:
La tenosinovitis se describe como la inflamación que rodea al tendón o la vaina sinovial,
y es una patología frecuente del tobillo lateral.
Normalmente es secundario a traumatimos,
estrés local repetitivo en el surco retromaleolar,
en el tubérculo peroneal o en el túnel cuboideo,
por afectación articular sistémica (AR,
EA…) o infección.
Una pequeña cantidad de líquido en la vaina de los tendones peroneos es normal en individuos asintomáticos.
Sin embargo,
una importante cantidad de líquido es diagnóstica de tenosinovitis.
Es importate valorar la integridad del ligamento peroneocalcáneo,
ya que roturas de este ligamento pueden condicionar la presencia de líquido en la vaina tendinosa debido a su íntima relación anatómica.
Recordad que los tendones peroneos inicialmente tienen una vaina tendinosa conjunta que se separa a la altura del tubérculo peroneal.
En la RM se ve el líquido y engrosamiento de la vaina,
el engrosamiento tendinoso con alteracion de la señal y en ocasiones edema óseo en la cara lateral del calcáneo o en las protuberancias óseas como en el caso del la hipertrofia del tubérculo peroneal.
En ecografía se puede ver el engrosamiento irregular e hipoecogenicidad de la vaina tendinosa y del tendón así como el líquido sinovial que se define como un área hipoecogénica rodeando al tendón.
El doppler color ayuda a determinar el grado de actividad o inflamación de la vaina y puede detectar cambios hipervasculares en la vaina sinovial tendinosa.
La tenosinovitis estenosante ocurre cuando hay mucha proliferación sinovial y fibrosis alrededor de los tendones que impide el libre movimiento.
En la RM se ve como un engrosamiento sinovial con áreas lineales de señal intermedia o baja en el líquido sinovial en todas las secuencias de pulso.
También se puede ver la captación de gadolinio y ausencia de líquido.
Fig. 8
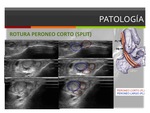
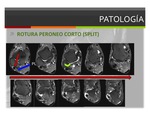
- Rotura del tendón peroneo corto:
El tendón peroneo corto se localiza entre el surco retromaleolar y el tendón peroneo largo,
debido a esta localización es más susceptible a los cambios degenerativos y a las roturas tendinosas.
Las roturas longitudinales del tendón peroneo corto (split) son frecuentes tanto en atletas como en pacientes de edad avanzada.
Muchas veces se asocian a lesiones ligamentarias,
insuficiencia del retináculo peroneal superior,
engrosamiento del ligamento peroneocalcáneo,
ocupación del surco retromaleolar por un peroneus quartus o por una disposición baja del vientre muscular del peroneo corto,
convexidad del surco retromaleolar peroneal y dislocaciones peroneales.
Cuando se inicia el desgarro el tendón peroneo largo puede migrar y situarse en la hendidura del peroneo corto.
En la ecografía el dato clave incluye la visualización de una hendidura completa con la formación de dos hemitendones,
irregularidad del tendón y signos de tenosinovitis asociada.
Fig. 9
En la RM la rotura longitudinal del tendón peroneo corto se define como un desgarro en forma de "V",
que envuelve parcialmente al tendón peroneo largo uniéndolos en una disposición distal. Una forma de boomerang del tendón peroneo corto indica una fase inicial de rotura y representa el adelgazamiento y debilidad de la porción central del tendón.
Otros hallazgos secundarios que se pueden ver son hendiduras,
fragmentaciones,
irregularidades del contorno tendinoso y aumento de la señal en secuencias T1 y T2.
También se pueden ver desgarros concomitantes del tendón peroneo largo.
Si se visualiza un desgarro longitudinal las imágenes sagitales nos ayudan a determinar su extensión.
Hay que tener en cuenta el artefacto de ángulo mágico antes de definir cualquier rotura tendinosa.
Debido a que los peroneos tienen un trayecto curvo alrededor del maléolo lateral las imágenes T2 con una flexión plantar de 20º son útiles para reducir este artefacto.
Fig. 10
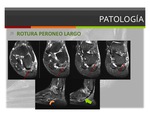
- Rotura del tendón peroneo largo:
Las roturas aisladas del tendón peroneo largo son raras y ocurren normalmente a la altura del túnel cuboideo.
Sin embargo,
las roturas del tendón peroneo largo asociadas a roturas del tendón peroneo corto ocurren a nivel del surco retromaleolar.
La causa más frecuente de una rotura aguda del peroneo largo es el trauma directo o lesión relacionada con la actividad deportiva.
La fractura del os peroneo también se puede asociar con una rotura aguda del peroneo largo.
El síndrome del Os Peroneo Doloroso representa un espectro de condiciones que incluyen la fractura,
diástasis o cambios de estrés en os peroneos de morfología multipartita,
bipartita o patología tendinosa desde una tenosinovitis a un desgarro.
En las roturas distales del tendón peroneo largo se pueden ver desplazamientos y migraciones del os peroneo.
En el caso del os multipartito la distancia entre los fragmentos óseos es de 2 mm,
una distancia superior a 6 mm indica fractura o diástasis de un os peroneo multipartito en el contexto de una rotura tendinosa de espesor completo del tendón peroneo largo.
Fig. 11
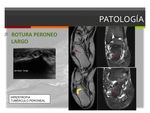
Los desgarros crónicos degenerativos del tendón peroneo largo se asocian a una fricción mecánica que normalmente ocurre a nivel del túnel cuboideo o por hipertrofia del tubérculo peroneal.
En la RM los hallazgos clave son las anomalias morfológicas y de la intensidad de señal,
roturas longitudinales o disrupciones tendinosas.
Los hallazgos secundarios incluyen un tuberculo peroneal hipertrófico,
edema del tubérculo,
de la pared lateral del calcaneo o del cuboides.
Fig. 12
En ecografía las roturas parciales pueden aparecer como adelgazamiento o engrosamiento tendinoso con un patrón interno irregular e hipoecogénico y pérdida del patron fibrilar normal.
Una rotura de espesor completo se ve como una rotura longitudinal extensa o discontinuidad tendinosa completa con retracción y muchas veces asociada a tenosinovitis.
| |
LOCALIZACIÓN |
CAUSA |
DIRECCIÓN |
| PERONEO LARGO |
Inframaleolar |
Traumático |
Trasnversal |
| PERONEO CORTO |
Maleolar |
Por Inestabilidad |
Longitudinal |
CLASIFICACIÓN ROTURAS PERONEOS
- Dislocación peroneal y rotura del retináculo peroneal superior:
La subluxación-dislocación peroneal es una patología infrecuente pero no rara que ocurre en un 0.3-0.5% de los eventos traumáticos del tobillo.
Ocurre cuando uno o dos de los tendones se desplazan del surco retromaleolar a veces de forma transitoria durante los movimientos del tobillo o contracciones tendinosas.
Comunmente se asocian a lesión del retináculo superior.
El retináculo peroneal superior es una banda de la fascia profunda con un componente fibrocartilaginoso que se extiende desde el aspecto posterior del maléolo lateral a la superficie lateral del calcáneo,
con grosor variable y patrones insercionales diferentes incluyendo una inserción conjunta en la aponeurosis del Aquiles y el margen lateral del calcáneo y una inserción aislada en el Aquiles.
En los cortes axiales adquiere una morfología triangular en la zona de inserción anterior que sigue la intensidad de señal de estructuras fibrocartilaginosas.
El mecanismo más frecuente de lesión del retináculo incluye una contracción brusca de los músculos peroneos durante una inversión aguda sobre un tobillo en dorsiflexión o durante una dorsiflexión forzada de un pie en eversión en deportes como el esquí,
fútbol ...
otras causas incluyen deformidades congénitas como un surco peroneal plano o convexo,
sobreocupación del surco por variantes anatómicas y fracturas del peroné y calcáneo.
Las lesiones del retinánculo se clasifican en 4 tipos (Clasificación de Eckert/Davis modificada por Oden):
TIPO I:
Despegamiento del retináculo a nivel perióstico sin lesión de la porción cartilaginosa en el surco peroneal con la formación de una "bolsa" donde se pueden subluxar los tendones (normalmente el tendón peroneo largo).
Es el patrón de lesión más frecuente.
TIPO II:
Despegamiento del retináculo y lesión de la porción fibrocartilaginosa.
TIPO III:
Despegamiento del retináculo,
lesión de la porción cartilaginosa y avulsión ósea.
TIPO IV:
Rotura completa del retináculo con desplazamiento superficial y lateral de los tendones peroneos con respecto al retináculo.
Es el tipo de lesión más infrecuente.
La tipo I es la mas frecuente seguida de la tipo III.
En las tipo II,III y IV se puede producir una luxación completa de los tendones.
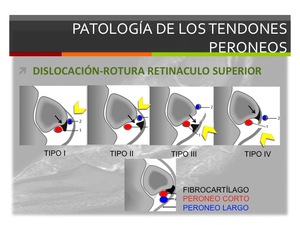
Fig. 13: Esquema que muestra la clasificación de Eckler/Davis modificada por Oden para la dislocación tendinosa. La punta de flecha amarilla señala el Retináculo Peroneal Superior.
References: Referencia bibliográfica 3
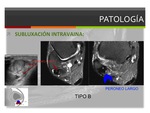
-Subluxación intravaina (I*): ocurre cuando los tendones invierten su localización anatómica normal en el surco peroneal con un retináculo intacto.
Se divide en dos subtipos (Raikin):
Tipo A: cambio de la posición anatómica normal sin roturas tendinosas ni del retináculo (el tendón largo se dispone a nivel profundo y medial con respecto al tendón corto).
Tipo B: subluxación a través de una rotura longitudinal en el peroneo corto que tiene como consecuencia que una porción del tendón largo se sitúe en una posición profunda con respecto al tendón peroneo corto a ese nivel.
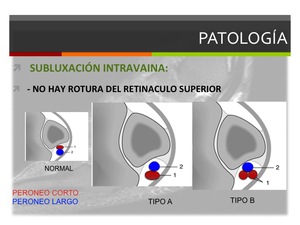
Fig. 14: Esquema de la clasificación de la subluxación intravaina.
References: Referencia bibliográfica 3
En la RM y ecografía se pueden ver las dislocaciones tendinosas y las roturas del retináculo.
La ecografía dinámica releva la subluxación y dislocación intermitente de estos tendones en el surco retromaleolar durante las maniobras de dorsiflexión y eversión.
Fig. 15
- Ganglión:
Es la masa de partes blandas más frecuente en el pie y tobillo.
Aparece con una pared fibrosa sin revestimiento sinovial y que contiene un líquido viscoso que posiblemente sea secundario a la degeneración mucoide del tejido conectivo peritendinoso.
Aunque frecuentemente tengan como origen la vaina tendinosa hay casos raros en los que tienen un origen tendinoso.
Ademas el ganglión intratendinoso del peroneo corto es mucho menos frecuente.
La etiología de los gangliones intratendinosos es confusa pudiendo tener un origen en la degeneración intratendinosa.
En la RM el ganglión se demuestra como una lesion lobulada bien definida que contiene una señal líquido simple o compleja.
A veces se puede ver un realce periférico después de la administración de gadolinio.
Una estrecha comunicación en forma de cuello con la vaina tendinosa o la articulación adyacente es diagnóstica de ganglión.
En ecografía se ven masas lobuladas bien definidas hipo o anecogenicas que a veces contienen septos hiperecogénicos y posible refuerzo posterior.