Sinónimos: Osteocondromatosis múltiple Hereditaria,
Exostosis múltiple hereditaria,
Enfermedad exostosante múltiple,
Exostosis cartilaginosa múltiple,
Aclasia diafisaria.
Descrita por Bessel - Hagen en 1891.
Definición: Se caracteriza por el desarrollo de 2 o más osteocondromas,
que son tumores cartilaginosos benignos,
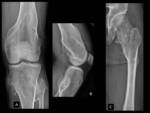
que se localizan principalmente cerca de las metáfisis de los huesos largos (Ver Figura 1),
y están formados por hueso medular y cortical recubierto de una capa de cartílago hialino.
Crecen exterior a la metáfisis,
actuando como un platillo de crecimiento ectópico,
que cesa su crecimiento a la maduración del esqueleto.
Epidemiología: Es una enfermedad poco frecuente.
La prevalencia se estima en 1: 50.000,
afectando a los hombres 1,5 veces más que a las mujeres,
y parece haber manifestaciones clínicas más graves en ellos.
Herencia: Autosómica Dominante,
con penetrancia variable,
aunque se han descrito casos esporádicos.
En 90% de los pacientes afectados se han encontrado mutaciones de la línea germinal de los genes supresores de tumores (exostatinas).
Estos genes codifican para las glicosiltransferasas,
que catalizan la polimerización del heparán sulfato.
Se han identificado 3 loci en relación con la enfermedad: EXT 1 en Brazo Largo del Cromosoma 8q23-8q24.1 (60-70 % de los afectados),
EXT 2 en Brazo Corto del Cromosoma 11p11-p12 (20-30 %) y EXT 3 Brazo Corto del Cromosoma 19.
Clínicamente los pacientes con EXT 1 tienen mayor afectación que con otros tipos.
El número de osteocondromas puede variar mucho entre diferentes familias o incluso dentro de una misma familia; el número medio es de 15 a 18.
Edad del diagnóstico: En la infancia,
alrededor de los 5 años,
la mayoría antes de los 12 años,
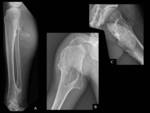
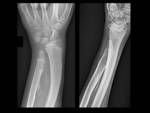
generalmente por masa palpable o deformidad con angulación de un hueso (Ver Figuras 2 y 3)
Importante: Los osteocondromas se desarrollan y aumentan de tamaño durante la primera década de la vida y dejan de crecer cuando las placas de crecimiento se cierran durante la pubertad.
Tipos de Osteocondromas (OC): Pueden ser pediculados o sésiles (base ancha) aunque predominan éstos últimos,
y su tamaño puede variar mucho (Ver Figuras 4 y 5).
Localización: En los huesos que se desarrollan a partir de cartílago,
especialmente en los huesos largos de las extremidades.
Las más comunes son el fémur proximal o distal,
húmero proximal,
tibia proximal,
radio distal,
pelvis, y escápula.
Son particularmente frecuentes alrededor de la rodilla (Ver Figuras 6 a 12),
donde tiene más probabilidades de sufrir una degeneración maligna.
Los huesos faciales no están afectados; las manos,
en cambio,
sí suelen afectarse (Ver figura 13).
La distribución suele ser simétrica y bilateral,
aunque se han descrito casos con compromiso unilateral.
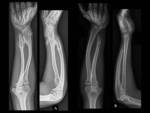
Importante: Se ha visto que el grado de afectación y deformidad de antebrazos y tobillos es una medida de la extensión global de la enfermedad.
Un mayor número de exostosis,
deformidades angulares prominentes,
y acortamiento en estas áreas,
indica afectación esquelética más severa y generalizada (Ver Figura 14).
El porcentaje de osteocondromas sésiles se correlaciona con la extensión de las deformidades,
con deformidades angulares más graves cuando más del 90% de los osteocondromas son sésiles.
Clínica: La mayoría son asintomáticos y son lesiones benignas que no afectan a la esperanza de vida,
aunque los osteocondromas tienen posibilidad de malignización (condrosarcomas) en un 3-7%.
Las manifestaciones clínicas son muy variadas,
desde casos asintomáticos hasta los que presentan un alto grado de discapacidad.
La talla baja ocurre en el 40% de los casos,
probablemente,
debido al desarrollo de las exostosis a expensas del crecimiento longitudinal del hueso donde se localizan.
Manifestaciones:
- Masas palpables,
es lo más frecuente.
- Deformidades,
sobre todo arqueamiento de los huesos por alteración del crecimiento (crecimiento desigual de huesos largos adyacentes)
- Miembros Superiores:
- Acortamiento cubital
- Incurvación del radio
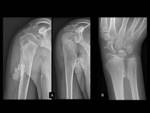
- Deformidad de Madelung (Ver Figura 4).
- Desviación cubital de la mano
- Traslación ulnar del carpo
- Luxación de cabeza radial
- Miembros Inferiores:
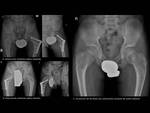
- Coxa valga,
que puede llevar a subluxación de cabeza femoral
- Genu valgo (Ver Figura 15)
- Tobillo valgo (Ver Figura 15)
- Dismetría de miembros
Complicaciones:
- Compresiones vasculares: los osteocondromas que se localizan en la proximidad de los grandes vasos pueden producir diversas complicaciones como son los desplazamientos vasculares,
estenosis,
oclusión y pseudoaneurisma.
Son más frecuentes las lesiones arteriales que las venosas.
Ocurre con mayor frecuencia en los miembros inferiores,
y alrededor de la rodilla (Ver Figura 16).
- Compresiones nerviosas: Poco frecuentes (1% de los pacientes).
Pueden ser neuropatías,
radiculopatías.
Los nervios que se afectan más frecuentemente son el ciático poplíteo externo,
pudiendo producir una caída del pie,
por exóstosis localizadas en el peroné,
y el nervio axilar y radial.
La compresión medular es rara,
ya que la localización del tumor en la columna vertebral no es demasiado frecuente (1 al 4% de todas las exóstosis),
y además cuando afecta el raquis suele asentar en al arco posterior (Ver Figura 17).
- Luxaciones y subluxaciones (Ver Figura 18).
- Limitación o pérdida de movilidad de articulaciones.
- Fractura del osteocondroma: No son demasiado frecuentes,
y ocurren en aquellos que son pediculados,
ya sea por un traumatismo directo,
o de forma indirecta por acción de la musculatura adyacente.
Es una de las causas de aparición de dolor en la tumoración,
junto con la bursitis,
y es importante hacer el diagnóstico diferencial con la malignización,
en la que también hay dolor.
- Erosiones por presión de huesos adyacentes (antebrazo,
piernas),
sinostosis de huesos (cuando dos osteocondromas grandes crecen juntos).
Ver Figura 19 y 20.
- Bursitis (exostosis bursata).
Pueden formar una bursa con líquido,
en lugares con fricción,
como escápula o trocánteres,
que puede complicarse con infección,
hemorragia,
condrometaplasia,
siendo dolorosa (Ver Figura 21,22 y 23).
- Tenosinovitis,
roturas tendinosas,
lesiones musculares,
y fenómenos de resorte,
debidas al roce de estas estructuras con la masa osteocartilaginosa,
y que dependen de la localización,
pudiendo llegar a causar restricción de los movimientos.
-
Compresión de órganos internos: Aunque poco habitual,
pueden producir disfagia las exostosis que se localizan en el ráquis cervical,
o hematuria,
disuria y dispareunia en las localizaciones pélvicas.
Diagnóstico: Se basa en la documentación clínica y radiográfica,
complementada,
si es posible,
con un análisis histológico de los osteocondromas.
La radiología convencional permite diagnosticar la enfermedad siendo las imágenes características.
Hallazgos Radiológicos:
- Alteraciones de la tubulización en las metáfisis de los huesos largos,
con ensanchamientos que recuerdan la forma de matraz de Erlenmeyer (Ver figura 6).
- Excrecencias óseas múltiples (osteocondromas),
sésiles o pediculados,
unidos a la cortical ósea. Los pediculados se orientan en dirección proximal.
La cubierta cartilaginosa muestra áreas irregulares de calcificación.
La cantidad de calcificación y de formación de hueso aumenta con la edad.
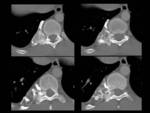
- La RM es útil para la estimación del espesor del capuchón cartilaginoso y para la identificación del tallo que muestra la medular en continuidad con el hueso huésped.
- El capuchón cartilaginoso que recubre el osteocondroma puede llegar a medir en niños 3 cm.
La transformación maligna a condrosarcoma (Ver figuras 24 y 25) debe sospecharse clínicamente si un osteocondroma se hace sintomático o empieza a crecer rápidamente (Ver figura 26).
Desde el punto de vista radiológico hay que descartar la transformación maligna si:
- La cubierta cartilaginosa mide más de 1,5-2 cm en un adulto (en el niño puede ser de 2-3 cm de espesor)
- Tiene bordes desflecados
- Focos calcificados en el cartílago
- Masa de partes blandas con calcificaciones irregulares
- Aumento súbito o marcado en la captación en la gammagrafía ósea en un adulto
Diagnóstico Diferencial
a.- Metacondromatosis
b.- Displasia epifisaria hemimélica
c.- Enfermedad de Ollier
Evolución: Es una enfermedad benigna que requiere controles clínicos y radiológicos periódicos debido a las posibles deformidades y compresiones y a su posible malignización en edad adulta.
El riesgo de transformación sarcomatosa en la exostosis solitaria es aproximadamente 1%,
pero en la exostosis múltiple hereditaria el riesgo se acerca al 10%((3-7%).
Manejo y Tratamiento: Debe individualizarse.
El manejo incluye la extirpación de los osteocondromas cuando ocasionan problemas funcionales (irritación persistente con bursitis o compromiso neurovascular) o deformaciones.
El tratamiento definitivo incluye la escisión marginal de la exostosis activa,
incluyendo el capuchón cartilaginoso y el pericondrio que lo envuelve.
La recurrencia global tras la resección es de aproximadamente 2%,
siendo más frecuente cuando se extirpa en la infancia,
debido al potencial de crecimiento.
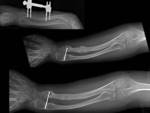
Se deben corregir las deformidades en valgo y las angulaciones,
mediante procedimientos como hemiepifisiodesis,
osteotomías y alargamientos (Ver figuras 27 a 31).
Nuestro trabajo ha consistido en una revisión de los casos confirmados de OMH desde la apertura del HUG (20 casos),
mediante las distintas técnicas de imagen,
con la intención de reconocer la enfermedad y detectar sus posibles complicaciones, mostrando un amplio espectro de las mismas (condrosarcoma,
coxa valga bilteral,
ensanchamiento progresivo de la metáfisis proximal del fémur,
disminución de la estatura debido a deformaciones y angulaciones,
etc).
Cada uno de los casos expuestos,
ha tenido una media de 5 cirugías a lo largo de su vida,
y requerirán controles radiológicos durante el resto; por lo que debemos estar familiarizados con los hallazgos que puedan indicar degeneración o complicación asociada,
de los que dependerá la posibilidad de una nueva intervención quirúrgica.