Los tumores ováricos benignos son más frecuentes que los malignos,
sobre todo,
las lesiones quísticas (existen múltiples de distintas etiologías).
Pero,
¿cuáles son las claves en el diagnóstico por imagen que nos permitan inclinarnos hacia benignidad o malignidad?
Vamos a repasar las características diferenciales,
sobre todo,
por TC,
para perder el miedo en el abordaje inicial en urgencias.
TUMORES OVARICOS BENIGNOS
Los tumores ováricos benignos son hasta 3 veces más frecuentes que los malignos,
siendo el teratoma la neoplasia ovárica más frecuente en general.
Vamos a abordar las dos neoplasias benignas más frecuentes: el teratoma y el fibrotecoma.
La clave de la diferenciación de ambos reside en la presentación quística del teratoma frente al fibrotecoma,
que es más sólido.
Destacamos ambos y sus patrones radiológicos caracteríticos:
1.
TERATOMA:
Existen 3 tipos de teratoma: el monodermal (estruma ovarico,
tumor carcinoide y tumor neural),
el maduro (cuya frecuencia alcanza el 95%),
y el teratoma inmaduro:
A) Teratoma maduro:
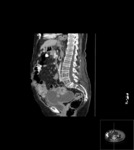
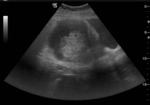
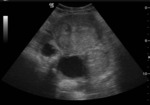
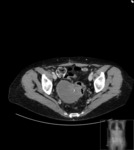
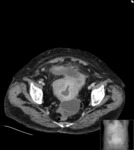
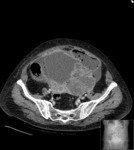
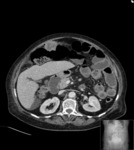
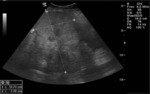
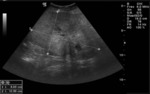
En relación con las técnicas de imagen sabemos que puede presentar tres patrones distintos por ecografía:
- Lesión quística con 1 nódulo densamente ecogénico (nódulo de Rokitansky)
- Masa parcial o difusamente ecogénica por la presencia de sebo y pelos
- Masa con bandas ecogénicas,
finas y múltiples,
por la presencia de pelos,
niveles líquido-líquido por sebo e imágenes ecogénicas con sombra posterior por formaciones cálcicas (el más característico).
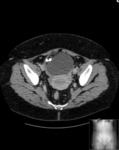
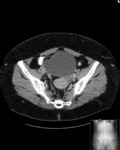
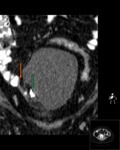
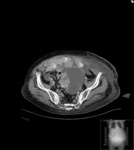
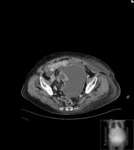
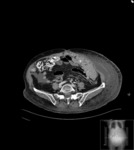
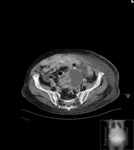
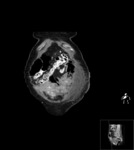
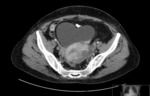
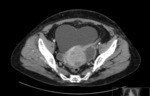
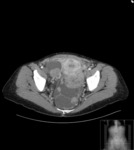
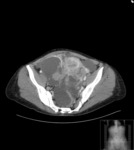
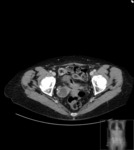
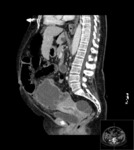
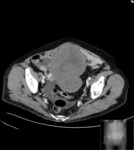
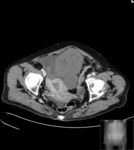
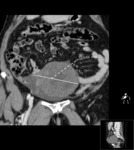
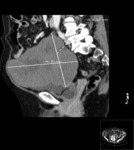
Estos mismos patrones serán los diferenciables por TC,
donde podemos medir la densidad de cada uno de los componentes de la masa (y es diagnóstico) Fig. 1 Fig. 2 Fig. 3 .
La RM puede ser útil ante duda diagnóstica y para confirmar el contenido graso de la masa.
Las complicaciones principales que debemos descartar por imagen son:
- Malignizacion (carcinomas/sarcomas).
- Torsión: visualizándose desplazamiento uterino ipsilateral e ingurgitación vascular.
- Rotura: aunque supone solamente un 1% del total,
puede originar peritonitis granulomatosa a cuerpo extraño.
B) Inmaduro:
Condiciona un aumento de la alfa-feto proteína (por el componente yolk sac).
Predominantemente en mujeres jovenes (menores de 20 años) y pueden ser bilaterales en un 10%.
Por imagen se presentan como lesiones grandes con un componente sólido irregular y puede tener focos de necrosis,
hemorragia y calcificaciones amorfas dispersas,
en el que se encuentra densidad grasa.
Debemos prestar atención a la posibilidad de que coexista con un teratoma quístico maduro en el mismo ovario (esta condición puede presentarse hasta en el 26% de los casos).
C) Monodermal:
Dentro de los monodermales,
el más frecuente es el tipo estruma ovárico que está formado por tejido tiroideo presentando,
por imagen,
una apariencia sólida que puede tener degeneración quística y densidad (o intensidad de señal en RM) heterogénea.
El tipo carcinoide,
que tiene potencial maligno,
se da con mayor frecuencia en postmenopáusicas y característicamente presenta hiperintensidad de señal en secuencias potenciadas en T2 en RM.
2.
FIBROTECOMAS:
-Fibromas: en mujeres menores de 50 años.
Masas con frecuencia bilaterales y calcificadas.
-Tecomas: presentes en peri y postmenopausicas.
Más frecuentemente unilaterales y que se asocian a hiperplasia endometrial (hasta en el 15%) y a un ca endometrial en el 29%
Asociaciones:
Como asociaciones principales,
podemos encontrar:
- Ascitis (hasta en el 50%): con mayor probabilidad si el tumor tiene más de 5 cm.
- Ascitis y derrame pleural derecho (frecuencia del 1-3%) que,
asociados a la masa ovárica,
condicionan el llamado "Síndrome de Meigs".
- Se pueden asociar hasta,
en el 17%,
a múltiples nevus,
queratoquistes odontogénicos y pits palmoplantares,
así como,
carcinomas basocelulares,
formando el "Síndrome de de Goltz-Gorlin" o síndrome del carcinoma basocelular nevoide.
Por imagen se corresponde con:
- Masa hipoecogénica con marcado refuerzo posterior en ecografía.
- Tumor sólido de señal intermedia en T1 e hipointensa en T2 en RM
TUMORES MALIGNOS DE OVARIO
El cáncer de ovario es el 4% cáncer más frecuente en las mujeres,
la 5ª neoplasia maligna más frecuente y la 2ª de origen ginecologico.
Presenta un pico de incidencia en mujeres mayores de 60 años y una supervivencia del 45% a los 5 años.
Los principales factores de riesgo son la positividad para los genes BRCA 1 y BRCA 2 y el síndrome de Lynch.
Como efecto protector se encuentran las gestaciones y los anticonceptivos orales.
Se sospecha ante un aumento del ca-125.
METODOS DE IMAGEN:
Aunque en múltiples centros la ecografía transvaginal es realizada por los ginecólogos y nosotros estamos menos familiarizados con ella,
existen varios grupos de trabajo que establecen unos criterios morfológicos:
- Criterios de De Priest: se basan en el volumen de la masa,
la presencia de papilas y septos y sus características,
así como,
en la estructura de la pared.
- Criterios de Alcazar (Scoring System): valora la presencia de proyecciones papilares,
áreas sólidas o ecogénicas,
la presencia o no de flujo sanguíneo (neoangiogénesis y fístulas arteriovenosas) y los valores espectrales Doppler del mismo.
La clasificación más utilizada se basa en los distintos grupos según su origen celular:
1.Epiteliales: Suponen el 60% de las neoplasias ováricas y hasta un 85% de las malignas (el 35% de los tumores malignos son epiteliales).
Se dan en pacientes entre 50 y 70 años y son formadores de papilas.
- El más frecuente es el cistoadenocarcinoma uni/multilocular,
seroso/mucinoso.
Por TC puede presentar distintos valores de atenuación que nos permita diferenciar sus distintos componentes como el material mucoide,
los detritus o la hemorragia).
Los hallazgos por TC que nos orientan hacia malignidad son:
Además,
como hallazgo muy característico de los tumores de tipo mucinosos ( Fig. 10 Fig. 11 Fig. 12 Fig. 13 Fig. 14 Fig. 15 ) puede haber un pseudomixoma peritoneal,
que reconocemos por ascitis mucinosa y ondulación de bordes cuando se rompen.
Como tipos menos frecuentes podemos encontrar:
a) Carcinoma endometrioide: supone un 12% de las lesiones malignas del ovario,
son bilaterales hasta en un tercio de los casos y en el 25% se puede asociar a cáncer de endometrio sincrónico o hiperplasia endometrial.
Hasta el 1% pueden degenerar en un carcinoma
Por imagen podemos ver una masa quística compleja con componente sólido ( Fig. 16 Fig. 17 Fig. 18 Fig. 19 Fig. 20 ).
b) Carcinoma de células claras: con presentación unilocular y con protrusiones sólidas
c) ca indiferenciado
2.De células germinales:
Dentro de este grupo de tumores malignos existen distintos grupos:
-Transformación maligna del teratoma: suponen un 1-2% y el 80% son de células escamosas.
Debemos sospecharlo si:
- Lesiones mayores de 10 cm
- Márgenes irregulares en el componente de partes blandas
- Realza tras la administración de contraste
- Presenta rasgos de infiltración.
-Tumor de colisión: coexistencia de 2 tumores histologicamente distintos.
-Disgerminoma: se visualizan como lesiones grandes polilobuladas y con tabiques fibrovasculares prominentes.
El 5% aumenta la GCH (gonadotropina coriónica humana).
-Tumor del seno endodérmico: masas complejas solidoquisticas.
(aumenta la alfa-feto proteína)
3.Tumor de los cordones sexuales-estroma: productores de hormonas,
por lo que generalmente se diagnostican antes.
Entre los tipos más frecuentes destacan:
-Tumor de células de la granulosa: productor de estrógenos.
Se da en dos picos: juvenil (premenárquica) y postmenopausica.
Se visualizan grandes masas quísticas polilobuladas con porciones sólidas y heterogéneas por sangrado y áreas fibróticas ( Fig. 22 Fig. 23 Fig. 24 Fig. 25 Fig. 26 Fig. 27 )
-Tumor de células de Sertoli-Leydig: productores de esteroides.
Se identifican como masas sólidas de pequeño tamaño.
4.
Tumores metastásicos:frecuentemente bilaterales y secundarios a mama,
colon,
cáncer gástrico y linfoma.
Sus características por imagen varían en función del tumor primario.