1.
INTRODUCCIÓN.
- Pruebas de imagen.
- Anatomía del ovario.
- Cambios del ovario con la edad y el ciclo menstrual.
1.1.
ESTUDIO DEL OVARIO CON PRUEBAS DE IMAGEN.
La ecografía (US) es el método de imagen de primera elección para el estudio de la patología ginecológica a cualquier edad debido a su disponibilidad,
fácil acceso,
bajo coste y ausencia de radiaciones ionizantes.
Existen varias modalidades:
- Ecografía abdominal: precisa de la vejiga replecionada como ventana acústica.
Se utilizan sondas convexas multifrecuencia,
adaptadas a la edad y características de la paciente.
Es la primera técnica a emplear en niñas y mujeres vírgenes.
Fig. 1
- Ecografía transvaginal: No necesita repleción vesical.
Puede usarse como primera prueba de imagen en mujeres sexualmente activas con sospecha de patología ovárica debido a su alta resolución (sondas de alta frecuencia) o como estudio complementario a la ecografía abdominal cuando se aprecian hallazgos ováricos equívocos o sospechosos o ante pacientes con úteros miomatosos.
- Otros abordajes como el transrectal o transperineal no se utilizan de rutina.
La resonancia magnética (RM) y la tomografía computarizada (TC) también permiten el estudio del ovario.
La RM se utiliza:
- Ante hallazgos equívocos o no concluyentes en US.
- Debido a ventajas como:
-
- Capacidad multiplanar.
- Ausencia de radiación ionizante.
- Alta resolución de contraste.
La TC se suele reservar:
- Ante la sospecha de patología aguda.
- En estudios de extensión.
1.2.
ANATOMÍA DEL OVARIO.
El ovario es un órgano par. Durante la vida fetal se encuentran localizados en el abdomen,
descendiendo durante el desarrollo hacia la pelvis.
Al nacimiento,
suelen localizarse en el margen superior de los ligamentos anchos.
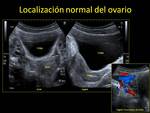
Para ubicarse finalmente se suelen ubicar a ambos lados del cuerpo uterino,
discretamente posteriores y cerca del margen superior Fig. 1 .
Cuando el útero se lateraliza hacia una de las hemipelvis,
el ovario del lado hacia el cual se flexiona se suele colocar craneal al fundus uterino.
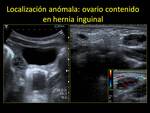
A veces el descenso del ovario durante el periodo fetal puede verse alterado por defecto (localizándose en algún punto entre el riñón y el ligamento ancho),
o por exceso (contenido en hernias inguinales).
Fig. 2
El ovario se divide en dos capas:
- CAPA GERMINAL: es la más externa.
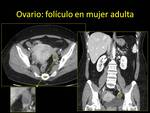
En ella se localizan los FOLÍCULOS,
que pueden ver como pequeñas imágenes redondeadas de aspecto quístico:
-
- Anecoicos/hipoecoicos en US. Fig. 3
- Hipointensos en secuencias potenciadas en T1 e hiperintensos en secuencias potenciadas en T2 en RM. Fig. 4
- Hipodensos en TC. Fig. 5
- MEDULAR: es la zona central del ovario,
de predominio fibroso.
En las pruebas de imagen es:
-
- Discretamente ecogénica y sin folículos en US.
- De señal intermedia en secuencias potenciadas en T2 en RM.
- Con una densidad de partes blandas en TC.
Su vascularización arterial es doble:
- Arteria ovárica (rama de la arteria aorta).
- Ramas de la arteria uterina.
Su drenaje venoso corre a cargo de un plexo tributario de las venas ováricas: la derecha desemboca directamente en la vena cava inferior y la izquierda en la vena renal ipsolateral.
1.3.
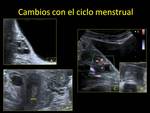
CAMBIOS DEL OVARIO CON LA EDAD Y EL CICLO MENSTRUAL.
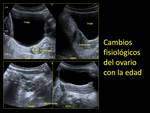
Aunque los ovarios suelen ser ovalados,
en determinadas épocas de la vida pueden ser más bien redondeados,
por lo que en vez de al tamaño se suele hacer referencia al volumen.
Se calcula con la fórmula del elipsoide: longitud x anchura x altura x 0,523.
Al nacimiento los ovarios son ovoides,
con unos ejes longitudinales paralelos a los vasos iliacos y un volumen de aproximadamente 1 cc debido al estímulo hormonal materno Fig. 6.
En el primer año (entre los 4 y los 12 meses) el volumen disminuye llegando a ser aproximadamente 0,6 cc,
alcanzando un tamaño estable (0,7-4 cc) entre los 2 y los 8-9 años.
En la fase prepuberal comienzan a crecer hasta los 8 cc.
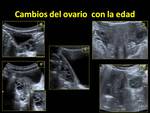
Durante la edad fértil el ovario puede medir entre 8-20 cc,
comenzando a disminuir su tamaño (en gran parte por el menor número de folículos) hacia los 30 años Fig. 3.
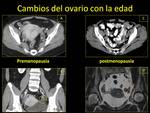
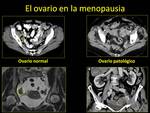
Con la menopausia,
el volumen ovárico disminuye drásticamente (mide unos 2 cc),
de forma que se considera patológico si tiene más de aproximadamente unos 8 cc Fig. 7 Fig. 8.
Esto explica por qué es muy fácil el visualizar los ovarios en las recién nacidas y más complejo en la mujer menopáusica,
si bien esto no excluye la posibilidad de patología.
Durante la vida fetal y la infancia,
y sobre todo al nacimiento como consecuencia del estímulo hormonal materno,
se pueden ver pequeños folículos primordiales subdesarrollados menores de 1 cm (0,2-0,9 cm) en la periferia de los ovarios,
aunque no es extraño encontrar algún pequeño quiste (imagen quística de 1-3 cm).
Algunos autores refieren que se pueden ver folículos durante todas las edades de la vida,
aproximadamente en el 84% de las niñas entre el nacimiento y los 24 primeros meses de vida y en el 68% de las niñas entre los 2 y 12 años. Fig. 2 Fig. 3.
No obstante,
encontrar más de seis folículos en un ovario o que el volumen del ovárico sea >4 cc en menores de 7 años,
puede ser anormal y ser indicativo de un desarrollo sexual prematuro.
Durante la etapa fértil de la vida,
debido al estímulo hormonal hipotálamo-hipofisario y dependiendo de la fase del ciclo menstrual,
los ovarios experimentan distintos cambios.Las fases son:
- FASE FOLICULAR (primer día del ciclo hasta la ovulación): por efecto de la hormona estimulante folicular (FSH) varios folículos primordiales empiezan a crecer en cada uno de los ovarios.
A mitad de esta fase,
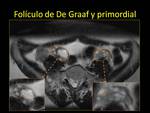
uno de los folículos comienza a crecer (FOLÍCULO DE DE GRAAF O DOMINANTE) y el resto se atresia.
Aparece como una estructura quística de hasta 2-2,5 cm:
-
- US: imagen anecoica,
redondeada y de pared fina.Fig. 9
- TC: pequeña imagen redondeada e hipodensa. Fig. 5
- RM: hiperintenso en T2 (mejor secuencia para valorarlo). Fig. 4
- FASE DE OVULACIÓN: antes de la expulsión del óvulo,
en US puede verse una pequeña imagen quística en la periferia del folículo dominante,
correspondiente al óvulo rodeado de líquido.
Con la ovulación,
el tamaño folicular disminuye y se observan ecos internos secundarios al sangrado y una pequeña cantidad de líquido libre intraperitoneal en el fondo de saco de Douglas.
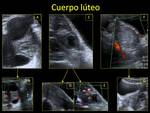
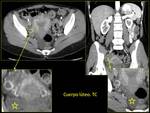
- FASE LÚTEA (desde la ovulación hasta la menstruación): el antro se llena de sangre y linfa apareciendo un CUERPO HEMORRÁGICO.
Posteriormente las células de la granulosa crecen y aumenta su vascularización apareciendo el CUERPO LÚTEO,
que dura 14 días.
Si no hay fecundación se degenera y se fibrosa,
dando lugar al CUERPO ALBICANS. El cuerpo lúteo puede verse:
- US: imagen quística de hasta 3 cm con pared ecogénica,
gruesa y señal Doppler.
A veces puede presentar ecos en su interior o ser totalmente hiperecogénico,
aunque carece sombra acústica posterior y de flujo en el estudio Doppler; en estos casos plantea un diagnóstico diferencial con el tumor dermoide o teratoma. Fig. 9 Fig.
26
- RM y TC: estructura quística de pared gruesa que puede presentar realce con el contraste intravenoso,
por lo que no debe confundirse con una lesión. Fig. 11
En la menopausia precoz puede identificarse algún pequeño folículo como consecuencia de alguna ovulación,
aunque dado el pequeño tamaño ovárico es raro demostrarlos por US.
Transcurridos unos años es improbable encontrar folículos,
pero puede ser normal ver pequeños quistes de hasta 1 ó 2 cm (NUNCA hemorrágicos,
porque NO HAY OVULACIÓN).Fig. 8
2.
LESIONES OVÁRICAS BENIGNAS.
Hay una serie de lesiones y entidades ováricas benignas que hay que conocer.
Éstas son:
- Quiste ovárico funcional.
- Quiste hemorrágico.
- Endometrioma.
- Torsión ovárica.
- Síndrome del ovario poliquístico.
- Teratoma quístico.
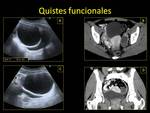
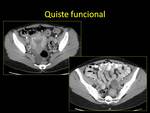
2.1. QUISTE FUNCIONAL.
Es una entidad que puede aparecer por tres mecanismos:
- Ovulación fallida.
El folículo dominante sigue creciendo o un folículo no regresa.
QUISTE FOLICULAR.
- El cuerpo lúteo no se reabsorbe y crece.
QUISTE DEL CUERPO LÚTEO.
- Gestantes o pacientes con enfermedad trofoblástica,
por hiperestimulación hormonal.
QUISTES TECA-LUTEÍNICOS (no se tratarán en este trabajo).
El QUISTE FOLICULAR suele ser mayor (3-5 cm) que el QUISTE DEL CUERPO LÚTEO y asintomático,
salvo que crezca tanto que comprima las estructuras adyacentes,
o se complique con torsión,
hemorragia y/o rotura.
En las diferentes pruebas de imagen aparece como:
- US: imagen quística de ecogenicidad homogénea,
hipo- anecoica,
con refuerzo acústico posterior,
de pared fina y bien definida,
sin septos y sin flujo en el estudio Doppler.
A veces el quiste del cuerpo lúteo puede presentar una ecogenicidad más heterogénea por la presencia de detrito y sangre.Fig. 12
- TC: lesión quística,
hipodensa y de pared fina.Fig. 13
- RM: hipointensa en T1 e hiperintensa en T2.
El diagnóstico diferencial habría que hacerlo fundamentalmente con lesiones quísticas como el quiste paraovárico y el hidrosálpinx (que pueden independizarse del ovario); o el quiste dermoide.
La historia clínica y la ausencia de cambios en US seriadas ayudan al diagnóstico.
Basado en el consenso de la Society of Radiologists in Ultrasound (SRU), en función del tamaño de la lesión y de la edad de la paciente se recomienda:
- Mujer premenopáusica:
- Quiste de 3-5 cm: alta.
- Quiste 5- 7 cm: seguimiento anual.
- Mujer postmenopáusica:
- Quiste de 1-7 cm: seguimiento anual.
- Quiste >7 cm a cualquier edad: valoración por RM o cirugía.
Los quistes funcionales suelen resolverse trascurridos varios ciclos menstruales (8- 12 semanas).
2.1.1.
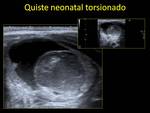
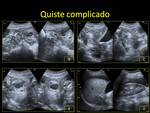
Quiste neonatal.
Los QUISTES NEONATALES son un tipo especial de quiste secundarios a un gran estímulo hormonal intraútero.
Suelen ser un hallazgo casual en la US obstétrica y disminuyen rápidamente de tamaño tras el nacimiento,
salvo que sean muy grandes.
Por su alto riego de torsión (50-80% de los casos).
Éstos deben ser evaluados con vistas a un posible tratamiento.
Su aspecto por US puede variar.
Si no está complicado presenta se puede ver como un quiste simple unicameral.
Si está complicado su aspecto cambia,
pudiendo presentar coagulos,
septos o incluso niveles.
Generalmente en estos casos la pared puede aparecer ecogénica. Fig. 14
2.2. QUISTES HEMORRÁGICOS.
Se caracterizan por:
- Aparecer antes de la menopausia.
- Ser sintomáticos (dolor).
- Más frecuentes en el cuerpo lúteo,
aunque puede ocurrir en un quiste funcional.
El aspecto del quiste hemorrágico dependerá del tiempo transcurrido desde el sangrado.
- US:
- Agudo: lesión quística de pared gruesa,
con ecos internos y/o niveles líquido-líquido; lesión quística con un nódulo de aspecto sólido con un margen cóncavo y sin flujo en el estudio Doppler (diferencia con lesiones tumoreales) que corresponde a un coagulo; o lesión hiperecogénica,
de aspecto sólida,
pero con refuerzo acústico posterior y ausencia de flujo en el estudio Doppler.
Suele acompañarse de líquido libre intraperitoneal; cuando se rompe da lugar a un hemoperitoneo. Fig. 15
- Subagudo: presenta un aspecto reticular,
con finos tractos avasculares.
- RM:
- Agudo-subagudo: lesión hiperintensa en secuencias potenciadas en T1 e hipo o hiperintensas en secuencias ponderadas en T2.
A veces se pueden observar niveles líquido-líquido en su interior.
- TC:
- Lesión quística redondeada con áreas hiperdensas en estudios sin contraste (coágulo agudo),
generalmente acompañada de líquido libre intraperitoneal.
Diagnóstico diferencial:
- Endometrioma y teratoma quístico: ecografía seriada.
- Absceso tuboovárico,
absceso apendicular y embarazo ectópico: clínica y laboratorio.
El manejo de estos quistes suele ser conservador en pacientes clínicamente estables,
pues se resuelven en unas 8 semanas.
Cuando son grandes (>5 cm) se recomienda seguimiento.
En las pacientes inestables o con gran hemoperitoneo,
debe realizarse tratamiento quirúrgico.
En mujeres posmenopáusicas recientes puede hacerse un control ecográfico en unas semanas,
debido a la posibilidad de ovulaciones esporádicas.
En mujeres menopáusicas de largo tiempo de evolución no deben producirse ovulaciones,
por lo que habría que valorar el tratamiento quirúrgico.
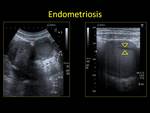
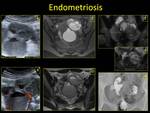
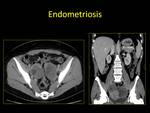
2.3. ENDOMETRIOSIS.
Entidad en la que aparece endometrio ectópico de forma localizada o difusa.
Suele cursar con dolor en cada menstruación (debido a la descamación del tejido endometrial ectópico) y esterilidad.
La endometriosis focal ovárica se denomina ENDOMETRIOMA o QUISTE DE CHOCOLATE.
En las pruebas de imagen se pueden ver:
- US: lesión quística uni o multilocular,
a veces compleja,
con ecos de baja intensidad en su interior y/o niveles líquido-líquido,
sin señal Doppler.
Algunos son quistes anecoicos o contienen focos de calcio.
Cuando cronifican pueden semejar lesiones sólidas.
Fig. 16
- RM: lesión quística compleja,
sin/con niveles líquido-líquido,
de señal heterogénea,
en la que se observan áreas hiperintensas en las secuencias potenciadas en T1 (muy específicas cuando se hacen con saturación de la grasa),
como signo de sangrado reciente.
La presencia de áreas de baja señal en las secuencias potenciadas en T2 suele indicar cronicidad.
Fig. 17
- TC: lesión quística uni o multilocular con focos hiperdensos en los estudios sin contraste intravenoso.
Fig. 18
El diagnóstico diferencial hay que hacerlo con los quistes hemorrágicos.
La historia clínica es de gran utilidad,
así como la persistencia y el aspecto sin cambios con los ciclos menstruales.
El manejo depende de la clínica pudiendo ser expectante,
médico (tratamiento sintomático y hormonal) o quirúrgico.
La laparoscopia es una técnica útil para el diagnóstico y la estadificación.
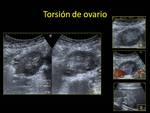
2.4. TORSIÓN OVÁRICA.
Entidad frecuente en mujeres jóvenes y adolescentes,
que se manifiesta con marcado dolor en el hipogastrio con o sin náuseas,
vómitos o leucocitosis.
Se produce por una rotación del ovario sobre su eje largo con afectación del pedículo vascular; puede asociarse rotación de la trompa uterina ipsolateral,
que a veces es la única manifestación.
Puede tener lugar en un anejo normal o patológico (quiste ovárico,
>5 cm,
tumor dermoide):
- Puede ser parcial (más frecuente) o completa,
por lo que no es obligada la ausencia de flujo arterial,
sobre todo teniendo en cuenta el doble aporte vascular del ovario y la trompa de Falopio.
- Debido a la dificultad en el drenaje linfático y venoso se produce congestión y edema secundario del ovario.
- Por último,
se produce un infarto hemorrágico.
Hallazgos radiológicos:
- La US es la prueba de elección,
pudiendo encontrar:
- Un ovario de localización anómala,
generalmente superficial y doloroso a la exploración. Fig. 19 Fig. 20
- Ovario aumentado de tamaño respecto al contralateral (>5 cm),
con edema estromal.
Es característica la existencia de numerosos folículos periféricos de pequeño tamaño (0,8- 1,2 cm),
algunos hemorrágicos.
- A veces puede verse como lesiones quísticas:
- Por necrosis y/o hemorragia.
- En neonatos a veces se ven como masas complejas.
- Pedículo torsionado (signo del centrifugado).
- Con o sin lesión ovárica predisponente (quiste o tumor).
- La presencia o ausencia de flujo Doppler arterial no es un criterio diagnóstico:
- Flujo venoso: ausente o disminuido (más frecuente).
- Flujo arterial: ausente o presente (disminución o abolición de la onda diastólica).
- Líquido libre intraperitoneal (simple o hemoperitoneo).
- A veces puede verse la trompa de Falopio dilatada.
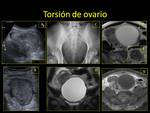
- RM Fig. 20 :
- Ovario aumentado de tamaño de localización anómala.
- Secuencias potenciadas en T1: anillo hiperintenso (hematoma subagudo).
- Con o sin lesión ovárica predisponente (quiste o tumor).
- Líquido libre intraperitoneal.
- TC:
- Ovario aumentado de tamaño de localización anómala,
con posible efecto de masa sobre estructuras adyacentes.
- Puede simular una lesión de aspecto sólido hemorrágico que con el tiempo se transforma en quística.
- Pedículo torsionado (signo del centrifugado).
- Con o sin lesión ovárica predisponente (quiste o tumor).
El tratamiento suele ser quirúrgico: detorsión u ooforectomía si está infartado.
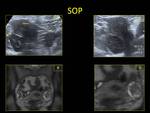
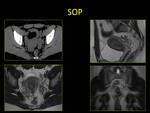
2.5. SÍNDROME DEL OVARIO POLIQUÍSTICO (SOP).
Es una entidad que aparece en mujeres en edad reproductiva.
Se caracteriza por la triada: oligoamenorrea,
hirsutismo y obesidad.
Es frecuente la infertilidad y suele ser expresión de un problema anovulatorio endocrino.
Hallazgos radiológicos:
- US Fig. 21:
- Ambos ovarios aumentados de tamaño.
- Presencia de numerosos folículos milimétricos periféricos (imagen en “collar de perlas”) con ausencia de un folículo dominante.
- Según el Colegio Americano de Obstetras y Ginecólogos,
los criterios ecográficos diagnósticos serían:
- 12 o más folículos de 0,2-0,9 cm en uno o los dos ovarios.
- Volumen ovárico >10 ml.
- Un único hallazgo sería suficiente para establecer como poliquísticos unos ovarios,
pero los criterios ecográficos sin criterios clínicos no son suficientes para el diagnóstico de este síndrome.
- RM :
- Ovarios aumentados de volumen con estroma hiperintenso en las secuencias potenciadas en T2 y pequeños quistes periféricos. Fig. 21 Fig. 22
- TC:
- No se suele utilizar para el diagnóstico de SOP. Fig. 22
Si hay que hacer el diagnóstico diferencial con el ovario torsionado,
la clínica es fundamental.
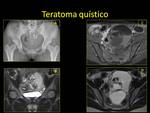
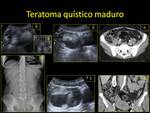
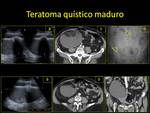
2.6. TERATOMA QUÍSTICO MADURO.
Tumor ovárico benigno que presenta elementos de las tres capas: eco,
meso y endodermo.
Suele darse en niñas y mujeres jóvenes.
Es bilateral en el 25% de los casos.
Puede ser asintomático,
diagnosticándose de forma incidental,
o sintomático,
por torsión ovárica o rotura.
Hallazgos radiológicos:
- Radiografía simple de abdomen (Rx): calcificación o piezas dentarias en la pelvis.
Fig. 23 Fig. 24
- US:
- La lesión quística anecogénica; lesión compleja con áreas hiperecogénicas; lesión quística con polo sólido hiperecogénico o lesión hiperecogénica sólida.
Fig. 24
- Áreas hipoecoicas: sebo (puede verse como líquido a la temperatura corporal.
Fig. 25
- Áreas hiperecogénicas: grasa,
calcificaciones,
aire. Fig. 24
- Nódulo mural (o a veces masas centrales):
- Ángulo agudo con la pared del quiste.
- Sombra acústica posterior: sebo,
aire o calcificaciones.
- Puede ocultar la pared posterior: signo de la punta del iceberg. Fig. 25
- Nivel grasa-líquido,
aire-líquido,
líquido-líquido.
Fig. 25
- RM:
- Lesión con grasa: hiperintensa en secuencias potenciadas en T1 e hipointensa en secuencias potenciadas en T1 con saturación grasa. Fig. 23
- Artefacto de desplazamiento químico en la dirección de la codificación de fase en forma de línea blanca y negra adyacente al borde de la lesión (diagnóstico de grasa macroscópica).
- Artefacto por nódulo de Rokitansky en las secuencias potenciadas en T2.
- TC:
- Lesión con densidad grasa o con nivel grasa-líquido (el sebo a la temperatura corporal es líquido).
Puede no existir grasa macroscópica.
Fig. 25
- Nódulo de Rokitansky de alta densidad (pelo).
Fig. 25
- Calcificaciones (piezas dentarias).
El diagnóstico diferencial se hace fundamentalmente con el endometrioma.
Tratamiento quirúrgico.