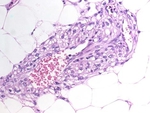
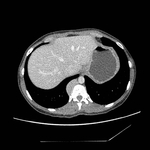
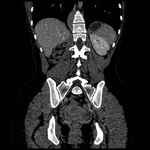
Los PEComas son un grupo de neoplasias de origen mesenquimal caracterizados histológicamente por la proliferación perivascular de células epitelioides ( Fig. 1 ).
Éstas células epitelioides tienen la capacidad de coexpresar tanto marcadores melanocíticos (como el HMB-45,
Melan-A y el factor de transcripción de la microoftalmia) como marcadores musculares (como Actina y Desmina).
La célula de origen de los PEComas es desconocida.
La denominación de PEComa incluye:
- El angiomiolipoma (AML) renal
- La linfangioliomiomatosis
- Tumor pulmonar de células claras "de azúcar"
- Linfangioma
- Tumor miomelanocítico de células claras del Ligamento Falciforme
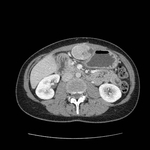
La localización más común de los PEComas es la genitourinaria (útero y riñón),
aunque también se ha descrito en otros lugares como páncreas,
hígado y retroperitoneo ( Fig. 2 ).
Se ha relacionado con el Complejo de Esclerosis Tuberosa,
presentando las mismas alteraciones genéticas que en la enfermedad como las delecciones del brazo corto del cromosoma 16p (gen del Complejo de Escleoris Tuberosa tipo 2).
Los PEComas renales incluyen varios subtipos histológicos de AML como el AML trifásico (que incluye el AML clásico y el AML pobre en grasa),
el AML epitelioide (de comportamiento más agresivo),
el AML en el Complejo de Esclerosis Tuberosa y el AML en la linfangioleiomiomatosis.
Aproximadamente el 80-90% de los AML renales aparecen de forma esporádica,
siendo típicamente solitarios y unilaterales,
apareciendo con mayor frecuencia en las mujeres de mediana edad.
Aunque la evolución típica del AML es benigna se han publicado casos con agresividad local y con aparición del AML en lugares distintos al riñón,
considerándose éstos como AML malignos.
No hay clara evidencia de que los AML múltiples sean metastáticos.
Hasta hace poco no se consideraba apropiada la denominación de "AML metastático" y se tendía a hablar de "AML multicéntrico".
Aunque la patogenia del tumor es desconocida,
hay hipótesis que postulan que la multicentricidad es debida a la presencia de células precursoras de forma congénita en diferentes localizaciones,
o bien que se trata de una forma de metástasis benigna como ocurre con el leiomioma benigno metastático.
En raras situaciones el AML puede aparecer de forma extrarrenal sin compromiso renal,
y ésto apoya la hipótesis de la multicentricidad del AML.
No obstante,
en las últimas publicaciones se ha hablado de PEComas metastáticos,
por lo que actualmente no queda claro si es debido a la multicentricidad del tumor.
En el año 1991 se descubrió la positividad del AML para la proteína HMB-45 asociada al melanosoma y permitió identificar la variante epitelioide del AML.
Se ha visto que los AML malignos tienden a ser de estirpe epitelioide,
suelen ser de gran tamaño y presentan necrosis tumoral.
Recientemente Folpe et.
al han publicado la asociación del PEComa maligno con dos o más de las siguientes características:
- Tumores > 5 cm
- Presencia de invasión vascular o necrosis
- Alto grado nuclear y celularidad
- Índice mitótico > 1/50 CGA (campo de gran aumento)
Los AML extrarrenales son raros,
y como hemos comentado anteriormente raras veces puede aparecer sin compromiso renal.
Los lugares extrarrenales incluyen el pulmón,
hígado,
vena cava inferior y ganglios retroperitoneales.
La localización mediastínica del AML maligno es extremadamente rara y se ha descrito una sola vez en la literatura.
Presentamos un nuevo caso de AML epitelioide maligno en mediastino diagnosticado en nuestro servicio.
En cuanto al diagnóstico preoperatorio de los AML extrarrenales es en ocasiones difícil cuando el componente graso no está presente de forma evidente.
El tratamiento es quirúrgico.
En publicaciones recientes se habla de que hay casos de PEComa maligno con buena respuesta al tratamiento con quimioterápicos inhibidores de la m-TOR (Sirolimus y Temsirolimus).
Presentamos el caso de una mujer con un PEComa intraabdominal de localización única,
y otro caso de una mujer con una gran AML epitelioide renal extripado que en su evolución desarrolla múltiples AML epitelioides en mediastino y ganglios (AML epitelioide maligno mutlicéntrico o metastático),
y que posteriormente se trata con Sirolimus.
CASO 1:
Mujer de 38 años de edad.
Tuvo un parto eutócico no complicado en enero del 2012.
Durante el embarazo se notó una tumoración epigástrica,
dura,
que no aumentaba con las maniobras de Valsalva.
Su MAP solicita una ecografía abdominal para estudio de la tumoración:
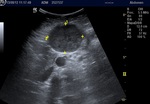
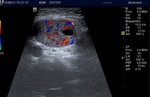
ECOGRAFÍA ABDOMINAL ( Fig. 3 y Fig. 4 ):
En la linea media de la región supraumbilical se apreciaba una masa sólida,
compleja,
vascularizada y bien delimitada,
en profundidad al músculo recto anterior del abdomen sin objetivar solución de continuidad de la línea media que sugiriera hernia.
La masa era ecográficamente inespecífica,
por lo que se decidió realizar un TC abdominal para una mejor caracterización.
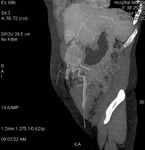
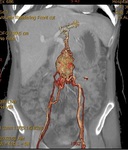
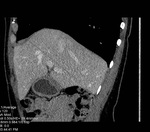
TC ABDOMINAL (Fig. 5,
Fig. 6 y Fig. 7):
Se observó una masa hetereogénea con hipervascularización de aparente localización intraabdominal supraumbilical.
Asociaba importante vascularización por parte de la vena umbilical (repermeabilización del Ligamento Falciforme),
vena umbilical accesoria,
venas subcutáneas y venas epigástricas inferiores.
En este momento se aconseja valorar leiomiosarcoma como primera posibilidad,
por lo que se realiza una RM,
y posteriormente una ecografía con contraste para descartar lesiones ocupantes de espacio en hígado.
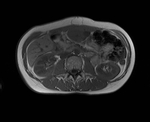
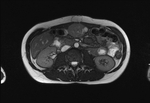
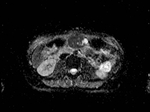
RM ABDOMINAL ( Fig. 8 , Fig. 9 , Fig. 10 y Fig. 11):
Masa heterogénea,
fundamentalmente sólida,
con componente quístico-necrótico de localización intraabdominal sugestiva de leiomiosarcoma como primera posibilidad,
sin aparente inflitración del antro gástrico ni de los rectos abdominales anteriores.
ECOGRAFÍA CON CONTRASTE HEPÁTICA:
No se observaron lesiones focales sugestivas de metástasis.
Ante estos hallazgos se decidió realizar una LAPAROTOMÍA EXPLORADORA,
con los siguientes hallazgos:
Tumoración bien encapsulada de unos 7x5 cm situada en región epigástrica con íntima adherencia a la vaina posterior de la musculatura rectal bilateral.
Se vió que recibía flujo de la arteria epigástrica izquierda y drenaba por la vena umbilical recanalizada.
No presentaba infiltración visceral.
Resto sin hallazgos.
Se envió la tumoración para estudio anatomopatológico con el siguiente resultado:
ANATOMÍA PATOLÓGICA:
Tumoración constituída por células principalmente fusiformes,
de citoplasma claro,
con núcleos alargados y escasa atipia que se disponían en fascículos cortos de forma radial a los vasos.
También se observaban estructuras de aspecto vascular,
dilatadas.
No se observaba necrosis ni mitosis.
La lesión se encontraba delimitada pero no encapsulada.
En áreas centrales aparecían algunas células multinucleadas.
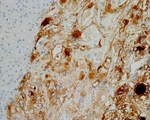
El estudio inmunohistoquímico demostró coexpresión de marcadores musculares (actina 1A4 y caldesmon intensamente positivas) y melánicos (HMB-45).
La miosina,
actina HHF3 y desmina eran positivas focalmente.
Según la clasificación de riesgo propuesta por Folpe et.
al,
este tumor se consideraría de potencial maligno incierto,
fundamentalmente por:
- Tamaño > 5 cm (5,3 cm en nuestro caso)
- Presencia de células gigantes multinucleadas
En cambio no se observó crecimiento infiltrativo,
alto grado nuclear,
mitosis > 1/50 CGA,
necrosis o invasión vascular.
DIAGNÓSTICO: Tumor de células epitelioides perivasculares (PEComa).
EVOLUCIÓN:
Hasta el momento actual la paciente no ha presentado recidiva tumoral.
CASO 2:
Presentamos el caso de una mujer de 32 años,
sin antecedentes de interés,
que en octubre del año 2007 consultó por molestias en flanco derecho en relación al ejercicio físico.
Su Médico de Atención primaria solicitó una ecografía abdominal donde se objetivaba una masa sólida de aparente localización en lóbulo hepático derecho.
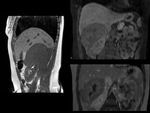
Se remitió a la paciente a consultas de Medicina Interna desde donde se solicitó una RM comprobándose el origen renal de la misma ( Fig. 12 ).
En febrero del año 2008 fue intervenida quirúrgicamente.
INTERVENCIÓN QUIRÚRGICA:
Con anestesia general y abordaje subcostal derecho,
se observaba la existencia de una gran tumoración renal derecha,
hipervascularizada,
que rodeaba la cara posterior del riñón derecho al que infiltraba.
Empujaba y comprimía sin infiltrar la base del hígado.
Se realizó extirpación de la masa renal junto con el riñón y la glándula suprarrenal derecha.
Se envió para estudio anatomopatológico con los siguientes resultados:
ANATOMÍA PATOLÓGICA:
Tumoración situada en polo superior del riñón revestida por cápsula.
La glándula suprarrenal se encontraba próxima pero respetada.
Estudio microscópico:
Se componía principalmente por células de hábito fusiforme y epitelioide con citoplasmas amplios eosinófilos.
También se identificaban estructuras vasculares,
algunas con paredes gruesas que mostraban trombosis y zonas de infarto.
Se identificaba muy focalmente presenca de tejido adiposo.
No había mitosis.
El tumor se encontraba unido a la cápsula renal pero no infiltraba el riñón.
Estudio inmunohistoquímico:
Positividad para marcadores musculares (actina de músculo liso en el componente fusiforme y epitelioide) y melánicos (HMB-45).
DIAGNÓSTICO: angiomiolipoma epitelioide de 16,5 cm adherido a cápsula renal que respeta el riñón y glandula suprarrenal.
EVOLUCIÓN:
En enero del 2011 acudió a consultas de neurología porque presentaba dificultad para tragar saliva y otro tipo de líquidos.
Se realizó un TC con los siguientes hallazgos:
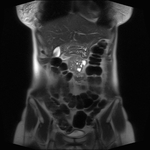
TC TORÁCICO ( Fig. 13 y Fig. 14 ):
Masa en mediastino posterior (en gotiera paravertebral inferior derecha),
a nivel de las 10º,
11º y 12º vértebras dorsales.
Se completó el estudio con un TC abdominal y estudio por PET.
TC ABDOMINAL ( Fig. 15 ):
Nódulo de 1 cm supradiafragmático anterior situado en la grasa supradiafragmática.
Adenopatías paraaórticas y una interaortocava.
PET:
Captación en la zona anterior al hígado.
INTERVENCIÓN QUIRÚRGICA:
En abril del año 2011,
bajo anestesia general,
se procedió a la resección del tumor paravertebral derecho y nódulo supradiafragmático anterior.
ANATOMÍA PATOLÓGICA:
Estudio microscópico:
Masa paravertebral y nódulo supradiafragmático constituídos por neoproliferación de estirpe mesenquimal conformada por células poligonales con citoplasma eosinofílico y núcleo pleomórfico.
Múltiples estructuras vasculares con hialinización y engrosamiento de su pared.
Tejido adiposo y muscular acompañante.
Mitosis < 2/10 CGA.
No necrosis.
Estudio Inmunohistoquímico:
Positividad para marcadores musculares (actina y caldesmon) y melanocíticos (HMB-45 y Melan-A).
DIAGNÓSTICO:
- Masa paravertebral: Angiomiolipoma epitelioide extrarrenal
- Nódulo supradiafragmático: Angiomiolipoma epitelioide extrarrenal,
con ganglio reactivo acompañante.
EVOLUCIÓN:
En el mes de julio del año 2011 inició tratamiento con el quimioterápico Sirolimus.
El tratamiento se suspendió el mes de febrero del año 2013.
Hasta el momento actual la paciente no ha vuelto a presentar recidiva tumoral.