El tratamiento de elección de las nefropatías en su estadío terminal es el trasplante renal,
que representa el primer órgano que fue trasplantado y el trasplante más frecuente.
Aunque las técnicas quirúrgicas,
la preservación de los injertos y las técnicas de preservación de los mismos han mejorado con el tiempo han ido mejorando,
las complicaciones son inevitables.
Las complicaciones del trasplante renal pueden ser de etiología vascular ( trombosis de la arteria ,
estenosis de la arteria ,
trombosis de la vena renal ,
estenosis de la vena ,
fístula arteriovenosa ,
y pseudoaneurismas ); urológica ( obstrucción urinaria ,fuga urinaria),
colecciones líquidas peritrasplante ,
(hematoma , linfocele ,
seroma y abscesos ); infecciosa (pielitis,
pielonefritis aguda),
nefrogénica ,
incluyendo necrosis tubular aguda ,
rechazo del injerto ,
la nefropatía crónica del injerto ,
y neoplásica.
El diagnóstico precoz y el rápido tratamiento de las complicaciones ayudan a prolongar la supervivencia del injerto y las consecuencias de morbimortalidad que conlleva para el paciente.
Las técnicas de imagen,
junto con marcadores bioquímicos y biopsias de aloinjertos juegan un papel fundamental en la identificación de las complicaciones y de las causas de disfunción del injerto.
Al evaluar al paciente con sospecha de complicaciones o disfunción del injerto,
se puede optar entre varias modalidades de imagen.
Las dos principales son la ecografía Doppler y la medicina nuclear.
La tomografía computerizada y la resonancia magnética se reservan para casos específicos,
ya que el contraste yodado puede comprometer la función renal y el gadolinio conlleva un riesgo de fibrosis nefrogénica en pacientes con insuficiencia renal.
La biopsia renal es el estándar de oro para fines de diagnóstico en la disfunción del injerto.
Sin embargo,
debido a los riesgos inherentes de una técnica invasiva,
las técnicas de imagen no invasivas permiten diagnosticar complicaciones y limitar la biopsia a aquellos casos en los que no se encuentra una complicación que justifique la disfunción.
La medicina nuclear se sigue realizando en todos los pacientes en la primera semana postrasplante.
Aporta información vascular y sobre la perfusión,
aunque ésta última con una menor resolución que la ecografía con contraste.
La medicina nuclear aporta un tipo de información que no aporta la ecografía,
y es información sobre la función renal,
con visualización de la eliminación,
de la vía urinaria y de las fístulas urinarias.
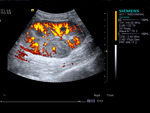
La ecografía Doppler es la prueba radiológica más empleada y proporciona información morfológica y hemodinámica muy valiosa.
Esta última ,no se puede obtener mediante ninguna otra prueba de imagen.
Los vasos grandes y medianos en el injerto renal se estudian con facilidad mediante Ecografia Doppler color y pulsado,
que aportan información sobre la permeabilidad vascular y otros parámetros hemodinámicos fundamentales para el seguimiento evolutivo del injerto,diagnosticando complicaciones vasculares como la estenosis de la arteria renal e identificando cambios hemodinámicos asociados a complicaciones no vasculares (por ejemplo en la necrosis tubular aguda).
Sin embargo,
no proporciona información sobre la perfusión parietal ni sobre los pequeños vasos,
ya que la ecografía Doppler se ve limitada en vasos muy pequeños y flujos muy lentos.
La ecografía con contraste permite valorar la perfusión renal (microvascularización) con una precisión exquisita,
con una resolución mucho mayor que la medicina nuclear.
Desde el punto de vista dinámico,
las curvas paramétricas pueden ofrecer información que permite una valoración en casos de disfunción del injerto en el periodo postrasplante temprano.
Además el contraste permite estudiar los vasos grandes y medianos (macrovascularización) en el caso de complicaciones vasculares.
Además,
la ecografia Doppler color y pulsado es una modalidad operador-dependiente potencialmente sujeta a errores,
y artefactos que dificultan técnicamente su uso como en zonas profundas,
cuando hay colecciones que rodean y comprimen los vasos,
o cuando el flujo de sangre es demasiado lento en los pequeños vasos corticales.
En estas situaciones la ecografía con contraste,
permiten identificar con rapidez los vasos y las anastomosis vasculares y así confirmar o descartar las complicaciones y acortar el tiempo de exploración.
CUESTIONES TÉCNICAS
La localización superficial del riñón y la ausencia de asas intestinales superpuestas hace que éste se vea muy bien y que la exploración con contraste sea muy fácil y rápida de hacer.
Como estos pacientes son portadores de vías venosas,
el uso de contraste supone unos 5 minutos de tiempo.
Hay que tener en cuenta que en el caso de vasos que se visualicen con dificultad,
en realidad acorta las exploraciones Doppler dificultosas y dudosas.
Contraste: Hexafluoruro de azufre (Sono Vue,
Bracco) es el único aprobado para su uso para patología abdominal en Europa.
Dosis: Entre 1.2 y 2.4 ml.
Suele ser suficiente una dosis de 1.2 ml.
Se pueden administrar varias dosis.
Administración:
Vía venosa periférica o central de calibre igual o menor de 20G.
Administración en bolo seguido de bolo de 5-10 ml de suero salino.
Programa:
Específico para contraste,
con bajo índice mecánico y supresión de la imagen basal.
Si se dispone de software de cuantificación se puede realizar estudio paramétrico del realce.
Sonda:
En general se usa la sonda convex multifrecuencia de alrededor de 3.5-4 MHz,
aunque puede emplearse en situaciones concretas con la sonda lineal.
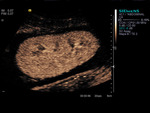
IMAGEN NORMAL
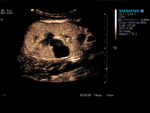
Al igual que en el riñón nativo,
se distinguen dos fases de realce: después del realce de la arteria renal se produce el realce cortical,
quedando las médulas menos realzadas,
hipocaptantes; posteriormente,
en la fase parenquimatosa o nefrográfica(fig.2) éstas se van realzando y quedan levemente hipocaptantes con respecto a la cortical o Isocaptantes a la misma.
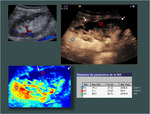
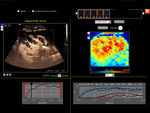
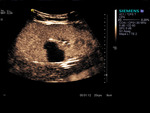
Todo el proceso de realce se valora en tiempo real; el realce inicial normal es progresivo (a diferencia del realce pulsátil inicial que se ve en algunas situaciones) y dura unos 4 minutos (fig1.vídeo1).
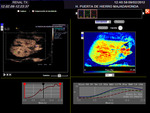
Las curvas paramétricas permiten evaluar de forma objetiva y cuantificar tiempos y el área bajo la curva y muestran el realce más temprano de la arteria con un volumen de flujo máximo,
un realce pocos segundos más tardío de la cortical renal con un volumen de flujo similar,
y un realce más tardío con un flujo menor en las médulas (fig3).
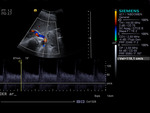
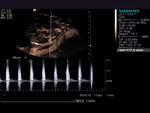
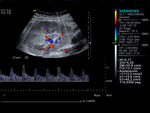
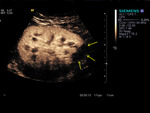
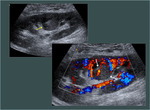
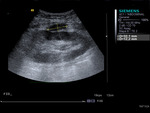
El uso de contraste permite ver y estudiar la arteria y la vena renal,
las anastomosis vasculares y los vasos iliacos (fig4.vídeo2).También permite dirigir la exploración Doppler (fig5)y realizar Doppler pulsado sobre el vaso realzado(fig6),
aunque en este caso se debe tener en cuenta que el espectro aparece artefactado por las burbujas,
y que las velocidades pueden estar elevadas de forma artefactual.
IMAGEN DE LAS COMPLICACIONES
TROMBOSIS ARTERIAL
Es una complicación poco frecuente,
pero grave.
En caso de trombosis completa arterial se observa ausencia total de realce renal y ausencia de realce de la arteria.
Es una situación que requiere revascularización emergente para evitar la pérdida del injerto.
En el caso de arterias múltiples y trombosis de una de las arterias,
se observa ausencia de realce en el área renal correspondiente a esa arteria (ver más abajo).
TROMBOSIS VENOSA
Se observa ausencia de realce de la vena.
El realce renal en los primeros segundos de la fase cortical es pulsátil en lugar de continuo,
probablemente por la congestión del injerto que produce una resistencia aumentada al flujo arterial, y se pueden ver áreas corticales parcheadas hipocaptantes.
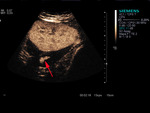
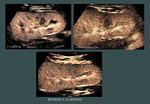
LESIONES ISQUÉMICAS
(fig7)
La exquisita visualización de la perfusión cortical permite identificar lesiones isquémicas y necrosis cortical.
Las lesiones isquémicas y la necrosis cortical la mayoría de las veces no son visibles en la ecografía en escala de grises,
y pueden ser de difícil diagnóstico en la exploración Doppler.
No es raro encontrar pequeños infartos que probablemente tengan que ver con la manipulación del riñón durante su extracción,
su preservación o su injerto.
Los infartos agudos se ven como ausencia de realce en un área cortical,
de morfología geográfica,
muchas veces con preservación de un fino halo periférico de realce.
Si la isquemia es incompleta,(fig.8,9,10,11,12,13,14,15) se puede ver en esa área un retraso de realce y un realce incompleto(fig13,14,15).
Con el paso del tiempo,
los infartos suelen ir disminuyendo su volumen y sufren cambios atróficos,
de manera que se ven como un área de ausencia de realce de menor tamaño.
La necrosis cortical es una situación especialmente grave que puede pasar desapercibida si no se administra contraste,
ya que la afectación isquémica es periférica y la ecografía basal y Doppler puede ofrecer una falsa imagen de normalidad (Fig16,17,18,19).
Un dato adicional es que la medicina nuclear es poco precisa para detectar las lesiones isquémicas y definir su tamaño real,
y los infartos pequeños,
incluso medianos,
pueden pasar desapercibidos.
En nuestra experiencia,
de 9 pacientes con infartos,
en 4 casos la medicina nuclear fue normal.
ESTENOSIS DE LA ARTERIA RENAL
Esta es la complicación vascular más frecuente.
En general,
su diagnóstico se realiza mediante ecografía Doppler color y pulsado.
Sin embargo,
si se sospecha clínicamente estenosis de la arteria renal y la visualización de las arterias no es completa con ecografía Doppler color y pulsado,
se puede administrar contraste intravenoso para optimizar la exploración,
ya que mejora la visualización de las zonas más difíciles de la arteria (los segmentos yuxtaostiales y medios) y la detección de arterias accesorias.
Se puede emplear la técnica convencional,
sin programa específico para contraste,
en este caso la señal Doppler es potenciada por la presencia de contraste.
También se puede emplear la técnica específica para contraste y dirigir la exploración Doppler mediante la visualización del vaso realzado(Figura 6)
Los criterios diagnosticos Doppler tras contraste para estenosis significativa son,
según los autores los mismos para la que para la ecografía Doppler (Vmax > 200 cm/s) o con un umbral más alto (>250 cm/s).
Sin embargo,
a la hora de valorar como indicativo de estenosis un aumento de la velocidad pico sistólica,
hay que tener en cuenta que tras la inyección del contraste se produce un aumento artefactual inicial en la velocidad de aproximadamente un 20%,
que progresivamente va disminuyendo.
COLECCIONES.
SANGRADO ACTIVO
La presencia de pequeñas colecciones perirrenales extraperitoneales es muy común y no es significativa.
Cuando las colecciones son grandes,
y producen compresión vascular (provocando por ejemplo compromiso en el flujo venoso) o de la vía urinaria (provocando obstrucción de la misma),
requieren tratamiento.
En ecografía con contraste las colecciones líquidas: hematoma,
linfocele(fig.20,21,22,23),urinoma...se ven como ausencia de realce.
Las colecciones suelen verse con facilidad en la ecografía modo B,
pero la ecografía con contraste es de utilidad:
- Si se trata de un hematoma heterogéneo,
puede ser difícil de distinguir de los tejidos perirrenales.
El contraste permite diagnosticar la presencia de colección y definir mejor su extensión.
- Si los vasos están incluidos en la colección y se valoran con dificultad en la exploración Doppler.
El uso de contraste permite demostrar su permeabilidad de forma rápida.
- Si hay sospecha de sangrado activo.
El sangrado se objetiva como extravasación de burbujas,
en fase arterial si es arterial,
y más tardío si es un sangrado venoso (Figura 24,25,26).
- Si se sospecha abscesificación de la colección.
El realce marcado en la periferia de la lesión y de los tejidos adyacentes es sugestivo de abscesificación.
Hay que tener en cuenta que si se sospecha urinoma,
se debe realizar medicina nuclear para objetivar la fístula urinaria y que si se sospecha sangrado activo es aconsejable realizar TC abdominal.
COMPLICACIONES INFECCIOSAS
Los pacientes trasplantados son inmunodeprimidos y tienen un riesgo mayor de infecciones bacterianas,
virales (citomegalovirus) y por hongos.
Pueden manifestarse en fase inicial como pielitis ( fig27,fig28)
La pielonefritis bacteriana complicada puede producir pielonefritis focal,
que puede llegar a abscesificarse.
La utilidad del contraste en esta situación es:
- Detectar y definir la extensión de las áreas de pielonefritis.
- Descartar la presencia de absceso y si lo hay,
definir su tamaño.
Las áreas de pielonefritis sin absceso se ven como áreas corticales redondeadas o triangulares hipocaptantes,
más evidentes en fase nefrográfica tardía,
aunque pueden verse desde el principio (Figura 29,30).
En pocos días se resuelven.
Los abscesos se ven como áreas de ausencia de realce,
sin o con realce periférico (Figura 31,32,33,34),
con una evolución más lenta.
También pueden verse áreas de pielonefritis con abscesos pequeños en su interior.
En un estudio reciente se comparó el diagnóstico de pielonefritis aguda por ecografia con contraste en pacientes con trasplante renal versus el diagnóstico con la resonancia magnética con gadolinio,
considerado el método de imagen de referencia en dicho estudio,
concluyendo que en caso que ecografía con contraste no muestre hallazgos permite la exclusión de la enfermedad.
PATOLOGIA PARENQUIMATOSA.
RECHAZO.
NECROSIS TUBULAR AGUDA
El papel de la ecografía en estas situaciones es el de descartar otras causas de disfunción del injerto potencialmente tratables (por ejemplo complicaciones vasculares,
colecciones) y en guiar la biopsia para realizar el diagnóstico.
Hay algunas publicaciones que describen que una alteración en patrón temporal de realce renal contribuye a realizar el diagnóstico de rechazo agudo/ necrosis tubular aguda,
aunque no es específico de ninguna de estas situaciones.
El deterioro de la función del injerto secundaria a rechazo agudo se acompaña de cambios vasculares que comprometen la perfusión renal,
especialmente en vasos corticales muy pequeños,
más allá de las arterias arcuatas.
Algunos estudios demuestran un retardo en el realce cortical (tomando como referencia el realce en la arteria renal) en pacientes con rechazo agudo.
Este aspecto,
sin embargo,
no es específico y puede ser observado también en pacientes con necrosis tubular aguda e incluso en pacientes con grandes colecciones perirrenales,
por compresión del riñón o de la vena.
Este retardo en el realce puede objetivarse mediante técnicas de cuantificación y el uso de curvas paramétricas.
De manera subjetiva,
hemos observado que en los casos de necrosis tubular aguda y en algunos casos de colecciones se produce un realce pulsátil (fig23.vídeo3) que posteriormente desaparece al resolverse la situación.
Un estudio preliminar (3) ha demostrado que en la necrosis tubular aguda la relación entre el flujo sanguíneo renal en la porción cortical y el parénquima medular es significativamente menor,
en comparación con un grupo de control.
LESIÓN FOCAL
Las lesiones sólidas neoplásicas en el riñón trasplantado son poco frecuentes,
pero ocurren y se pueden encontrar durante el seguimiento de estos pacientes.
Son más frecuentes en los riñones nativos que en riñón trasplantado.
En las dos situaciones,
el uso de contraste permite diferenciar una lesión sólida (sugestiva de neoplásica),
de un quiste complicado,
y de un área de pielonefritis focal.
(Figura 35,36,37).
La presencia de una neoplasia sólida requiere estadiaje mediante TC.
El patrón de realce de los distintos tumores,
al no ser específico,
no permite diferenciar de manera certera entre las distintas neoplasias.
El diagnóstico definitivo es histológico.
MANEJO RADIOLÓGICO
Todos los pacientes sometidos a un trasplante renal deben ser evaluados de manera protocolizada con estudio ecográfico basal y Doppler en la primera semana postrasplante,
idealmente,
en las primeras 24-48 horas.
En nuestro centro además,
se incluye una ecografía con contraste en la primera semana posterior al trasplante.
Además,
si se sospecha complicación se realiza ecografía con contraste en cualquier momento.
Un aspecto fundamental esta técnica es que el contraste empleado no produce nefrotoxicidad,
estando especialmente indicada en el seguimiento de la patología en pacientes trasplantados,
en los que la función renal puede estar comprometida y es preferible evitar el uso de contraste yodado.