INTRODUCCIÓN:
El cáncer de endometrio es la neoplasia ginecológica más frecuente en países desarrollados.
El 90% de los casos se dan en mujeres postmenopáusicas,
por ello en toda mujer en esa etapa con sangrado vaginal hay que descartar una neoplasia endometrial.
La técnica de elección para empezar el estudio es la ecografía,
si se detecta un espesor endometrial superior a 4 mm se debe biposiar.
La ecografía tiene una utilidad limitada sobe todo en los casos localmente avanzados y enfermedad a distancia en los que la resonancia magnética es de gran utilidad.
Los carcinomas endometriales se dividen según el tipo histológico en:
- Tipo 1:Incluye los carcinomas endometrioides que son los de grado medio-bajo y suelen tener un pronóstico favorable.
- Tipo 2: Aquí se incluye el carcinoma de células claras,
el seroso papilar y el grado 3 del adenocarcinoma endometrioide,
que son los más agresivos.
Suelen tener receptores estrogénicos negativos y se presentan en un estadio más avanzado.
El estadiaje es fundamental y debe tener unos criterios unificados para que sea fiable,
reproducible y práctico para poder tratar a las pacientes de forma adecuada. El sistema de estadiaje utilizado habitualmente es el de la FIGO (Federación Internacional de Ginecología y Obstetricia).
Se creó en 1958 habiendo sufrido varias actualizaciones,
la última y más reciente la de 2009,
que es la que revisaremos en este póster. La clasificación sigue basandose en la cirugía ya que continúa siendo el tratamiento de elección y establece la estadificación más precisa; Sin embargo se ha demostrado que la resonancia magnética es muy útil para el estadiaje preoperatorio aunque en los protocolos solo está indicada en caso de sospecha de enfermedad localmente avanzada.
En algunos paises se ha establecido la indicación de RM en todos los casos y sobre todo en los subtipos histológicos más agresivos.
PROTOCOLO DE IMAGEN DE RM.
Se coloca a la paciente en supino con una antena de superficie multicanal.
La vejiga se vacia y suele admnistrarse un fármaco que inhibe la peristalsis intestinal (glucagón).
Las secuencias habituales son coronal,
sagital y axial potencidas en T2 y una secuencia FSE potenciada en T2 con FOV grande para ver abdomen superior y poder detectar ganglios patológicos retroperitoneales,
hidronefrosis o lesiones óseas.
Incluyen también una secuencia de alta resolución FSE potenciada en T2 en un plano axial oblicuo perpendicular a la línea endometrial.
En caso de sospecha de invasión del estroma cervical se puede hacer una secuenca de alta resolución perpendicular al canal cervical y por último se realiza un estudio dinámico tras la admnistración de gadolinio intravenoso 3D eco de gradiente T1.
En algunos estudios han descrito que la secuencia dinámica ayuda a determinar mejor la invasión del miometrio,
sin embargo la valoración de la afectación cornual y de la zona de unión continua siendo díficil de establecer en estas secuencias.
Para finalizar se realiza una secuencia de difusión que debe ir siempre acompañada de su correspondiente mapa ADC.
CARACTERÍSTICAS DE IMAGEN DE LA NEOPLASIA ENDOMETRIAL EN RM:
La RM permite permite ver el tamaño del tumor,
localización,
invasión miometrial,
cervical y a distancia. El cáncer de endometrio donde mejor se visualiza es en la secuencia T2 de alta resolución,
aparece como una lesión discretamente hipointensa con respecto al endometrio normal y levemente hiperintensa con respecto al miometrio adyacente.
En T1 suele ser isointensa al miometrio por lo que es díficil de visualizar.
Tras la admnistración de gadolinio las lesiones neoplásicas captan mínimamente contraste en comparación con el miometrio normal apareciendo hipointensas con respecto a éste.
En las fases arteriales,
entre los 30 y 60 segundos,
el contraste entre el tumor y la capa interna del miometrio es máximo,
por lo que es el momento óptimo para delimitar la invasión miometrial interna.
Entre el primer y segundo minuto es cuando hay un mayor contraste entre el tumor y la capa externa del miometrio por lo que se puede delimitar mejor la afectación del mismo.
Las neoplasias brillan en difusión y son hipointensas en ADC con bajos valores,
esto es debido a su alto componente celular que conlleva disminución del espacio extracelular y restricción del momvimiento.
Los valores de ADC son más bajo cuanto más agresivo es el tipo histológico ya que eso implica una mayor celularidad.
La difusión nos permie determinar el grado de invasión miometrial,
la invasión cornual y es útil para diferenciar lesiones benignas de malignas sobre todo cuando no se pude admnistrar contrastre intravenoso o realizar biopsia de la lesión; Por otro lado siempre hay que tener presente que la necrosis tumoral y tumores de muy bajo grado pueden no restringir la difusión.
Para la valoración de ganglios linfáticos en difusión no hay unos criterios establecidos ya que hay estudios que dicen que los ganglios metastásicos presentan valores más bajos de ADC que los ganglios normales,
sin embargo otros estudios dicen que presentan valores similares,
dado que tanto benignos como malignos tienen alto componente celular.
REVISIÓN DE LA CLASIFICACIÓN DE LA FIGO:
La nueva clasificación del 2009 incluye tres diferencias fundamentales con respecto a las anteriores:
1.-Eliminación del estadio IC.
Los estadios anteriormente considerados como IA y IB se fusionan pasando a ser estadio IA,
ya que tanto la afectación de la parte interna del miometrio como la limitación de la lesión al endometrio tienen un pronóstico muy similar.
2.-Elminación de la subdivisión del estadio II en A y B.
La extensión al canal endocervical con afectación únicamente de la mucosa se considera estadio IB.
3.-El estadio IIIC se subdivide en IIIC1 y IIIC2 en función de la afectación de ganglios linfáticos pélvicos y para-aórticos respectivamente.
La nueva clasificación quedaría de la siguiente manera:
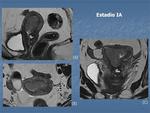
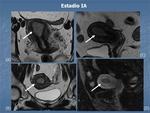
*ESTADIO I:
- IA: Invasión del miometrio inferior al 50%.
Fig. 1 Fig. 2
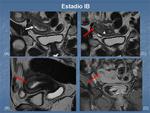
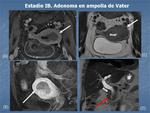
- IB: Invasión del miometrio superior al 50% sin llegar a la superficie del mismo.
Fig. 3 Fig. 4
La invasión del miometrio se determina midiendo la relación entre el espesor miometrial desde el tumor a la superficie del miometrio (sería el miometrio residual) con el espesor máximo del miometrio adyacente libre de tumor.
Si el miometrio residual es menor del 50%→IB; si es mayor del 50%→IA.
Es fundamental la diferenciación entre ambos ya que junto con el grado tumoral y el subtipo histológico,
conlleva un mayor riesgo de recaída.
El grado de invasión miometrial puede ayudar a predecir la afectación linfática y vascular (aunque ésta solo puede determinarse en el espécimen quirúrgico) la cual se correlaciona con el riesgo de afectación ganglionar.
La presencia de miomas,
adenomiosis,
malformaciones congénitas y otras lesiones que pueden distender y deformar el útero disminuyen la eficacia para asegurar el grado de invasión miometrial,
aunque en estos casos las secuencias con contraste y la difusión pueden ayudar a distinguir entre ambos.
El constrate también ayuda para diferenciar lesiones sólidas neoplásicas que realzan,
del contenido hemático,
debris...que no realzan.
Por otro lado la inflamación peritumoral puede hacer que se sobreestime la invasión miometrial tras la admnistración de gadolinio.
*ESTADIO II:
Indica invasión del estroma cervical que se visualiza como interrupción de la línea hipointensa estromal que aparece sustituida por masa discretamente hiperintensa en T2.
En las secuencias que mejor se visualiza es en axial oblicua siguiendo el eje del canal cervical y en sagital.
Fig. 5 Fig. 6
En la secuencia dinámica postcontraste,
a los 2 o 3 minutos,
la presencia del realce de la mucosa cervical normal permite descartar la invasión estromal y ayuda a diferenciar entre un pólipo o masa que protruye al canal endocervical de la invasión de la pared.
La afectación del estroma conlleva un mayor riesgo de invasión linfática y vascular y con ello mayor riesgo de metástasis ganglionares,
por ello en estos casos se suele realizar linfadenectomía bilateral de rutina.
*ESTADIO III:
Respresenta extensión local del tumor fuera del útero pero no fuera de la pelvis.
Se subdivide en:
- IIIA: Se caracteriza por invasión de la serosa (que se visualiza como interrupción de la línea miometrial por una lesión discretamente hiperintensa en T2) o invasión de los anejos.
Fig. 7
- IIIB: Hay afectación de los parametrios o de la vagina.
La invasión de la vagina se detecta como interrupción de la línea hipointensa de la pared.
Fig. 8
- IIIC: Se refiere a la afectación ganglionar que puede afectar a ganglios pélvicos → IIIC1 Fig. 9 o ganglios para-aórticos→ IIIC2.
Se diferencia entre ambos ya que tienen diferente pronóstico.
Los criterios de afectación ganglionar incluyen: el aumento en el número de ganglios,
tamaño superior a 1 cm en el eje corto,
bordes irregulares,
presencia de necrosis o señal similiar al tumor primario.
*ESTADIO IV:
Se subdivide en:
- IVA: Invasión de la mucosa vesical o rectal por contigüidad,
no es suficiente con que el tumor contacte con la pared tiene que invadirla. Fig. 11
- IVB: Enfermedad a distancia,
incluyendo adenopatías para-aórticas por encima de los vasos renales e inguinales.
También se considera enfermedad a distancia la presencia de ascitis e implantes peritoneales.
Esta afectación es más frecuente en tumores de alto grado y subtipos histológicos de alto riesgo y tienen un comportamiento similar a los tumores ováricos con "omental-cake".
Metástasis hepáticas,
pulmonares u óseas son poco frecuentes en el momento del diagnóstico.