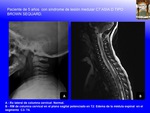
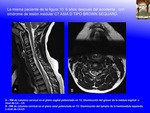
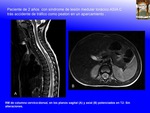
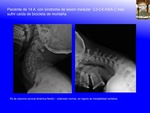
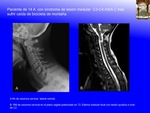
INTRODUCCIÓN:
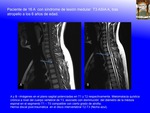
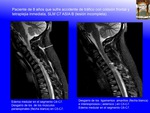
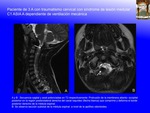
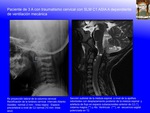
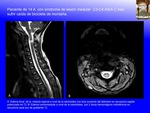
SCIWORA (spinal cord injury without radiographic abnormality) es un acrónimo inglés con el que se denomina el daño medular sin alteraciones radiográficas, de causa traumática,
en la que no existen alteraciones detectadas mediante Rx, en la Rx dinámica de flexión y extensión,
ni en el TAC (Fig. 13 , Fig. 14 ).
Pang y Wilberger usaron por primera vez el acrónimo de SCIWORA (Spinal Cord Injury Without Radiographic Abnormality) en el año 1982 (10),
excluyendo el daño causado por traumatismos penetrantes,
choque eléctrico,
complicaciones obstétricas y las anomalías congénitas.
Su incidencia es de alrededor del 35% de todas las lesiones medulares infantiles (1).
Aproximadamente el 72% de las lesiones espinales en el niño menor de 18 años ocurre en la región cervical.
La mortalidad asociada varía entre el 4 y el 41 %. Muchos de estos pacientes,
alrededor del 67%, tienen déficit neurológicos y alrededor del 66% tienen traumas severos cerebrales o en otros órganos concomitantes que no son detectados tempranamente.
Causas más frecuentes de traumatismo en columna vertebral en niños menores de 18 años (3).
|
|
Niños menores de 8 años
|
Niños mayores de 8 años
|
|
Accidentes de coche
|
61%
|
61%
|
|
Caídas
|
30%
|
11%
|
|
Lesiones deportivas*
|
3%
|
38%
|
* gimnasia,
buceo,
esquí y equitación.
En los adolescentes masculinos se producen también en los deportes de colisión como la lucha libre,
el boxeo y el futbol americano .
Características biomecánicas de la columna vertebral infantil.
Para facilitar la interpretación de la imagen radiológica y la comprensión de las características biomecánicas de la columna vertebral infantil es necesario comprender su desarrollo anatómico.
Los cuerpos vertebrales permanecen condrificados alrededor de la 5ta.
o 6ta.
semanas de gestación.
Alrededor de las 16 semanas de gestación aparecen los núcleos de osificación en todos los cuerpos vertebrales.
La osificación de la columna vertebral ocurre hasta la adolescencia.
En muchas vértebras se originan 4 núcleos primarios de osificación: 1 en cada hemiarco neural,
y 2 en el cuerpo vertebral,
uno ventral y otro dorsal.
Los núcleos de osificación del cuerpo vertebral se fusionan en la 24 semana de gestación (4).
Existen características especiales en el desarrollo de las vértebras C1 y C2.
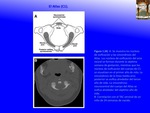
El Atlas (C1).
La osificación del arco anterior del Atlas comienza a los 3 meses de edad en el 33% de los niños y al año en el 81%.
La osificación completa del arco posterior ocurre a los 3 años.
Las sincondrosis entre el cuerpo y los elementos posteriores se osifican a los 7 años (4,
5,
6)(Fig. 2)
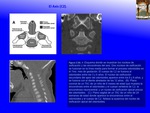
El Axis (C2).
El Axis es la única vértebra que tiene 2 núcleos de osificación adicionales que se fusionan en la línea media para formar el proceso odontoideo en las 21 semanas de gestación.
El cuerpo de C2 se fusiona al proceso odontoideo entre los 3 y 6 años.
La línea de fusión es visible hasta los 11 años y se mantiene durante toda la vida en un tercio de la población (4,6)(Fig. 3).
El núcleo de osificación secundario del apex del proceso odontoideo aparece entre los 6 y 8 años,
y se fusiona con el proceso odontoideo alrededor de los 12 años.
El fallo de la fusión origina un osículo terminal,
alteración que suele ser benigna,
pero que ha sido asociada con inestabilidad atlanto-axial (4,6).
El arco posterior de C2 se fusiona en la línea media a los 2 ó 3 años de edad,
y este se fusiona con el cuerpo entre los 3 y 6 años.
El anillo epifisario inferior es un núcleo de osificación secundario que aparece en el platillo vertebral inferior de C2 en la pubertad y se fusiona con el cuerpo a los 25 años de edad (4,6).
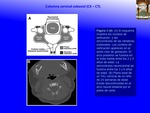
La columna cervical subaxial (C3 – C7) .
El desarrollo de la columna cervical desde C3 hasta C7 es muy similar.
Los núcleos de osificación aparecen en el 5to.
mes de gestación.
El arco posterior se fusionan en la línea media a los 2 ó 3 años de edad,
y se fusiona con el cuerpo vertebral entre los 3 y 6 años de edad.
Los núcleos de osificación secundarios se desarrollan en los procesos transversos anteriores,
ápice de los procesos espinosos,
y en los anillos epifisarios superior e inferior.
Los procesos transversos anteriores se fusionan con la vértebra a los 6 años de edad,
los otros 3 núcleos se fusionan a los 25 años (4,6) (Fig. 4 ).
¿Cuáles son las características biomecánicas de la columna vertebral infantil?
La columna vertebral pediátrica posee gran hipermovilidad que disminuye con el aumento de la edad.
Esta hipermovilidad dependiente de la edad se origina por la inmadurez de los huesos,
los ligamentos y los músculos (4).
Las bases biomecánicas del SCIWORA son inherentes a esta hipermovilidad,
lo cual permite la auto-reducción del desplazamiento vertebral que se produce con las fuerzas externas.
Este desplazamiento estrecha fugazmente el canal raquídeo y origina que la médula espinal impacte con la superficie ósea opuesta del canal espinal produciendo un daño neurológico severo (1).
Las características biomecánicas de la columna vertebral infantil:
1.Los ligamentos y las cápsulas articulares son muy elásticas y pueden resistir un estiramiento considerable sin desgarrarse (1).
2.El alto contenido de agua en el anillo y disco intervertebral les permite una amplia expansión longitudinal ,
permitiendo a la columna ósea de los neonatos alargarse hasta 50 mm sin romperse,
mientras que la médula espinal (m.e.) solo puede tolerar 6,5 mm de elongación antes de romperse (1,
13).
3.Las facetas articulares están aplanadas y más bien horizontalizadas,
permitiendo un fácil desplazamiento tanto durante la flexión como en la extensión (1,
4).
4.El cuerpo vertebral de los niños es acuñado anteriormente ,
por lo que es más fácil que se produzca un desplazamiento anterior de un cuerpo vertebral con respecto a otro (1,
4).
5.El proceso uncinado de C2 presente en los adultos,
que origina restricción a los movimientos laterales y rotacionales está ausente en los niños menores de 10 años (1).
7.En los individuos menores de 18 años los platillos vertebrales constituyen la zona de crecimiento,
se trata de una zona hipervascularizada,
que por sus características histológicas (ausencia de fibras lamelares) constituye una localización propensa a las roturas condrales (1,
16).
8.El tamaño de la cabeza relativamente grande junto con la hipermovilidad de la región cervical superior actúa como eje para la flexión – extensión de la unión cráneo-cervical (1,4).
9.Ausencia de desarrollo de los procesos espinosos (1).
La influencia de la edad en el patrón de daño medular.
La columna cervical superior (C1-C3) tiene una especial hipermovilidad durante la flexión en los niños menores de 8 años,
por eso son más susceptibles a las lesiones por flexión (1,4).
El eje de máxima flexión está en C2 y C3 (1).
La orientación horizontal de las facetas articulares y el acuñamiento anterior de los cuerpos vertebrales es más prominente en las 4 primeras vértebras cervicales en este grupo de edad (1,
15).
En neonatos existe un excesivo deslizamiento entre el cóndilo occipital y la masa lateral de C1 (1).
Existen,
además,
otras características anatómicas que predisponen a la isquemia de la porción más craneal de la médula espinal durante la hiperextensión en este grupo de edad.
El surco para la arteria vertebral de C1 se localiza detrás del proceso articular ,
por lo que la entrada al cráneo en neonatos es muy aplanada,
lo que origina que durante la hiperextensión la arteria pueda quedar aplastada entre el cóndilo occipital y el arco de C1,
tal como se ha visto en algunos pacientes con síndrome de muerte súbita (1,
16).
Las propiedades biomecánicas de la columna vertebral infantil constituyen las bases de la fisiopatología del SCIWORA.
Hay que tener en cuenta 2 premisas básicas:
1- La gran maleabilidad de la columna vertebral en los niños menores de 9 años impide la fractura ósea y la rotura de los ligamentos cuando se les somete a grandes fuerzas,
pero debido a esta deformidad conformacional,
se puede producir un desplazamiento intervertebral lo suficiente como para poner en peligro la médula espinal sin que exista alteraciones detectadas por Rx.
2- La constitución robusta de la columna vertebral de los niños mayores de 9 años brinda mayor protección a la médula espinal,
pero hace más probable la fractura ósea cuando se les somete a grandes fuerzas.
Sobre estas bases podemos hacer las siguientes predicciones clínico-patológicas en el SCIWORA:
En los niños menores de 9 años:
- Existen menos fracturas .
- Existen más SCIWORA.
- Las lesiones neurológicas son más severas.
- Presentan más lesiones en la médula espina cervical superior,
debido a que la columna cervical superior (C1-C4) es más inestable.
En los niños de 0 a 8 años los estudios han demostrado una mayor afectación del complejo occipito-atlanto-axial y alteraciones ligamentosas puras predominando con respecto a las fracturas (4).
En los niños mayores de 8 años el patrón y la distribución de las alteraciones son más parecidos al que se observa en el adulto (4).
En estos pacientes el eje de flexion – extension se encuentra a nivel de C5-C7 (4),
por lo tanto el daño suele producirse por debajo de la union cráneo-vertebral y las alteraciones suelen ser óseas3 (4).
Mecanismos de daño en distintos tipos de traumatismos.
En el análisis del vector de fuerza y la correlación clínica del SCIWORA están implicados 4 mecanismos:
- Hiperextensión.
- Flexión.
- Distracción.
- Isquemia de la médula espinal.
Hallazgos radiológicos en tejidos blandos de sosten de la columna vertebral y en la médula espinal.
El uso de la RM en el SCIWORA ha demostrado alteraciones en los tejidos de soporte no óseos de la columna vertebral infantil o juvenil que constituyen la base de la “inestabilidad oculta” de la columna vertebral (1).
Estos hallazgos son:
1- Rotura del ligamento longitudinal anterior y/o posterior.
2- Hernia del disco intervertebral (Fig. 5) .
3- Desgarro de los músculos paravertebrales y los ligamentos interespinales ( Fig. 6, Fig. 7).
4- Rotura de la membrana tectorial.
5- Cizallamiento de la zona de crecimiento subepifisaria de los platillos vertebrales.
Con la RM se han demostrado también 5 clases de alteraciones en la médula espinal:
a.
Sección completa de la médula espinal (m.e.) ( Fig. 7, Fig. 8).
b.- Hemorragia mayor en la m.e.
( de 10 mm o más en cualquier plano).
c.- Hemorragia menor en la m.e.
(menor de 10 mm en cualquier plano) (Fig. 9).
d.- Solo edema en la m.e.
( Fig. 10, Fig. 11 )
e.
- M.E.
Normal (Fig. 12).
Patrón de daño medular y su relación con el pronóstico.
Los hallazgos en la m.e.
son altamente predictivos del pronóstico (1):
- Los pacientes con sección completa de la médula espinal y/o hemorragia mayor en la m.e tienen peor pronóstico.
- En los pacientes con hemorragia menor en la m.e. el 40% tienen una mejoría a estados moderados.
- En los pacientes que presentaban únicamente edema medular ,
el 75 % alcanzó grado moderado y el 25 % evolucionó a la normalidad.
- Todos los pacientes con m.e.
normal tuvieron recuperación completa.