RELEVANCIA DE LA HIPERPLASIA BENIGNA DE PRÓSTATA:
Muy frecuente:
Es muy frecuente a partir de la 5ª década → 80-95% a los 80 años
Es la causa más frecuente de obstrucción del tracto urinario inferior en el varón
Es la causa más frecuente de microhematuria en varón > 50 años
Síntomas molestos:
Síntomas obstructivos (LUTS): retraso incio micción,
↓ fuerza y calibre del chorro,
micción entrecortado,
micción prolongada sensación de vaciado incompleto,
incontinencia por rebosamiento
Síntomas irritativos: polaquiuria,
nicturia,
incontinencia de urgencia
Complicaciones importantes:
Infección del tracto urinario (ITU),
litiasis vesicales,
hematuria,
incontinencia urinaria,
insuficiencia renal (IR),
retenciáon aguda de orina(RAO).
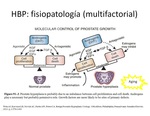
FISIOPATOLOGÍA (figura 1):
La hiperplaisa benigna es una patología en la que están implicados múltiples mediadores que actúan de forma endocrina,
paracrina y autocrina,
como pueden ser los andrógenos,
KGF (factores de crecimiento de los keratinocitos),
EGF (factores de crecimiento epidérmico),
IGF (factores crecimiento parecidos a la insulina),
TGF (factores de crecimiento transformante),
que hacen que se pierda el equilibrio entre proliferación y muerte celular de forma que hay un aumento del tamaño prostático.
Además,
parece que en la HBP existe cierto grado de inflamación que,
a través de citoquinas,
promueve la proliferación celular
Hay que tener claro que el crecimiento prostático es una causa clara de LUTS.
Sin embargo,
en pacientes de edad avanzada,
hay que tener en cuenta la importante contribución del envejecimiento,
que asocia
- Disfunción vesical
- Disfunción del SN
- Enf sistémicas concomitantes
Que en muchos casos tienen más impacto en los LUTS que el tamaño prostático.
Los andrógenos no son la causa de la HBP,
pero es necesario que la cascada de señalización intracelular de los andrógenos esté intacta,
ya que mediante esta vía los andrógenos actuan como potentes promotores de la proliferación celular.
La HBP cursa con proliferación de cél epiteliales y estromales de la zona transicional,
que es la que rodea la uretra y,
por tanto,
la responsable en último término de los síntomas obstructuvos.
TRATAMIENTO:
Manejo según la American Urological Association (AUA) (figura 2).
Espera vigilante (wachful waiting): (↓ tanto los síntomas como la progresión)
– Educación sobre el tipo de afección del paciente (hábitos de vida).
Fitoterapia: R-sitosterol,
los acidos grasos y las lecitinas.
Tratamiento farmacológico
– Bloqueantes α-adrenérgicos
– Inhibidores de la 5-α-reductasa (5-ARI)
– Antagonistas muscarínicos
– Vasopresina y análogos
– Terapias combinadas
– Inhibidores de la fosfodiesterasa 5 (IPDE-5)
Tratamiento quirúrgico
– Resección transuretral de próstata (RTUP)
– Prostatectomía abierta
Otros tratamientos
– Terapia transuretral de microondas (TUMT)
– Ablación transuretral con aguja (TUNA) de la próstata
– Enucleación con láser holmio (HoLEP) y resección de la próstata con láser holmio (HoLRP)
– Vaporización dé la próstata con laser verde de 532 nm
– Stent prostáticos,
inyecciones intra-prostáticas de etanol,
inyecciones de toxina botulínica.
- Embolización arterial de próstata (EAP).
EMBOLIZACIÓN ARTERIAL DE PRÓSTATA (EAP):
- CONCEPTO:
Técnica que provoca isquemia,
necrosis y fibrosis,
con destrucción del músculo liso glandular (↓ tono y la contracción periuretral) y receptores neuronales ( ↓ sensación obstructiva percibida por el paciente).
- TÉCNICA:
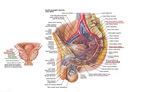
(Figura 3: Anatomía.)
Acceso vía arteria femoral hasta arterias prostáticas (figura 4).
Embolización mediante micropartículas (200 micras) (figura 5).
- INDICACIONES:
- HBP con LUTS moderado graves (componente obstructivo)
- Refractaria refractarios a tratamiento médico
- Próstatas grandes
- Bajo flujo máximo (Qmax).
- Alto residuo postmiccional (RPM).
- Rechazo de la cirugía
- Alto riesgo quirúrgico
- HBP con complicaciones: RAO
- Prequirúrgico.
- RESULTADOS:
Se ha descrito mejoría en:
Flujo máximo (Qmax)
Residuo postmiccional (RPM)
International Prostatic Symtom Scale (IPSS)
International Index of Erectile Function (IIEF)
Quality of life (QoL)
PSA.
Volumen prostático.
- COMPLICACIONES:
De la angiografía:
– Sitio punción: dolor,
sangrado,
hematoma,
pseudoaneurisma,
infección
– Contrastes: shock anafiláctico
Complicaciones menores: poco frecuentes (por migración de partículas)
– ITU
– Hematuria
– Hematospermia
Complicaciones mayores: muy poco frecuentes
– Isquemia parcial de la pared vesical,
por embolización de la arteria vesical inferior
- NUESTRA EXPERIANCIA:
Varón de 62 años que acude por sintomatología compatible con HBP.
La biopsia prostática confirma el diagnóstico y descarta malignidad.
Rechaza la cirugía debido a que es testigo de Jehová.
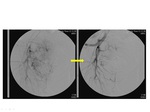
Se le realiza embolización de ambas arterias prostáticas.
En la revisión a los tres meses presenta mejoría clínica y de los múltiples parámetros analizados (figuras 6 y 7).