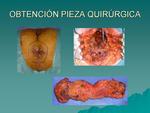
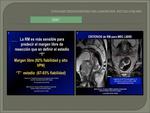
La RM pélvica de alta resolución (RM-AR) es considerada actualmente la técnica de imagen elección en el estadiaje local del cáncer de recto.
Su importancia (Fig. 1) está dada por su capacidad en determinar con precisión si el margen quirúrgico de resección se encuentra libre o comprometido por el tumor,
sin embargo,
actualmente oncólogos,
radioterapeutas y cirujanos exigen información que va más allá del simple estadiaje y de la relación del tumor con la fascia.
La RM- AR mejora la selección e indicación de la terapia preoperatoria para cada paciente,
evitando tratamientos preoperatorios innecesarios.
La RM rectal de alta resolución hace referencia a la obtención de cortes finos con antenas de superficie y sin necesidad de distensión luminal,
que permite definir las diferentes capas de la pared rectal así como un amplio campo de visión perirrectal.
La RM-AR nos ofrece una excelente visión de la anatomía,
morfología y señal de las vísceras y fascias pélvicas.
Su ventaja respecto a otras técnica de imagen es su alta resolución espacial por la que es capaz de estadiar tanto tumores superficiales como avanzados.
Realizamos una amplia revisión de los puntos clave del estadiaje local y presentamos imágenes de los estudios realizados en nuestra institución,
así como de la técnica necesaria para obtener imágenes satisfactorias y finalmente como realizar un correcto informe estructurado por parte de radiólogo general, independientemente que se dediquen a la imagen abdominal.
Fig. 2 Fig. 3.
Hacemos énfasis en como optimizar la obtención de datos tales como: la altura del tumor,
su relación con la reflexión peritoneal y la infiltración de esfínteres,
que serán cruciales para decidir la mejor opción quirúrgica.
Describimos “trucos” para mejorar la calidad de los estudios,
insistiendo en adaptar el estudio a cada paciente.
Técnica:
- MRI de alta resolución espacial y de contraste,
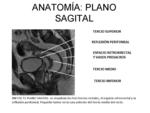
visión multiplanar y gran FOV. 3 planos: perpendicular al recto en el sitio del tumor AXIAL Fig. 4,
CORONAL (paralelo al conducto anal) Fig. 5, y SAGITAL (siguiendo eje del recto inferior y conducto anal) Fig. 6.
- Cortes finos FSE T2 de 3mm perpendiculares al eje mayor del tumor.
- Matriz alta de 256 x 256.
FOV 16cm. Obtener un voxel pequeño para analizar bien todo.
- No contraste i.v. Las secuencias con gadolinio no son necesarias para determinar la invasión parietal del tumor ni la extensión extramural.
- DWI: valores b: 600,800.
- No espasmolíticos.
- No bobina endorrectal.
Las principales secuencias utilizadas son:
- Axial FSE T2 de alta resolución con cortes finos de 3mm,
sin intervalo,
sobre el tumor rectal y tejidos perirrectales.
Estas imágenes son obtenidas perpendicular al eje longitudinal del recto sin saturación grasa.
- Coronal adicional FSE T2 para tumores del recto bajo, con origen próximo al plano de los músculos elevadores.
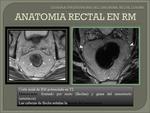
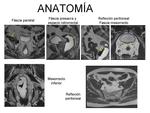
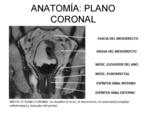
Anatomía rectal en la RM: Fig. 7.
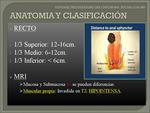
El recto es la parte del tracto gastrointestinal que se extiende desde el final del canal anal a la unión recto-sigma,
con una longitud aproximada de 15 cm. Fig. 8.
El recto se divide en tres segmentos: el tercio inferior,
el medio y el superior,
con longitud de 7-10 cm,
4-5 cm y 4-5 cm respectivamente.
Fig. 9.
La parte distal del recto está caracterizada por la inserción del musculo elevador del ano en la pared muscular del recto,
el cual forma una de las paredes de la fosa isquiorrectal.
El reconocimiento de este límite inferior del recto es importante,
ya que hay que determinar la distancia entre la lesión tumoral y el músculo elevador del ano,
siendo este dato de vital importancia para el planteamiento quirúrgico.
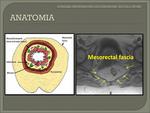
El recto está rodeado por tejido graso que se denomina mesorrecto,
el cual contiene ganglios linfáticos,
vasos y septos fibrosos.
A su vez el mesorrecto está rodeado por la fascia mesorrectal (FMR).
Fig. 10.
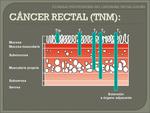
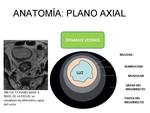
La pared rectal consiste en tres capas reconocidas por la RM en secuencias potenciadas en T2: Fig. 11.
- Capa interna hiperintensa que representa la mucosa y submucosa
- Capa intermedia hipointensa que representa la muscular propia
- Capa externa hiperintensa que representa la grasa perirrectal.
- La FMR es identificada como una línea fina hipointensa que envuelve el mesorrecto.
Fig. 12 .
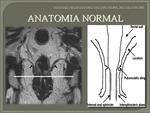
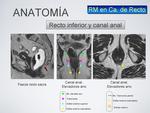
El canal anal (Fig. 13) es una estructura cilíndrica que se extiende desde la inserción al musculo elevador del ano en el recto hasta el margen anal externo.
El componente más importante del complejo esfinteriano es el musculo puborectal (Fig. 14). Éste músculo se inserta dentro del musculo elevador del ano que tiene morfología de embudo,
el cual se ancla al complejo esfinteriano en la porción interna de la pelvis.
Fig. 15.
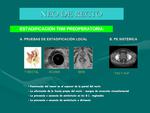
Estadiaje T: Fig. 16.
Las técnicas preoperatorias dirigidas al estadiaje del Cáncer Rectal (Fig. 17) deben de permitir identificar y seleccionar a aquellos pacientes que se beneficiarían de la cirugía sola de aquellos pacientes con cáncer rectal avanzado (invasión de la grasa mesorrectal en más de 5mm,
>T3c), que se beneficiarían de un tratamiento citoreductor preoperatorio.
(Fig. 61). La RM rectal de alta resolución es la técnica de imagen elección para realizar el estadiaje preoperatorio.
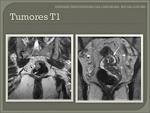
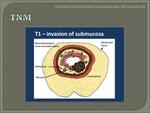
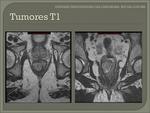
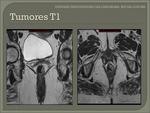
- T1: invasión de la submucosa.
En la RM los tumores T1 se caracteriza por la integridad de la capa muscular,
es decir no aparece interrumpida.
Fig. 18 Fig. 19 Fig. 20 Fig. 21.
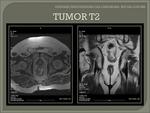
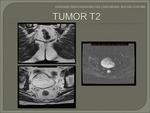
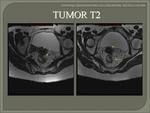
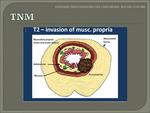
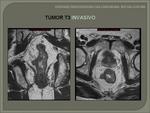
- T2: invasión de la muscular propia.
Se observa una invasión de la capa muscular,
con pérdida de su interfase con la capa submucosa.
Esta capa aparece reducida en grosor,
aunque su borde externo y la grasa perirrectal está intacta.
Fig. 22 Fig. 23 Fig. 24 Fig. 25.
.
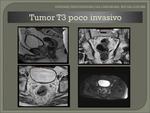
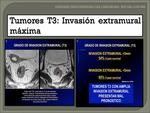
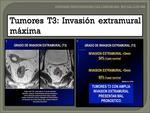
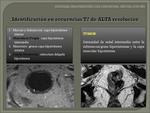
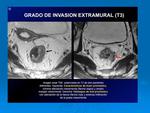
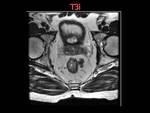
- T3: penetra la muscular propia e invade la subserosa o tejidos perirrectales no-peritoneales.
La diferencia entre un T2 y T3 es la infiltración de la grasa mesorrectal.
La incapacidad de visualizar la interfase entre la capa muscular y la grasa perirrectal con un margen nodular son las características de este estadio.
Fig. 26 Fig. 27 Fig. 30.
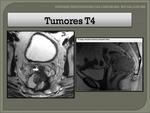
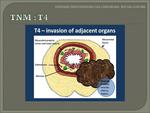
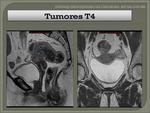
- T4: invasión directa otras órganos o estructuras.
Fig. 29 Fig. 31 Fig. 32.
La mayoría de los errores en el estadiaje con RM residen en la diferenciación de un estadio T2 y un estadio T3 mínimo,
siendo el principal error el sobreestadiaje y aumento de falsos +, (Fig. 25). La causa de este error es la reacción desmoplásica/fibrosis,
que es difícil de distinguir en la RM entre la espiculación de la grasa perirrectal causada por fibrosis (pT2) y la espiculación por fibrosis que contenga células tumorales (pT3).
Cabe reseñar que los tumores bajos a la altura del canal anal,
por debajo del puborrectal,
hay poca grasa entre la muscular propia que rodea al esfínter interno y el esfínter externo,
y se considera invasión de órganos vecinos (T4).
Es por eso que se aplica radioterapia en tumores T2 localizados en el tercio inferior del recto, así como los tumores por encima de la reflexión peritoneal e invaden la muscular,
inmediatamente ya está la serosa,
no hay grasa del mesorrecto,
por tanto es un T4.
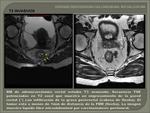
Parámetros adicionales en el estadio T3: Fig. 33.
Cuando se establece en la RM que el tumor es un estadio T3,
se deben de determinar otros parámetros para determinar si se trata de un T3 precoz o avanzado.
Estos parámetros son:
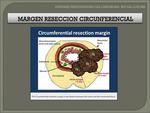
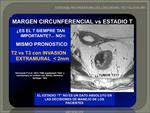
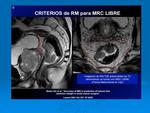
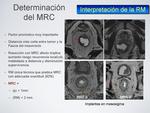
1. El margen de resección circunferencial (MRC).
Fig. 34.
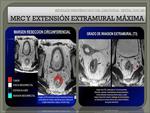
2. La extension extramural maxima tumoral (EEM).
Fig. 58 Fig. 42.
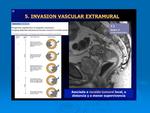
3. La invasión vascular extramural (IVEM).
Fig. 35.
SUBCLASIFICACION T3 Fig. 50.
- T3 "bueno":Fig. 60.
-
- Mínima infiltración extramural
- Amplio margen de distancia a la fascia del mesorrecto
BAJO RIESGO DE RECIDIVA LOCAL: PRONOSTICO BUENO.
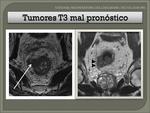
- T3 "malo": Fig. 45.
-
- Extensa infiltración extramural (15mm)
- Distancia pequeña a la fascia del mesorrecto (2mm) o infiltrándola
MRC: Fig. 34.
La RM-AR es más sensible para predecir el margen libre de resección que en definir el estadio "T".
Fig. 44.
En la evaluación del estadio T3,
un parámetro particularmente importante es la distancia mínima entre el tumor y de los ganglios linfáticos que que consideramos infiltrados a la FMR.
Esta medida es importante para determinar aquellos casos que tiene alta probabilidad de recurrencia después de la escisión mesorrectal total (ETM).
Existe una fuerte evidencia que los tumores próximos a la FMR,
es probable que el MRC esté afectado y por tanto presenten alta tasa de recurrencia local postquirúrgica.
Beets et al establecieron la mínima distancia de 6mm entre el tumor y la FMR para predecir su infiltración.
Esta medida puede servir como valor de corte para predecir la infiltración dela FMR.
Weider et al compararon la recurrencia local y la tasa de supervivencia en un grupo de pacientes que fueron divididos en 3 grupos acordes con la mínima distancia del tumor a la FMR: Fig. 34 .
- grupo 1 <1mm.
- grupo 2 1-5mm.
- grupo 3 >5mm.
La RM se correlacionó con la anatomía patológica en la afectación del MRC con una sensibilidad del 100% y especificidad del 88%.
La tasa de recurrencia local fue del 33%,
5% y 6% y la supervivencia a los 5 años fue del 39%,
70% y 90%,
para los grupos 1,
2 y 3 respectivamente.
Parece que la afectación del MRC en la anatomía patológica es un factor pronóstico independiente que predice la tasa de recurrencia local y la aparición de metástasis a distancia,
y por tanto influye en la tasa de supervivencia después de la primera resección quirúrgica del cáncer de recto.
Fig. 64.
La extensión extramural del tumor
La mayoría de los tumores de recto en su presentación son T3.
La extensión extramural máxima (EEM) de la extensión tumoral es definida en el análisis anatomopatológico como la distancia desde el borde externo de la muscular propia al borde externo del tumor.
Según estudios anatomopatológicos los pacientes con más de 5mm de EEM deberían de ser identificados porque tienen marcadamente peor pronóstico que aquellos pacientes con un tumor T3 con menor o igual a 5mm de EEM.
Además la distinción entre un estadio T2 y un T3 con menos de 2mm de EEM no es relevante.
Fig. 43.
El grupo de estudio MERCURY dividió los tumores T3 en cuatro grupos dependiendo dela EEM: Fig. 63.
- T3a: <1mm
- T3b:1-5mm.
- T3c: más de 5mm y menos de 15mm.
- T3d: >15mm
Este grupo también evaluó de forma prospectiva la capacidad de la RM para predecir la EEM en pacientes con cáncer rectal comparándolo con la anatomía patológica como referencia estándar.
La RM predecía la EEM con una diferencia en 0.5mm con respecto a la anatomía patológica.
Esta diferencia de 0.5mm demuestra la alta capacidad preoperatoria de la RM para la EEM,
ya que se correlaciona bien con la extensión tumoral determinada anatomopatológicamente.
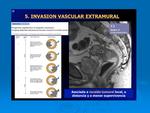
Invasión vascular extramural (IVEM):
Se trata de un factor pronóstico independiente que establece el análisis histológico.
Predice la afectación de metástasis a distancia y una tasa de supervivencia baja.
La afectación vascular se ha visto incluso en estadios menores a T3.
Reconocer la invasión vascular en la RM preoperatoria es importante y sus características incluyen: Fig. 35.
- borde nodular del tumor debido a la invasión dentro de pequeños venas no caracterizables.
- presencia de intensidad de señal en el interior de un vaso
- aumento de calibre y tamaño de un vaso.
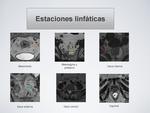
Estadiaje N: Fig. 39.
Predecir el estadiaje ganglionar es actualmente un gran problema para la RM,
pero existen parámetros descritos que se pueden utilizar.
El número de ganglios afectados tiene significativa influencia en el pronóstico.
Además los ganglios linfáticos afectados que se localicen fuera de la FMR requieren una linfadenectomía.
Brown et al evaluaron la intensidad de señal y las características de los contornos/bordes ganglionares en la RM-AR en pacientes con cáncer rectal y los compararon con el tamaño ganglionar para predecir si el ganglio tenia infiltración tumoral.
El tamaño en la RM de los ganglios con metástasis varía enormemente; el valor predictivo del tamaño enla RM es bastante pobre porqué hay solapamiento de tamaño entre ganglios benignos y malignos.
Fig. 38.
Los ganglios que presentan una intensidad de señal mixta (91%) fueron malignos.
Estas áreas mixtas de intensidad de señal corresponden en el estudio histológico a depósitos tumorales con áreas de necrosis y/o mucina extracelular.
La evaluación del contorno de los ganglio muestra un mayor poder predictivo,
el 6% de los ganglios con bordes lisos contenían metástasis comparado con el 92% con bordes irregulares,
con una S del 75% y E del 98%.
Cuando se combinan las características de los bordes (irregulares) y la intensidad de señal (mixta) la sensibilidad para detectar ganglios metastásicos fue del 91% y la especificidad del 95%.
Aunque pocos estudios han sido publicados sobre el uso de las secuencias de difusión para detectar los ganglios metastásicos.
No hay un consenso establecido sobre lo que la técnica ofrece en los canceres pélvicos.
De acuerdo con Whittaker et al los ganglios benignos y malignos pueden presentar alta señal de intensidad con valores altos de b (>1000 s/mm2).
Además la presencia de necrosis en un ganglio representa un potencial falso negativo.
Informe radiológico en la RM de alta resolución:
Antes de dar cualquier estadiaje tumoral TNM en la RM,
(Fig. 57) el tumor rectal debe haber sido confirmado histológicamente con colonoscopia y toma de biopsias.
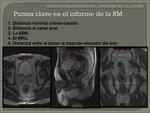
En el informe radiológico de la RM rectal se debe de incluir lo siguientes puntos: Fig. 41.
- El diámetro longitudinal máximo del tumor.
- La distancia desde el borde distal del tumor al canal anal.
- Estadiaje T.
- La profundidad extramural máxima (EEM).
Fig. 53.
- La distancia tumoral/ganglionar al MRC y si éste está comprometido o no,
MRC+.
Fig. 58.
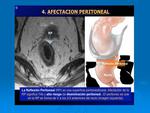
- Presencia y/o ausencia de IVEM.
- Afectación o no de la reflexión peritoneal anterior y localización del tumor respecto a la misma.
Fig. 51
- Descripción si es posible del estadiaje ganglionar (Fig. 40) ,
así como la distancia de un ganglio sospechoso a la FMR.
- Distancia del tumor al plano del músculo elevador del ano.
- Otros hallazgos pélvicos (adenopatías fuera del mesorrecto).
TRATAMIENTO DEL CANCER RECTAL
Los pacientes con cáncer rectal se clasifican en 5 grupos principales con diferentes abordajes terapéuticos:
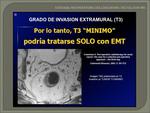
1. T1-T2-T3 mínimo/bueno/N0/M0: (Fig. 59) son cánceres fácilmente resecables con microdisección transanal endoscópica (MET) o la excisión mesorrectal total (EMT) por vía abdominal.
En estos pacientes el tratamiento adyuvante se realizará si el estudio histológico demuestra un T3c-d/N0/M0 o T1-T2-T3/N1-N2/M0 para un control local y mejor supervivencia.
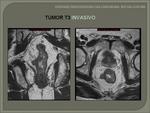
2. T3 invasivo/N0/M0 o cualquier T/N1-N2/M0: la mayoría de estos pacientes están en la categoría de tumor en el límite de la resecabilidad,
con resección de márgenes no seguros (cáncer rectal localmente avanzado) con mínima seguridad en los MRC establecidos porla RM rectal.
Estos pacientes se benefician de un tratamiento neo-adyuvante combinando radioterapia y quimioterapia,
basada en 5-FU,
seguido de la cirugía con abordaje abdominal.
La terapia neo-adyuvante ha demostrado reducir el tamaño y el estadiaje del tumor.
La radioterapia combinada con 5-FU ha demostrado mejores resultados en la reducción del estadio tumoral,
respuesta completa en el análisis histológico y un mejor control local de la patología que con la radioterapia sola.
3. T4/N1-N2/M0: pacientes con canceres fijos no resecables en los que la cirugía sola no es capaz de dejar la pelvis libre de tumor.
Este grupo se pueden convertir en resecables después de la quimioradioterapia.
La cirugía está recomendada si es posible tras la respuesta favorable al tratamiento neo-adyuvante.
4. cualquierT/cualquierN/M1 con metástasis sincrónica resecable: estos pacientes pueden seguir diferentes tratamientos:
- i) Una cirugía sincrónica de la metástasis y del cáncer rectal.
- ii) Tratamiento neo-adyuvante seguido de cirugía de la metástasis y rectal
- iii) Quimio y radioterapia después de ambas estrategias.
5. cualquierT/cualquierN/M1 con metástasis sincrónica no resecable:
- i) Si el paciente es asintomático se inicia el tratamiento con quimioterapia.
- ii) Si el paciente es sintomático se puede realizar una resección del segmento rectal afectado,
una recanalización con laser,
una colostomía o la colocación de un stent en asociación de quimioterapia.
Procedimientos quirúrgicos: Fig. 46 Fig. 62.
Existen muchos abordajes quirúrgicos para el tratamiento del cáncer rectal,
la elección dependerá de la localización y extensión del tumor.
Entre ellos se incluyen: polipectomía,
excisión transanal,
MET y procedimientos radicales (resección anterior baja y resección abdominoperineal).
Cuando se realiza un procedimeinto radical se considera la realización de procedimientos de preservación de órganos para mantener el complejo esfinteriano.
- 1) Excisión transanal: (Fig. 47), indicado para estadios tempranos localizados a menos de 6-8 cm del margen anal y ocupación de menos de 30% de la circunferencia rectal.
Si la anatomía patológica revela factores pronósticos negativos se recomienda una resección más radical.
- 2) MET: indicado en estadios tempranos,
particularmente en estadios T1 localizados en el tercio proximal del recto.
Si la anatomía patológica revela factores pronósticos negativos se recomienda una resección más radical.
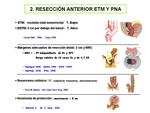
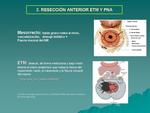
- 3) Resección anterior baja:la EMT es el tratamiento de elección ( Fig. 48 ) que incluye la resección del tumor en bloque,
el mesorrecto que lo rodea (que incluye las estructuras linfáticas,
vasculares y la grasa perirrectal) y la FMR,
seguido de una anastomosis colorrectal.
La EMT ha demostrado reducir la tasa de recurrencia local y la supervivencia a 5 años comparada con la cirugía convencional sin EMT.
Para tumores localizados en el recto superior y medio la resección anterior baja hay que extender 4-5 cm de margen de seguridad y para tumores rectales bajos 2cm para preservar los esfínteres.
- 4) Resección abdominoperineal: su indicación común incluye en tumores rectales bajos que invade los esfínteres o el elevador del ano y tumores voluminososen pelvis estrechas.
Se reseca la unión rectosigma,
el recto y el ano,
el mesenterio que lo rodea,
mesorrecto y tejidos blandos perianales.
El recto se reseca por vía anterior y el ano por abordaje perineal.
La resección del ano y del elevador es la norma.
Es necesario la realización de una colostomía.
- 5) Otros abordajes: también se puede realizar la cirugía por laparoscopia.
Esto es recomendado en centros con gran experiencia y en los ensayos clínicos.
Recientemente se está desarrollando la cirugía endoscópica transluminal (NOTES) como nueva técnica para el tratamiento del cáncer rectal.