INTRODUCCIÓN
¿POR QUÉ REALIZAR ENTERORM?
- Se ha demostrado superior a los estudios convencionales con bario y es complementaria a la colonoscopia.
- Fármacos inmunomoduladores + enfermedad recurrente → Monitorización de la actividad y severidad.
- Precisión diagnóstica similar al TC evitando radiar al paciente.
- Las clasificaciones clíncas que cuantifican su actividad son imprecisas.
¿QUÉ QUIERE SABER EL CLÍNICO?
- Presencia,
localización y extensión de la enfermedad.
- Presencia de complicaiones → Estenosis,
abcesos,
fístulas.
- Actividad de la enfermedad → Activa vs.
crónica.
PROTOCOLO
CONTRASTE ORAL: COMPOSICIÓN,
VOLUMEN Y TIEMPO
- Es esencial el uso de un contraste oral que permita una distensión abdominal homogénea.
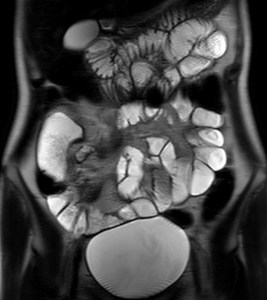
Fig. 1: T2 Single Shot coronal que muestra una homogénea distensión de las asas abdominales.
- Un contraste oral que consiga una luz intestinal oscura en las secuecias T1 es fundamental para valorar la mucosa y el realce parietal postcontraste.
- El agua no consigue una adecuada distensión del íleon terminal: se absorbe rápidamente en el intestino delgado.
- Se dispone de tres tipos de agentes orales:
- Contrastes negativos (↓T1; ↓T2)
- Contrastes positivos (↑T1; ↑T2)
- Contrastes bifásicos (↓T1; ↑T2) → son los más utilizados por su mayor accesibilidad,
mejor definición global y bajo coste.
- Los más usados y descritos en la literatura son el manitol y el PEG.
- Tiempo de llegada del PEG al ciego: 55 - 65 min.
- Una sola adquisición a los 45min.
tras la toma del contraste oral es normalmente efectivo y a su vez pragmático.
- Nuestro protocolo: 45mg.
de PEG en 1,5 l.
de agua,
bebiendo un vaso (150ml.) cada 5 min.,
45 min.
previo al estudio.
- Buena tolerancia con molestias abdominales ocasionales y diarrea en las siguientes horas.
- Si no es tolerado,
se puede obtener un estudio válido con tan sólo 500ml.
- ¿Enema rectal? → Mal tolerado + uso de colonoscopia para la valoración de colon = No utilizamos enema rectal en la práctica diaria.
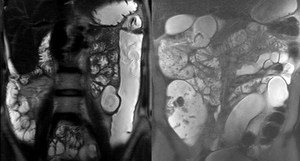
Fig. 2: Dos ejemplos de contraste oral y rectal. En nuestro centro, el enema rectal sólo se administra en pacientes seleccionados.
- 20 mg.
de Buscapina i.v.
inmediatamente antes del inicio de la prueba.
(Su acción se retrasa ≈ 20 min.; secuencias eco de gradiente más susceptibles a artefactos de movimiento).
SECUENCIAS ESENCIALES
- Nosotros adquirimos el estudio en RM de 3T (Philips) con antena de superficie que permite el estudio de todo el abdomen y pelvis.
- Pueden emplearse secuencias colangiográficas con cortes gruesos que confirmen el paso de contraste a colon.
- Nuestro protocolo básico se basa en:
- T2 Single Shot axial y coronal
- Fat Sat T2 Single Shot TSE coronal
- Balanced FFE coronal
- 3D THRIVE T1FS Coronal: pre y post contraste a los 50,
90 seg.
seguido por una serie de axiales tardías (para correlación multipanar)
- Tiempo medio de exploración: 25 min.
- Single Shot TSE → Demuestra el engrosamiento focal parietal,
los cambios en la mucosa y las úlceras.
Es menos sensible a los movimientos y proporciona un alto contraste tisular entre la pared abdominal,
la luz intestinal y el mesenterio.
- T2 Fat Sat → Detección de edema parietal y mesentérico y diferenciación de la infiltración grasa del edema parietal.
- Imágenes eco-gradiente Balanced FFE coronlaes → visión general del abdomen + evaluación de distensión de la luz abdominal → imágenes estilo T2: muestra adenopatías mesentéricas y los vasa recta.
- Imágenes post-contraste → evaluación de la vascularización,
ganglios linfáticos y realce de la pared intestinal,
fístulas y abscesos.
HALLAZGOS EN LA ENTERO-RM
1.
SIGNOS DE ACTIVIDAD.
¿CÓMO DETECTAR EL REALCE?
a) Engrosamiento parietal: (fig 3a y 3b)
- Un grosor parietal >4 mm.
es un buen predictor de la enfermedad de Crohn (S = 88% y E = 75%),
existiendo una significativa reducción del grosor parietal en repuesta al tratamiento.
- Se mide en un corte ortogonal al asa y en máxima distensión.
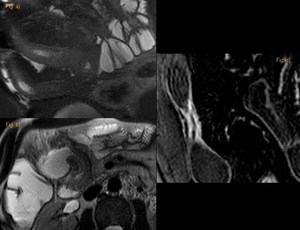
Fig. 3: Las fig. 3a (T2 Single Shot TSE Fat Sat Coronal) y fig. 3b (T2 axial Single Shot TSE) muestran un engrosamiento mural >4 mm.
Fig. 3c. Imagen coronal tras la administración de Gd. que demuestra el realce parietal intenso y homogéneo, indicando actividad de la enfermedad.
b) Grado de realce parietal: (figs 3,
4 y 5)
- El realce parietal es el parámetro que más se relaciona con el grado de inflamación.
- Existe una buena correlación del realce parietal con respecto a los índices clínicos de actividad.
- En los segmentos intestinales afectos con inflamación activa el realce parietal es significativamente superior a segmentos intestinales normales siendo útil para identificar la afectación segmentaria.
- La intensidad del realce desciende en relación con la respuesta al tratamiento.
c) Patrón de realce: (fig.
4)
- La hiperemia mucosa se demuestra como incremento de la captación tras la administración del contraste.
El pico precoz de intensidad de la señal tras administración de contraste es uno de los signos que más se correlacionan con la actividad inflamatoria de la enfermedad de Crohn.
- El signo de la diana,
debido a la estratificación de las capas de la pared intestinal secundaria a la inflamación intestinal,
muestra realce de la mucosa hiperémica y de la muscular y serosa hipercaptante,
que rodean a la submucosa edematosa.
Es un signo útil para discriminar entre asas con inflamación activa de aquellas donde el realce es homogéneo,
sin enfermedad de Crohn activa.
- Hay que diferenciarlo del signo del halo que está causado por la fibrosis e hipertrofia grasa de la submucosa,
y se da en el subtipo reparativo crónico.
- Un bajo realce heterogeneo suele verse en la fibrosis.
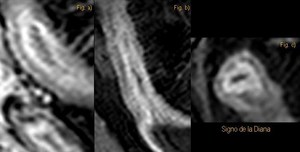
Fig. 4: Figs. a y b muestran un corte coronal de un asa de íleon en el que se objetiva la estratificación en capas de la pared intestinal secundario a la inflamación, tras la administración de contraste → mucosa hiperémica, realce de las capas muscular y serosa, rodeando a una submucosa edematosa. La fig. c muestra este patrón en un corte transversal del asa, configurando el aspecto en diana.
d) Hiperintensidad de señal T2: (fig.
5)
- Las asas intestinales inflamadas muestran alta intensidad de señal por la presencia de edema en la submucosa.
- Buena correlación hiperintensidad de señal T2 en asas afectas - grado de actividad inflamatoria - respuesta al tratamiento.
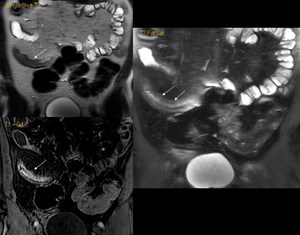
Fig. 5: Paciente con enfermedad de Crohn y signos de inflamación activa en íleon terminal. La imagen Coronal T2 Fat Sat (centro derecha) muestra la característca hiperintensidad de señal debido al edema. Este hallazgo, se correlaciona con la imagen post-contraste (abajo a la izquierda) que demuestra la estratificación en capas.
e) Alteraciones de la mucosa: (fig.
6)
- Este hallazgo se ha considerado el más sensible para determinar el diagnóstico de actividad en enfermedad de Crohn.
- Las alteraciones de la mucosa comienzan como úlceras aftoides,
progresando a fisuras longitudinales y transversales que confieren a la mucosa el aspecto típico en adoquinado o cobblestoning.
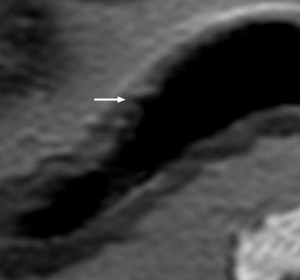
Fig. 6: Corte longitudinal a través de un asa de íleon donde se objetiva el engrosamiento mural y las ulceraciones (flecha) de la mucosa.
f) Distensibilidad y peristalsis:
- Recientes avances han hecho posible la valoración dinámica que permite demostrar la actividad peristáltica de las asas y su distensibilidad.
- Es importante comparar entre diferentes secuancias para:
· diferenciar las posibles causas de obstrucción intestinal incluyendo la EII.
· diferenciar entre segmentos estenóticos fijos o espasmos transitorios.
· diferenciar si la estenosis es inflamatoria (tratamiento médico) o fibrosa (solo solucionable mediante cirugía).
· diferenciar si se trata de un proceso obstructivo severo o suboclusivo.
ENFERMEDAD EXTRAMURAL
a) Fat wrapping: (fig.
7)
- Hiperintesidad T2 en el tejido fibrograso mesentérico en los casos de patología inflamatoria activa,
probablemente en relación con mesenteritis con edema e hiperemia vascular local.
- Produce un efecto masa que desplaza asas y vasos de alrededor.
- Según aumenta el componente fibroso,
la señal aparece más hipointensa en secuencias potenciadas en T2 con supresión grasa.
- La proliferación fibrograsa es frecuente en casos de actividad confirmada y es un signo muy específico.
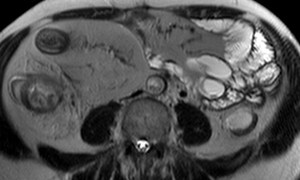
Fig. 7: Imagen axial T2 Single Shot TSE que demuestra el gran efecto expansivo que la proliferación fibrograsa genera sobre las asas y vasos adyacentes.
b) Realce de los ganglios linfáticos locales: (fig.
8)
- El realce de los ganglios regionales está presente en prácticamente todos los casos de actividad de la enfermedad,
aunque también está presente en los casos inactivos.
- El tamaño de las adenopatías regionales presenta una débil correlación con el grado de actividad inflamatoria.
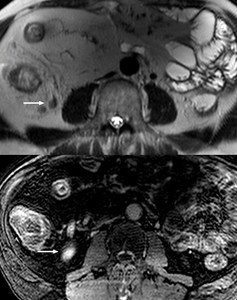
Fig. 8: Ganglio linfático (flechas) en secuencias T2 Single Shot (superior) y postcontraste (inferior) que demuestran la intensa captación.
c) Vascularización mesentérica: (fig.
9)
- Comb sign: Incremento de la vascularización en el borde mesentérico del asa inflamada.
(S= 78% y E= 57% para la detección de enfermedad activa).
- Hallazgo más frecuente en casos de enfermedad activa aunque en los casos de inactividad,
puede existir ingurgitación vascular como consecuencia de los cambios fibróticos.
- Suele acompañarse de edema e hipertrofia de la grasa mesentérica que rodea al asa inflamada.

Fig. 9: Imágenes coronales (9a. postcontraste y 9b.Balanced FFE) que demuestran el signo del peine (flechas).
d) Otros hallazgos extraparietales: (fig.
10)
- La presencia de abscesos o fístulas activas es muy específico para determinar actividad.
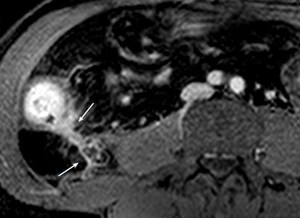
Fig. 10: Imagen axial postcontraste que muestra la presencia de una fístula activa entre el asa inflamada y el músculo psoas derecho.
ACTIVO vs CRÓNICO (fig.
11)
- IMAGENES POST-CONTRASTE
- Fibrosis → leve-moderado realce heterogéneo y poco intenso.
- Actividad → realce homogéneo intenso o realce estratificado en capas.
- EDEMA SUBMUCOSO
- Se ha sugerido que las imágenes T1 postcontraste son muy sensibles para la detección de la enfermedad,
pero las imágenes Single Shot Fat Sat son mejores para determinar actividad vs.
cronicidad.
- El edema submucoso es un hallazgo típico en la inflamación activa.
-
- Utilizar imágenes Single Shot Fat Sat para detectar el edema submucoso.
- Un estudio encontró muchos falsos positivos en las imágenes postcontraste.
- Las imágenes T2 se correlacionan en mejor medida con la actividad vs cronicidad.
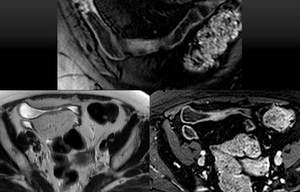
Fig. 11: INACTIVIDAD: Paciente de 33 años con enfermedad de Crohn ya conocida. Las imágenes coronal T2 Fat Sat (superior), T2 Single Shot axial (inferior izda.) y T1 post-contraste axial (inferior dcha.) muestran un engrosamiento ileal con un bajo relace postcontraste. Es importante fijarse en la banda oscura submucosa y una relativa ausencia de inflamación lo que sugiere una estenosis fibrosante debido a una enfermedad de Crohn crónica. Nótese las úlceras penetrantes en la imagen coronal T2 Fat Sat (superior), que aparecen como lineas hiperintensas que atraviesan la submucosa (oscura).
CLASIFICACIÓN DE LA EII
1. SUBTIPO INFLAMATORIO ACTIVO:
- Existen dos tipos de ulceraciones asociadas al Crohn: úlceras aftoides o superficiales y las úlceras profundas o fisuras.
- Las úlceras superficiales no son evidenciables mediante CT o RM.
- Se caracteriza por inflamación mucosa superficial inicial,
con el desarrollo progresivo de úlceras profundas,
inflamación transmural y la formación de granulomas con el consiguiente engrosamiento parietal,
hiperemia,
edema de la submucosa e hipertrofia grasa mesentérica.
- La inflamación precoz (fig.
12) se demuestra en RM como deformidad o borramiento de los pliegues mucosos intestinales de forma asimétrica,
y engrosamiento de las válvulas conniventes → pseudopólipos.
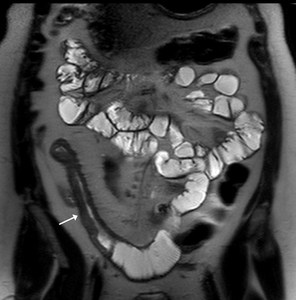
Fig. 12: Paciente de 47 años con enfermedad de Crohn conocida. La imagen T2 Single Shot TSE Coronal muestra la asimetría de los pliegues (áreas con denudación y áreas con engrosamiento nodular), así como un engrasamiento del íleon terminal (flecha).
- Signos de inflamación precoz + úlceras mucosas → alta especificidad diagnóstica de enfermedad de Crohn.
- Es importante diferenciar las estenosis inflamatorias con engrosamiento parietal de las secundarias a espasmo transitorio (no persisten en el tiempo),
y de las estenosis fibrosas crónicas (verdaderas estenosis no reversibles).
- Inflamación avanzada:
· imagen de adoquinado (cobblestone sign) de la mucosa: se debe a la inflamación de la mucosa entre las ulceraciones longitudinales y transversales (patognomónico de la enfermedad de Crohn).
· ulceraciones mucosas profundas: áreas lineales focales de hiper-señal que atraviesan la pared intestinal engrosada (la pared y pliegues intestinales normales tienen baja señal tanto en las secuencias Single Shot TSE y Balanced FFE).
Estas úlceras profundas pueden progresar a fístulas incipientes (sinus tracks) → Subtipo penetrante-fistulizante.
2.
PENETRANTE-FISTULIZANTE: (figs.
13-16)
- Se caracteriza por inflamación severa que progresa a ulceración transmural con fistulización o perforación intestinal.
- Previa a la fistulización se puede identificar grandes úlceras penetrantes, fisurizaciones o sinus tracks (fig.
13).
- Las fisuras o sinus tracks se definen como un tracto con fin distal ciego,
que se origina en la pared intestinal,
sin alcanzar otra superficie epitelial.
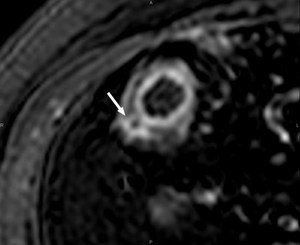
Fig. 13: Imagen axial tras la administración de Gd. que muestra una úlcera penetrante (flecha), e inmediatamente a continuación, se objetiva un incipiente sinus track más allá de la pared intstinal. Ambos son el paso previo a la formación de fístulas.
- Ulceraciones profundas transmurales (fisuras) → pueden responder a tratamientos médicos inmunomoduladores (infliximab).
- Fístulas ya establecidas → habitualmente no mejoran y son potenciales reservorios infecciosos que pueden llevar a la sepsis.
- Fístulas activas → aparecen como trayectos hiperintensos en T2 con captación intensa tras la administración de contraste.
- Fístulas crónicas → trayectos serpinginosos de baja señal y sin realce tras la administración del contraste.
- Localización típica de la enfermedad fistulizante: Fístula perianal.
- Las complicaciones extraparietales como abscesos,
plastrones inflamatorios o afectación de vísceras adyacentes,
deben ser referidas en el informe radiológico ya que son causa de retirada de tratamiento inmunomodulador por la posibilidad de desarrollar sepsis.
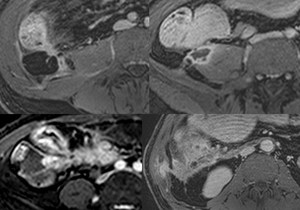
Fig. 14: SUBTIPO PENETRANTE-FISTULIZANTE.
Las imágenes superiores (post-contraste)muestran un paciente de 40 años con diagnóstico de enfermedad de Crohn en el que se objetiva la fistulización y perforación del asa con la formación de un abceso adyacente al psoas derecho.
La imagen inferior izquierda muestra un paciente de 32 años con Crohn en tratamiento. En el corte axial post-contraste se objetiva una fístula interna (ileoileal)
La imagen axial inferior derecha, también postcontraste, muestra un paciente de 37 años con enfermedad de Crohn y anastomosis ileorectal previa. En este caso la fístula es externa (enterocuténea).
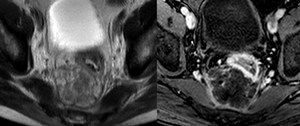
Fig. 15: Las imágenes axial T2 Single Shot TSE (izda.) y tras contraste (dcha.) de este paciente de 39 años con diagnóstico de enfermedad de Crohn muestran un flemón perirrectal.
La pared rectal muestra una intensa captación de contraste debido a enfermedad activa así como la fascia perirrectal. La grasa perirrectal muestra una intensidad de señal menor debido al flemón que desplaza el recto.
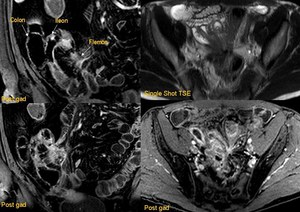
Fig. 16: SUBTIPO PENETRANTE-FISTULIZANTE.
Varón de 55 años (imágenes coronales a la izda.)con enfermedad de Crohn y anastomosis ileocólica tras resección previa. Se objetiva un flemón ileal, con ávida captación de contraste, adyacente a la anastomosis quirúrgica.
Las imágenes de la dcha. muestran otro paceinte de 36 años con una fístula ileo-ileal e ileo-sigmoidea que configura una morfología en estrella.
3. SUBTIPO FIBROESTENÓTICO-ESTENOSANTE:
- La característica fundamental de este subtipo es la obstrucción intestinal,
identificándose el segmento afecto fijo y estenótico,
sin evidente engrosamiento parietal ni grandes cambios inflamatorios (edema,
mesenteritis ni hiperemia),
pudiendo mostrar realce homogéneo tras administrar el contraste (fig.
17).
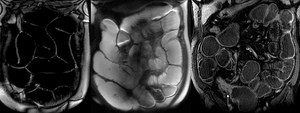
Fig. 17: Obstrucción intestinal, característica del subtipo fibroestenosante. Las imágenes coronales Balanced FFE, T2 Single Shot TSE y T1 post-contraste muestran una dilatación difusa de las asas de intestino delgado con un punto de cambio de calibre brusco (flecha en la imagen de la dcha.) y con un discreto realce heterogéneo debido a una estenosis fibrosa.
- La persistencia del engrosamiento mural es muy variable pudiéndose mantener en el tiempo independientemente de la actividad inflamatoria.
- Distensión proximal > 3 cm → obstrucción funcional.
- Las estenosis fibróticas crónicas son típicamente hipointensas tanto en secuencias T1 como T2,
mientras que las estenosis inflamatorias debido a espasmos intestinales o edema transmural presentan el signo de la diana.
- La asimetría de las asas fibróticas y su retracción debido a las úlceras pueden llevar a la formación de pseudosaculaciones (fig 18).
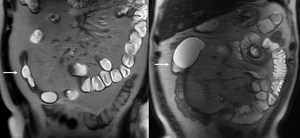
Fig. 18: Pseudosaculaciones. La asimetría de las asas fibróticas y su retracción por las úlceras lleva a la formación de pseudosaculaciones (flechas). Estos cambios se visualizan mejor en las imágenes coronales a lo largo del plano mesentérico.
- La diferenciación en el patrón de captación es especialmente importante para diferenciar entre estenosis fibróticas (tratamiento quirúrgico) e inflamatorias (tratamiento médico).
4. SUBTIPO REPARATIVO-REGENERATIVO:
- Se caracteriza por la atrofia mucosa (ausencia de válvulas conniventes) y pólipos regenerativos.
- Puede existir cierto estrechamiento luminal sin cambios inflamatorios significativos,
que no suele ocasionar problemas en el tránsito intestinal.
- La atrofia de la mucosa puede respetar áreas focales → pseudopólipos (no presentan realce significativo ni signos de edema).
- No confundir la presencia de pseudopolipos regenerativos con aquellos que se aprecian en el proceso inflamatorio avanzado por edema de la mucosa que se localiza entre las ulceraciones profundas → signo del adoquinado o cobblestone sign.
- Hipertrofia grasa submucosa y fibrosis → engrosamiento submucoso (hipointenso en T2FS axiales) (figs.
19 y 20).
Mucosa + Serosa → hiperintensos ▬► Signo del halo.
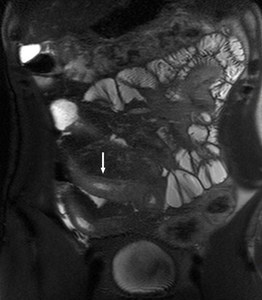
Fig. 19: Paciente de 56 años con enfermedad de Crohn conocida. La imagen coronal T2 Fat Sat Single Shot TSE muestra un engrosamiento mural que reduce la luz intestinal. Nótese la capa submucosa engrosada oscura y la relativa ausencia de inflamación.
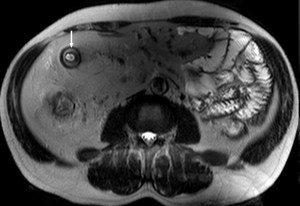
Fig. 20: Nótese la proliferación e hipertrofia grasa submucosa (flecha) en este varón de 60 años que presentaba tanto signos inflamatorios activos como cambios regenerativos crónicos. Véase la significativa proliferación fibrograsa (fat wrapping) de la grasa mesentérica que conlleva al desplazamiento de estructura vecinas hacia la izquierda.
PITFALLS
IMAGEN
- Distensión abdominal subóptima → puede simular un engrosamiento mural.
- No todas las obstrucciones intestinales son el resultado de estenosis fibróticas.
Las adherencias peritoneales son comunes en pacientes con Crohn → buscar cambios de calibre + ausencia de engrosamiento mural (si bien estenosis cortas pueden asociarse a un cambio brusco de calibre).
- La ausencia de un claro punto de transición es típico de una obstrucción funcional → no se beneficiará de tratamiento quirúrgico.
- No todos los pacientes referidos tendrán Crohn → un realce en patrón de diana no es específico (enteritis infecciosa o post-radiación,
isquemia intestinal,
vasculitis).
ARTEFACTOS
- En las secuencias Balanced FFE el "chemical shift" puede sobreestimar el engrosamiento mural → usar Single Shot para medir el engrosamiento mural.
- El artefacto por flujo puede simular el signo del adoquinado en las secuencias Single Shot TSE → fijarse en secuencias Balanced FFE.
- Las secuencias Balanced FFE muestran artefactos de susceptibilidad debido al aire intraluminal.
LO QUE NO DEBE FALTAR EN UN INFORME
- Describir la calidad del estudio.
- Presencia,
localización yextensión de la enfermedad.
- Complicaciones → estenosis,
abcesos,
fístulas.
- Actividad de la enfermedad.
- Tratar de estadificar la enfermedad: Los pacientes pueden tener características de más de un subtipo.
Es útil para determinar si el paciente se beneficiará de tratamiento médico (Inflamatorio-activo) o quírúrgico (Penetrante-fistulizante).
- Comparar con estudios previos.





















