Este tipo de lesiones fueron infrecuentes hasta la aparición de los vehículos a motor, que alcanzan velocidades superiores a 50 km/h y que hoy en dia son responsables del 85% de las mismas.
Los impactos laterales son de mayor riesgo que los frontales (el 73% de las lesiones de istmo aórtico lo son por colisiones laterales).
Son causa de muerte en un 10-20% de los accidentes de tráfico y causa de una importante morbi-mortalidad en casos de colisión no letal.
Otros mecanismos etiológicos menos frecuentes de este tipo de lesiones son las precipitaciones,
los atropellos y los aplastamientos.
La incidencia es notablemente mayor en hombres que en mujeres,
siendo más frecuente en jóvenes.
De entre las posibles localizaciones,
las más frecuentes (90%) son las que afectan a la región del istmo. Esto es debido a la fijación a la que le somete el ligamento arterioso, siendo más frecuente la afectación de los 2 cm aórticos distales al nacimiento de la arteria subclavia izquierda (ASI). Éste será por tanto el primer sitio donde debemos mirar en busca de lesiones aórticas ante una sospecha de DATA.
Otras localizaciones menos frecuentes son la raíz aórtica y aorta (Ao) ascendente,
el arco aórtico,
troncos supraaórticos y la Ao descendente media y distal.
Según el grado de afectación de la pared aórtica estas lesiones se clasifican en cuatro grados de menor a mayor afectación:
- tipo 1: defecto intimal.
- tipo 2: hematoma intramural.
- tipo 3: pseudoaneurisma.
- tipo 4: rotura con sangrado activo.
Las lesión aórtica más común es el defecto intimal (tipo 1) o rotura contenida.
En caso de afectación de la adventicia (tipo 4),
el daño es casi siempre mortal a causa del rápido desangrado.
FISIOPATOLOGÍA:
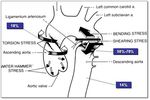
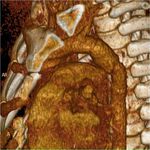
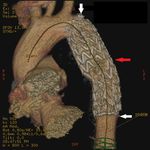
El mecanismo principal viene determinado por una desaceleración rápida,
que provoca torsión y por tanto fuerzas de corte en lugares de inmovilidad aórtica relativa,
como son la región adyacente al ligamento arterioso,
a la raíz aórtica y al diafragma Fig. 1 .
Otros mecanismos son:
- El efecto de golpe de ariete (aumento de presión intravascular tras la compresión directa de la aorta).
- El pellizco óseo por compresión directa de la Ao entre la pared anterior del tórax y la columna torácica.
- Las lesiones penetrantes por fractura costal o de cuerpo vertebral.
CLÍNICA:
La mayoría de pacientes con DATA no presentan signos clínicos de lesión aórtica hasta la aparición repentina de inestabilidad hemodinámica.
DIAGNÓSTICO POR IMAGEN:
Hallazgos en la radiografía simple de tórax:
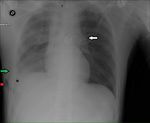
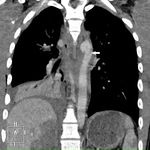
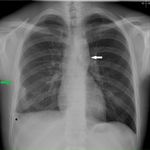
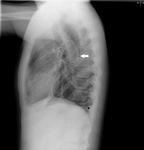
En cuanto a la semiología en la placa simple de tórax son hallazgos sugestivos de este tipo de lesiones Fig. 2 :
- La anomalía del arco aórtico o pérdida de la ventana Ao-pulmonar.
- La presencia de un ensanchamiento mediastínico mayor de 8 cm o del 25% de la anchura del tórax.
- La desviación de tráquea o SNG hacia la derecha.
- El descenso del bronquio principal izdo.
Dado que la lesión aórtica requiere un trauma de alta energía,
es habitual que ésta coexista con otras lesiones (fracturas costales,
hemotórax,
neumotórax...).
Sin embargo ninguna de ellas son predictores independientes de DATA y su ausencia no descarta una posible lesión aórtica.
Al tratarse de un traumatismo de alta energía,
la proyección habitual en la radiografía simple de tórax es anteroposterior,
lo que suele limitar en gran medida la valoración de todos estos hallazgos.
Esto la convierte en una técnica poco sensible para el diagnóstico de este tipo de lesiones siendo normal hasta en un 7% de los casos.
Es por ello que la prueba diagnóstica principal va a ser la TAC ya que permite una clara visualización tanto del arco aórtico (imprescindible para el diagnóstico de DATA) como de todas las estructuras torácicas susceptibles de estar dañadas.
Hallazgos en la TAC:
La TAC es la prueba de elección en los casos de sospecha de DATA.
Permite la realización de reconstrucciones multiplanares y tridimensionales (3D) que son de gran utilidad en la valoración de la lesión aórtica.
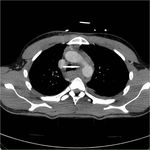
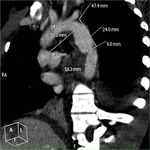
Entre los hallazgos indirectos destaca la presencia de un hematoma periaórtico en continuidad con la pared de la Ao (sin plano de separación graso) Fig. 3.
Sin embargo éste también puede ser secundario a lesión de venas cercanas (ácigos,
vasa vasorum).
Por tanto en ocasiones es preciso,
si la situación clínica del paciente lo permite, realizar nuevo estudio de TAC de seguimiento a las 48 h y/o ecografía transesofágica o intravascular con el fin de objetivar claramente en punto sangrante.
La presencia de hematoma mediastínico separado por grasa de la Ao,
es indicativo de lesión de venas mediastínicas sin DATA.
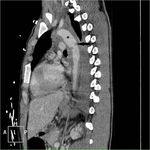
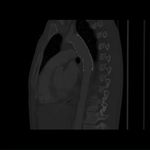
Entre los hallazgos directos destacan Fig. 4 y Fig. 5:
- Visualización de un colgajo de la íntima Fig. 6.
- Pseudoaneurisma.
- Trombo intraluminal mural.
- Contorno anormal de la Ao.
- Pseudocoartación.
- En raras ocasiones,
extravasación activa del contraste, que implica desangrado y muerte inminente.
OTRAS TÉCNICAS DE DIAGNÓSTICO POR IMAGEN:
- RM,
de utilidad limitada en el diagnóstico de urgencia debido al prolongado tiempo de exploración y a la incompatibilidad de uso de los dispositivos de apoyo con el imán.
- Ecografía transesofágica de utilidad como complemento de estudio de lesiones vasculares dudosas en el estudio mediante TAC.
- Ecografía intravascular que proporciona imágenes de alta resolución de la pared vascular y tejidos circundantes y permite diagnosticar y tratar a un mismo tiempo.
PRONÓSTICO:
El paciente con DATA tiene una alta tasa de mortalidad si no es detectada y tratada que va en aumento a medida que pasa el tiempo:
- 30% en las primeras 6 horas.
- 50% en 1 dia.
- 70% en 1 semana.
- 90% en 4 meses.
La supervivencia inicial de estos pacientes se ha visto incrementada en los últimos años ya que reciben mejor atención prehospitalaria,
lo que hace llegar más pacientes vivos al hospital.
De éstos,
el 70% van a sobrevivir después de ser tratados.
ORIENTACIÓN TERAPÉUTICA Y GENERACIÓN DE NUESTRO INFORME:
La Sociedad Americana de Cirugía Vascular ha publicado recientemente una guía clínica de actuación para el tratamiento de lesiones DATA.
En ella se aconseja tratamiento conservador en las lesiones tipo 1,
es decir,
en aquellas en las que tan sólo existe afectación intimal no complicada.
El resto de lesiones (tipo 2,
3 y 4) requieren un tratamiento quirúrgico de forma que para el cirujano resulta importante que aportemos una correcta descripción de la lesión vascular así como su relación con el resto de estructuras vasculares cercanas.
En nuestro informe debe figurar una descripción de la lesión que incluya Fig. 7:
- Cuál es la región aórtica afectada,
morfología y extensión longitudinal de la lesión vascular.
- Ubicación de la lesión con respecto a las estructuras vasculares adyacentes: distancia que separa la lesión de la ASI.
- Calibre de la Ao proximal y distal a la lesión.
- Presencia o ausencia de posible pseudoaneurisma.
- Existencia de posibles variantes anatómicas (grandes vasos,
polígono de Willis...).
TRATAMIENTO QUIRÚRGICO:
Clásicamente, en el abordaje quirúrgico de esta patología se barajan dos posibilidades:
- Cirugía abierta convencional (CAC): requiere toracotomía lateral izda,
ventilación unipulmonar y circulación extracorpórea. Presenta una mortalidad precoz del 10-28% y una alta tasa de complicaciones como son el ictus y hasta un 16% de paraplejía residual.
- Reparación endovascular torácica (REVT) con endoprótesis vascular: técnica reciente,
que se ha impuesto a la anterior, siendo de elección en el momento actual.
Con su uso la mortalidad ha disminuido a la mitad,
los casos de paraplejía se han reducido a menos del 2% y se ha documentado importante disminución de los casos de ictus tras la cirugía.
Esta última pretende evitar la ulterior rotura de la zona lesionada excluyéndola de las altas presiones sistémicas mediante un dispositivo intravascular,
definiéndose el éxito técnico como la exclusión completa de la lesión vascular.
Las lesiones localizadas en el cayado o las que se localizan muy cercanas a la ASI pueden resultar muy difíciles o imposibles de tratar mediante este tipo de técnica quirúrgica ya que,
en líneas generales,
se precisa de al menos 10 mm de zona de anclaje proximal.
Esto hace que en muchas ocasiones tras la colocación del implante,
éste pueda acabar ocluyendo completa o pacialmente el ostium de la ASI.
En estos casos,
salvo existencia de un polígono de Willis incompleto o presencia de complicaciones posteriores,
no está indicado el tratamiento quirúrgico posterior para su revascularización.
HALLAZGOS NORMALES POSTQUIRÚRGICOS EN LOS ESTUDIOS DE IMAGEN:
Los hallazgos normales postquirúrgicos en el estudio mediante TAC incluyen:
- En cortes axiales, el injerto que debe adaptarse a las paredes de la aorta manteniendo el contorno liso propio de la luz endovascular.
- En los cortes sagitales vistos en estudios 3D se suelen apreciar dos alteraciones del contorno de la Ao que coinciden con el pequeño cambio que experimenta el calibre de la misma en el borde proximal y distal de la prótesis,
así como una apariencia en "acordeón" de la pared aórtica en íntimo contacto con la superficie irregular de la prótesis endovascular Fig. 8 y Fig. 9.
Este tipo de cirugía tiene un porcentaje de complicaciones del 18% siendo las más frecuentes las fugas hemáticas y,
en menor medida,
otras más graves como son la infección de la prótesis,
la dehiscencia protésica con formación de pseudoaneurisma y la estenosis o migración del injerto con oclusión de la ASI.
Su reconocimiento precoz y su seguimiento son fundamentales ya que ayuda a reducir la morbi-mortalidad de estos pacientes.
SEGUIMIENTO A LARGO PLAZO:
Una vez superada con éxito la fase aguda es preciso realizar un seguimiento a largo plazo para lo que se suele utilizar la angio-TAC de tórax.
Sin embargo,
dado que suelen ser pacientes jóvenes con larga esperanza de vida, deben tenerse muy en cuenta los riesgos derivados de la radiación ionizante.
Es por este motivo por el que se recomienda el empleo de técnicas de imagen que empleen menor dosis (radiografía simple) Fig. 10 y Fig. 11 o no ionizantes,
como la RM (compatible sólo con dispositivos de nitinol).
Este seguimiento permite determinar la durabilidad real del dispositivo,
la necesidad de reintervenciones endovasculares posteriores y la aparición de complicaciones tardías.