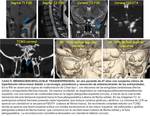
DEFINICIÓN DE FLCR Y CONTENIDO DE LOS DEFECTOS OSTEODURALES
Una Fístula de Líquido Cefalorraquídeo (FLCR) es,
por definición,
una extravasación de LCR desde la cavidad craneal a través de un defecto óseo (en nuestro caso,
en la base del cráneo).
Por tanto,
conllevan implícitamente una solución de continuidad de la duramadre que permita la comunicación entre el espacio subaracnoideo y las estructuras nasosinusales o el oído medio (es decir,
ocurren debido a la existencia de un defecto osteodural).
Existe una nomenclatura confusa en la literatura en cuanto a la descripción del contenido de estos defectos osteodurales: Meningocele,
meningoencefalocele,
encefalocele,
hernia meníngea o aracnoidea,
divertículo aracnoideo o quiste aracnoideo.
Estas diferentes acepciones reflejan la variabilidad del tejido herniado através del defecto osteodural,
y ocasionalmente la imprecisión para definirlosno sólo con técnicas de imagen sino también durante la cirugía debido al tamaño del campo quirúrgico y dela propia lesión.
Sólo cuando existe una solución de continuidad en la duramadre la FLCR se hace efectiva,
pero lo cierto es que estas entidades pueden coexistir.
A menos que se indique lo contrario,
en general nos referiremos a ellas como FLCR.
CLASIFICACIÓN ETIOLÓGICA (ver tabla 1)

Table 1: Tabla 1.
El objetivo de este trabajo es revisar el grupo de las FLCR espontáneas (FLCRE),
desde un punto de vista fisiopatológico,
anatómico,
clínico y,
por supuesto,
del diagnóstico por imagen.
FISIOPATOLOGÍA
Las FLCRE se definen como aquellas sin clara causa que las justifique,
aunque puede darse la circunstancia de que el paciente no recuerde un traumatismo.
Constituyen una entidad poco frecuente (incidencia de alrededor de un 8.6% ).
Las FLCRE ocurren con mayor frecuencia en mujeres obesas de edad media,
que además suelen presentar síntomas clínicos y signos radiológicos de hipertensión intracraneal (HTIC) similares a los observados en casos de hipertensión intracraneal idiopática o benigna (HTII).
Entre los signos radiológicos,
destaca la elevada incidencia de silla turca vacía que se observa en estos pacientes (incidencia del 5-6% en la población general,
que asciende al 94% en pacientes con HTII).
Algunos pacientes pueden no expresar los síntomas típicos de esta entidad,
ya que existe una fuga activa de LCR,
y no desarrollan los síntomas hasta que su fístula ha sido reparada.
Este hecho probablemente contribuye al fracaso del tratamiento quirúrgico a largo plazo y el alto índice de recidiva que presentan estos pacientes.
La teoría más aceptada para el desarrollo de una FLCRE está relacionada con el desarrollo de hipertensión craneal secundaria a trastorno de la reabsorción de LCR en las granulaciones aracnoideas.
Elevaciones persistentes y fluctuaciones significativas en los niveles de presión intracraneal pueden favorecer el desarrollo de granulaciones aracnoideas aberrantes, que penetran en la dura pero no drenan en ningún seno venoso,
de tal modo que no participan de modo efectivo en la reabsorción de LCR,
y son precursores de pequeños orificios óseos.
La pulsatilidad del LCR mantenida a lo largo de los años es capaz de remodelar y erosionar el hueso,
facilitando la herniación de dura o tejido cerebral a través de los puntos de menor resistencia.
Estos puntos de menor resistencia se dan en áreas neumatizadas de la base del cráneo,
como las estructuras nasosinusales,
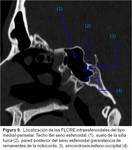
y de hecho estas granulaciones aracnoideas son encontradas con mayor frecuencia en estas localizaciones: lámina cribosa del etmoides,
línea media y pared lateral del seno esfenoidal (particularmente en un punto denominado canal craneofaríngeo o de Sternberg),
el diafragma sellar,
el techo del tímpano y en el suelo de la fosa craneal media.
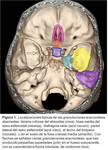
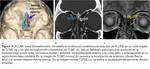
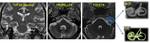
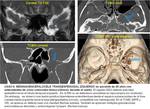
Con menor frecuencia ocurren en el ápex petroso,
foramen yugular o en la fosa posterior entre el seno sigmoideo y el laberinto (Fig. 1) . Si estas granulaciones aracnoideas se producen en el seno de un hueso sólido,
no neumatizado,
son de escasa repercusión clínica,
lo que explica la diferencia entre la incidencia de las granulaciones en autopsias y la incidencia de las FLCR.
Por otro lado,
las FLCRE son las que asocian meningoencefaloceles con mayor frecuencia (50-100%).
Otros factores,
como variaciones anatómicas,
la edad,
remodelación ósea de otra etiología,
infecciones recurrentes e inflamación crónica de bajo grado pueden contribuir en el desarrollo de FLCRE,
tanto sincrónicas como metacrónicas.
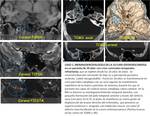
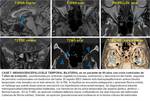
CLASIFICACIÓN ANATÓMICA
Podemos dividir las FLCRE de la base del cráneo desde un punto de vista anatómico en los siguientes grupos,
según se resumen en la Tabla 2 (Fig. 2 Fig. 3).

Table 2: Tabla 2. Clasificación anatómica de las FLCRE de la base del cráneo.
A continuación haremos un breve resumen de las particularidades de las FLCRE de los tipos sincipital,
basal y temporal,
que afectan a la base del cráneo.
1.
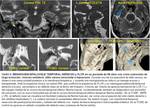
SINCIPITALES (O FRONTO-ETMOIDALES)
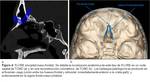
En este tipo de FLCRE,
los hallazgos patológicos ocurren internamente a nivel del foramen ciego (unión entre los huesos frontal y etmoidal,
inmediatamente anterior a la crista galli),
y externamente en la región fronto-naso-orbitaria (Fig. 4).
Dependiendo del componente facial del defecto,
pueden ser clasificadas como "fronto-nasales",
"naso-etmoidales",
"naso-orbitarias",
o una combinación de estos grupos.
La deformidad craneofacial consiste en una masa perinasal,
distopia orbitaria,
elongación facial,
mal oclusión dental, rinorrea de LCR,
trastornos de la visión y anomalías cerebrales (como hidrocefalia o displasia cortical,
hasta en un 17.4 % de los casos).
El subtipo fronto-nasal es el más frecuente.
Es debido a un fracaso en la regresión de un divertículo dural entre los huesos frontal y nasales,
de tal modo que este divertículo se adhiere a la superficie cutánea,
permitiendo que se produzca una discontinuidad ósea a través de la cual se produce la herniación dural. Esta lesión está presente ya desde el nacimiento, en forma de masa de partes blandas que aumenta de tamaño con el crecimiento del niño.
Los gliomas nasales son similares,
pero en su caso no existe una comunicación directa con la cavidad craneal.
De hecho,
se han propuesto términos como "heterotopia cerebral nasal" para describir a esta entidad.
2.
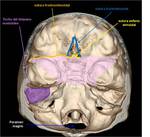
BASALES
Este tipo de FLCRE ocurren próximos a la sutura esfeno etmoidal ( Fig. 3).
Lo habitual es que no exista una masa o tumoración externa,
lo que contribuye a un retraso en el diagnóstico.
Se pueden subdividir en 5 categorías: transetmoidal,
transesfenoidal,
esfeno-etmoidal,
esfeno-orbital y esfeno-maxilar.
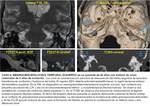
2.1) TRANSETMOIDALES
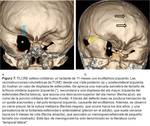
Son el tipo de FLCRE más frecuente,
siendo la lámina cribosa del etmoides la localización más frecuente.
El tejido protruido se hernia a través de las celdillas etmoidales hacia el meato superior,
simulando un pólipo nasal.
Suelen ocurrir a lo largo del curso de la arteria etmoidal anterior,
que indirectamente indica la existencia de un punto de menor resistencia de la base del cráneo en este localización ,
y por ello es una referencia anatómica importante no sólo en imagen,
sino también en cirugía,
para evitar complicaciones durante el tratamiento endoscópico.
Recordemos también que la lámina cribosa es una localización típica para las granulaciones aracnoideas,
contribuyendo probablemente a esa menor resistencia de la base del cráneo.
La presencia de una masa u opacidad del receso olfatorio de manera unilateral en un paciente sin antecedentes quirúrgicos o sin patología inflamatoria nasosinusal debe ser considerada sospechosa.
Como signo indirecto,
de ha descrito en la literatura el signo del "giro recto descendido" ( Fig. 5 ).
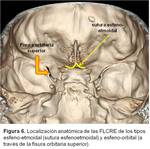
2.2) ESFENO-ETMOIDALES
El defecto osteodural ocurre en la sutura esfeno-etmoidal,
con protrusión de los tejidos herniados hacia la fosa nasal posterior ( Fig. 6 )
2.3) ESFENO-ORBITALES
En este tipo,
el tejido herniado protruye hacia la órbita a través de la fisura orbitaria superior,
produciendo exoftalmos unilateral ( Fig. 6,
Fig. 7).
La mayoría se asocian más a un defecto óseo que a una verdadera herniación de tejido neural a través de un agujero normal de la base del cráneo.
Este es el tipo que más frecuentemente se asocia,
aunque no necesariamente,
con neurofibromatosis tipo I.
2.4) ESFENO-MAXILARES
Este es un subtipo teórico,
y no hemos encontrado casos descritos en la literatura
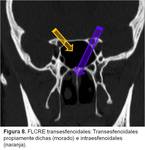
2.5) TRANSESFENOIDALES
Son el segundo tipo en frecuencia.
Pueden subdividirse en tranesfenoidales propiamente dichos e intraesfenoidales.
En las tranesfenoidales propiamente dichos,
el tejido protruye hacia la cavidad nasal,
la fosa pterigopalatina o la nasofaringe,
simulando tejido adenoideo ( Fig. 8 ).
En los intraesfenoidales,
el tejido herniado protruye hacia el seno esfenoidal,
pero se encuentra confinado por el suelo del mismo ( Fig. 8).
A su vez,
se subdividen en:
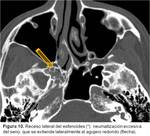
a) Tipo medial-periselar: La localización más frecuentes es el techo del seno esfenoidal (anterior al tubérculo selar), siendo menos comunes las que ocurren a través del suelo de la silla turca o la pared posterior del seno esfenoidal (a través de la sincondrosis esfeno-occipital o debido a debilidad de la pared posterior del seno secundaria a persistencia de remanentes de la notocorda) ( Fig. 9 ).
b) Tipo receso lateral esfenoidal: El receso lateral del esfenoides consiste en una neumatización excesiva del seno,
que se extiende lateralmente al agujero redondo,
hacia las apófisis pterigoides y el ala mayor,
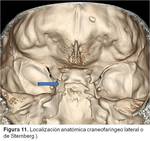
o ambas ( Fig. 10). Se encuentra como variante en un 27% de la población adulta. Se ha postulado que este tipo de FLCRE son secundarias a la persistencia del conducto craniofaríngeo lateral o de Sternberg (en la unión del cuerpo del esfenoides y la raíz posterior del ala menor del esfenoides,
medial a la fisura orbitaria superior) (Fig. 11).
Sin embargo,
su localización en estudios anatómicos es inconstante,
y dado que la mayoría de los pacientes son adultos,
un origen congénito parece poco probable.
Por ello,
es más probable que sean la consecuencia de un exceso de neumatización del seno,
unido a un adelgazamiento de las paredes óseas del mismo y granulaciones aracnoideas aberrantes.
3.
TEMPORALES
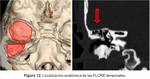
Este tipo de FLCRE ocurren en suelo de la fosa craneal media y el techo del tímpano/mastoideo ( Fig. 12).
Existen dos posibles mecanismos de formación:
a) Congénito: Defectos óseos en el laberinto óseo,
que permiten el paso de LCR hacia el oído medio o la mastoides.
Típico de pacientes pediátricos (1-5 años).
Estos defectos incluyen: un canal del facial o acueducto coclear anormalmente dilatados, persistencia de la fisura tímpano-meníngea (de Hyrtl) y displasia del laberinto.
b) Adquirido: secundarias al efecto erosivo de las granulaciones aracnoideas aberrantes.
Debutan más tardíamente (media de 63 años).
PRESENTACIÓN CLÍNICA
a) Asintomático: Hallazgo incidental
b) FLCRE en la fosa craneal anterior/periselar: Rinorrea directa,
obstrucción nasal.
c) FLCRE temporal: Lo más frecuente es una hipoacusia neurosensorial o de conducción,
o bien otitis serosa media que no responde a tratamiento antibiótico.
Otros síntomas y signos incluyen: rinorrea indirecta (Flujo de LCR hacia la cavidad nasal a través de la trompa de Eustaquio),
cefalea,
tinnitus,
masa pulsátil en odio medio,
licuorrea tras miringotomía.
Complicaciones neurológicas descritas,
por tracción del tejido neural herniado,
incluyen afasia,
parálisis facial o epilepsia del lóbulo temporal.
Independientemente de la localización,
todo defecto osteodural puede presentarse como meningitis,
siendo mucho menos frecuente la encefalitis y los abscesos cerebrales.
DIAGNÓSTICO
El diagnóstico en el adulto depende fundamentalmente de un alto índice de sospecha,
ya que las FLCRE no son tan obvias como las post-traumáticas,
sino que presentan un curso intermitente y recurrente,
mucho más sutil.
La sospecha clínica debe confirmarse mediante la obtención de muestras de las secreciones nasales u otológicas,
para medir la presencia de la proteína β2-transferrina,
que es altamente específica para el LCR humano,
con valores de sensibilidad y especificidad de hasta el 95%.
Proponemos un breve algoritmo diagnóstico en la Tabla 3.
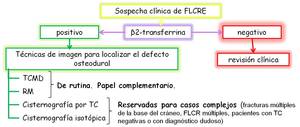
Table 3: Tabla 3. Algoritmo diagnóstico de las FLCRE
DIAGNÓSTICO POR LA IMAGEN
Los objetivos de las técnicas de imagen son:
- Localizar y caracterizar el defecto óseo previo a la cirugía (esto es particularmente importante desde que las técnicas endoscópicas mínimamente invasivas se han convertido en el tratamiento estándar de la mayoría de los casos)
- Analizar posibles causas subyacentes y valorar la presencia de meningoceles o meningoencefaloceles asociado.
Dado que se han descrito casos de FLCR múltiples (sincrónicas o metacrónicas),
incluso cuando exista una factor predisponente que sugiera el punto de la fuga,
la base del cráneo al completo debe ser evaluada con minuciosidad.
CISTERNOGRAFÍA ISOTÓPICA Y POR TC
Ambas técnicas tuvieron su auge en los 70.
Ambas,
sin embargo,
son técnicas invasivas,
ya que requieren punción lumbar para la administración intratecal de contraste yodado o radioisótopos.
Son además exploraciones prolongadas,
poco confortables o mal toleradas por el paciente,
y presentan complicaciones como cefalea por hipotensión licuoral,
infección o sangrado en el punto de acceso,
reacciones alérgicas al contraste y altas dosis de radiación recibida.
Por otro lado,
están contraindicadas en pacientes con meningitis o hipertensión craneal,
que son dos formas de presentación de la patología que nos ocupa.
La mayor desventaja que presentan es que precisan de una fuga activa de LCR en el momento de la exploración (sensibilidad de 62-72% para la cisternografía isotópica y 92% para la cisternografía por CT,
que desciende al 40% si la fístula es intermitente o inactiva).
En general,
ambas son incapaces de ofrecer una caracterización morfológica que no precise de pruebas complementarias,
por lo que se uso se reserva para casos complejos,
como se menciono en la Tabla 3.
TCMD
Esta técnica de imagen juega un papel esencial,
por su elevada resolución espacial en la valoración de las estructuras óseas.
Se han descrito valores de exactitud diagnóstica,
sensibilidad y especificidad del 93%,
92% y 100% respectivamente.
Una de sus grandes ventajas es que no precisa de actividad de la FLCR para el diagnóstico.
El radiólogo debe manipular los datos en las estación de trabajo,
bien sea para ajustar el nivel y ancho de ventana o para realizar reconstrucciones multiplanares o volumétricas, para optimizar el rendimiento diagnóstico.
Conocer el tamaño del defecto óseo (medido en dos dimensiones) y la configuración del mismo aporta una información muy útil para la planificación de la cirugía,
pues de ello dependerá el abordaje (endoscópico si es posible,
transcraneal si no lo es) y el tipo de injerto empleado para sellar el defecto .
En general,
las medidas obtenidas en la TC muestran una buena correlación con el tamaño del defecto visto en la cirugía.
Sin embargo,
puede existir un cierto grado de sobreestimación del tamaño del defecto ,
probablemente debido al hueso desmineralizado y dehiscente en los márgenes del defecto óseo,
que resultan imperceptibles a pesar de la alta resolución espacial de la TCMD.
Aparte de la visualización directa del defecto óseo,
otro hallazgo de imagen típico es la presencia de un nivel hidroaéreo o una ocupación por material con densidad de partes blandas del seno paranasal,
o del oído medio o la mastoides contiguo al defecto óseo.
Esto es particularmente sospechoso si presenta una morfología lobulada o antideclive.
Por otro lado,
puede resultar complicado diferenciar un engrosamiento mucoperióstico de un meningocele o meningoencefalocele,
o una herniación en la fosa craneal media de un colesteatoma o un granuloma de colesterol.
En estos casos en los que existe líquido o masa de partes blandas adyacentes a un defecto óseo,
está indicada la realización de una RM
CISTERNOGRAFÍA POR RM
La cisternografía por RM consiste básicamente en secuencias multiplanares muy potenciadas en T2 con saturación de la señal de fondo.
De este modo es capaz de mejorar la visualización del LCR debido a su hiperseñal inherente en las secuencias potenciadas en T2.
Entre sus principales ventajas,
aparte de la ausencia de radiación ionizante,
destaca su capacidad para detectar FLCRs de manera no invasiva e independiente de la actividad de la fistula en el momento de la exploración,
al igual que la TCMD.
Los valores de exactitud diagnostica,
sensibilidad y especificidad de la cisternografía por RM en el diagnóstico de FLCR son del 89%,
85-87% y 100%,
respectivamente.
En nuestro centro,
empleamos un equipo de alto campo (3T,
GE Medical Systems),
y añadimos al protocolo habitual de cráneo las siguientes secuencias (Fig. 13):
- FIESTA (Fast Imaging Employing Steady State Acquisition): Secuencia volumétrica con tiempos de adquisición cortos. Admite postprocesado con MIP y VR.
- PROPELLER (Periodically Rotated Overlapping Parallel Lines with Enhanced Reconstruction): Reduce de manera significativa los artefactos por movimiento y los debidos a inhomogeneidades del campo magnético.
Los hallazgos de imagen son:
Una columna de LCR hiperintensa que se extiende desde el espacio subaracnoideo hacia las estructuras nasosinusales o el oído medio (ocupados por aire hipointenso),
acompañado o no de herniación de parénquima cerebral y/o meninges al compartimento extracraneal.
Puede observarse un engrosamiento mucoso de la cavidad en la que asienta la FLCR,
así como cambios en la intensidad de señal del parénquima adyacente (gliosis),
o incluso realce dural en las proximidades del defecto óseo y rodeando los componentes del tejido herniado en aquellos casos en los que se administre contraste intravenoso.
Sin embargo,
no proporciona suficiente resolución sobre las estructuras óseas,
y por ello es una técnica complementaria a la TCMD: Si la FLCR es un hallazgo incidental en la RM,
debe completarse la exploración con una TCMD.
Si en la TCMD se observa un defecto óseo,
una RM para caracterizar las estructuras que se hernian a través de dicho defecto debe ser recomendada.
De este modo,
la exactitud diagnostica,
sensibilidad y especificidad descritas para la combinación de ambas técnicas mejora hasta el 96%,
95%,
100%,
respectivamente,
con un valor predictivo positivo del 100% para fistulas tanto activas como inactivas.
A continuación,
revisamos e ilustramos los hallazgos de imagen con casos recogidos en nuestro centro en las siguientes figuras: Fig. 14,
Fig. 15,
Fig. 16,
Fig. 17,
Fig. 18,
Fig. 19,
Fig. 20.