Realizamos un estudio retrospectivo de los pacientes que acudieron a nuestro servicio remitidos por traumatología,
reumatología o rehabilitación desde Enero del año 2009 hasta Septiembre del 2011,
presentando dolor crónico o inestabilidad de muñeca tras traumatismo sin fractura evidente con evolución clínica de meses o años.
En todos los casos se realizó radiología convencional y en función de los hallazgos se completó con ecografía,
TC de 16 detectores y/o RM de 1.5 T.
o artroRM mediante punción directa.
Como causas de las complicaciones post-traumáticas de la muñeca mantenidas en el tiempo encontramos entre otras: rotura del ligamento escafo-lunar,
rotura del ligamento luno-piramidal,
rotura post-traumática del fibrocartílago triangular,
tendinopatías crónicas post-trauma,
sinovitis/artritis post-traumática,
osteonecrosis asociadas a fracturas/traumatismos o contusiones óseas inadvertidas.
LIGAMENTOS E INESTABILIDAD CARPIANA
-Los ligamentos capsulares se subdividen en dorsales y volares y estos,
a su vez,
en intrínsecos y extrínsecos.
Los ligamentos extrínsecos se originan en el antebrazo y se insertan en los huesos del carpo,
mientras que los intrínsecos se origina e insertan dentro del carpo.
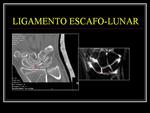
LIGAMENO ESCAFO-LUNAR
-Contribuye a la estabilidad de la muñeca.
La rotura de este ligamento puede producir inestabilidad de la articulación escafo-semilunar (disociación escafo-semilunar),
dolor y desarrollo de artrosis si no se repara.
-Las roturas del LEL puede existir sin una inestabilidad estática.
Los estudios biomecánicos demuestran que es necesaria la rotura del LEL y de los ligamentos capsulares cubitales para que exista inestabilidad de esta articulación.
Fig. 1.
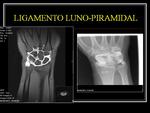
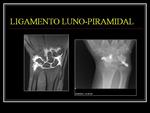
LIGAMENTO LUNO-PIRAMIDAL
Los signos más fiables de rotura del LLP son: la presencia de líquido articular atravesando el ligamento y la no visualización de este.
Las perforaciones del LLP no provocan habitualmente inestabilidad de la articulación luno-piramidal.
Los desgarros del LLP pueden estar asociados a desgarros degenerativos del fibrocartílago triangular.
Los estudios biomecánicos demuestran que es necesaria la rotura del LLP y de los ligamentos extrínsecos dorsales (ligamento radio-carpiano dorsal) para que exista inestabilidad de esta articulación (tipo VISI).
Fig. 2 y Fig. 3
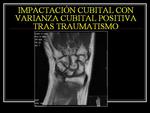
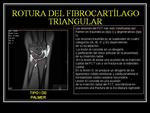
FIBROCARTÍLAGO TRIANGULAR (CFCT)
El síndrome de impactación cubital aparece generalmente en pacientes tras traumatismo,
pacientes con varianza ulnar positiva o como complicación de una fractura de radio que produce acortamiento de este hueso.
Se produce impactación de la cabeza del cúbito contra el CFCT y la vertiente cubital del carpo condicionando una lesión progresiva de estas estructuras.
Fig. 4
Las lesiones del FCT han sido clasificadas por Palmer en traumáticas (tipo I) y degenerativas (tipo II).
Las lesiones traumáticas se subdividen en cuatro categorías (IA,
IB,
IC y ID) dependiendo de su localización.
-La lesión IA consiste en un desgarro o perforación del disco articular en la proximidad de su inserción radial.
-En la lesión IB existe una avulsión de la inserción cubital del FCT con o sin fractura de la estiloides cubital.
-En la lesión IC se produce una avulsión distal del CFCT a través de su inserción semilunar (ligamento cubitosemilunar) o en su inserción en el piramidal (ligamento cubitopiramidal).
-Lesión ID consiste en una avulsión de la inserción radial del FCT,
asociándose en ocasiones una fractura de la escotadura sigmoide.Fig. 5
Las lesiones degenerativas tipo II se subdividen en 5 categorías:
IIA,
IIB,
IIC,
IID y IIE.
-En la lesión IIA el FCT aparece degenerado y adelgazado.
-En la lesión IIB el disco articular está adelgazado y existe condromalacia del semilunar y/o del piramidal.
-La lesión IIC consiste en una perforación central del FCT y condromalacia del semilunar o piramidal.
-La lesión IID se observa una perforación del FCT,
condromalacia del semilunar o del piramidal y perforación del ligamento luno-piramidal.
-La lesión IIE se asocia a lo anterior artrosis cúbito-carpiana.
Las lesiones traumáticas se tratan por desbridamiento artroscópico de las porciones avasculares y reparación de las áreas vascularizadas.
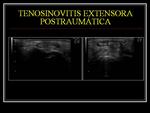
TENOSINOVITIS POST-TRAUMÁTICA/ROTURA TENDINOSA POSTRAUMÁTICA
La tenosinovitis es un proceso inflamatorio inespecífico que puede afectar en la muñeca tanto al compartimento flexor como al extensor.
La etiología es diversa incluyendo artritis,
procesos infecciosos o traumatismos.
Los tendones están engrosados y muestran un aumento de señal intrasustancial.
Existen lesiones traumáticas que comprometen a los tendones extensores dorsales,
en que encontramos un engrosamiento paratendíneo,
con tendón normal o engrosado.
Fig. 6
La rotura tendinosa extensora,
se observa al efectuar el estudio dinámico de flexo-extensión de los dedos,
observándose en la flexión,
una lateralización del tendón a nivel de la cabeza del metacarpiano,
más frecuente en el dedo medio (golpe de puño).
La tenosinovitis flexora ocurre con más frecuencia en la diabetes mellitus,
artritis reumatoide y en trabajadores manuales.
A nivel de los dedos,
traumatismos directos y el sobreuso son la causa más frecuente de tenosinovitis.
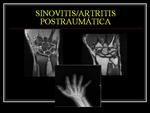
ARTRITIS/SINOVITIS POSTRAUMÁTICAS
La artritis postraumática es secundaria a un trauma sufrido sobre la articulación.
El trauma puede ocurrir durante un accidente automovilístico,
deportivo…
La radiología convencional ha sido la base para la valoración y seguimiento de procesos artríticos que afectan a la muñeca,
sin embargo la discriminación de partes blandas es superior en al RM tanto en los estadios iniciales como en los avanzados de la artritis.
La imagen por RM permite una valoración no invasiva y precisa del cartílago hialino articular,
ligamentos,
tendones y sinovial y de los distintos huesos.
Además gracias a la RM se puede hacer un diagnóstico más precoz antes de que los cambios aparezcan en las radiografías estándar.
Los cambios más precoces corresponden con pérdida precoz del cartílago y la presencia de esclerosis subcondral.
Más tardíamente aparece estrechamiento articular sobre todo de la articulación radioescafoidea.
Otros hallazgos serían la aparición de derrame articular con sinovitis que pueden llegar a producir erosiones y geodas óseas.
Normalmente,
se trata de cuadros autolimitados que mejoran con el tratamiento adecuado.
Fig. 7
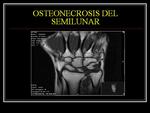
OSTEONECROSIS POST-TRAUMÁTICAS
La primera descripción de la necrosis del semilunar fue realizada por Kienböck en 1910.
Es una enfermedad de comienzo insidioso más frecuente en hombres jóvenes.
Entre los factores etiológicos se encuentra el traumatismo agudo y traumas menores de repetición.
En cuanto al mecanismo de producción se produce una interrupción del aporte sanguíneo,
siendo el semilunar y el escafoides dos de los huesos más susceptibles.
Se manifiesta por dolor moderado,
tumefacción y pérdida de la fuerza de prensión.
Las características clínicas y radiográficas de la enfermedad de Kienböck (EK) varían en función del estadio de la enfermedad.
La estadificación diseñada por Lichtman es la que tiene mayor relevancia clínica.
Fig. 8
Estadío I
La radiología simple suele ser normal en este estadio.
La gammagrafía ósea es sensible pero poco específica en las fases precoces de la EK.
La RM tiene una sensibilidad igual o mayor que la gammagrafía y una especificidad superior.
En este estadio la morfología ósea es normal,
y se observan áreas de alteración de señal de comportamiento hipointenso en T1 e hiperintenso en T2.
Estadío II
La radiografía simple muestra esclerosis del semilunar.
En la RM,
se observa una alteración de señal que afecta a todo o a la práctica totalidad del semilunar.
En este estadio se observa una morfología normal,
aunque puede observarse una discreta disminución de su diámetro cráneo-caudal en las fases tardías.
Estadío III
Colapso cráneo-caudal del semilunar,
aumentando su diámetro en el plano sagital.
Con la evolución de la enfermedad el hueso se fragmenta y produce cambios en el cartílago.
Estadío IV
Caracterizado por los cambios degenerativos de las articulaciones radiocarpiana e intercarpianas.
La necrosis avascular del escafoides es principalmente post-traumática secundaria a fracturas del polo proximal o de la cintura que comprometen el flujo sanguíneo dominante del escafoides.
Con frecuencia se produce esclerosis del polo proximal relacionada con osteopenia e hiperemia del hueso no necrótico.
Cuando aparece la esclerosis y el colapso en la radiografía simple la enfermedad se encuentra en estadio avanzado,
de ahí la importancia de la RM para la detección y valoración precoz de la osteonecrosis. Fig. 9
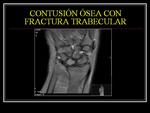
FRACTURAS/CONTUSIONES ÓSEAS OCULTAS
Además de las fracturas evidentes en RX,
en los traumatismos de muñeca no son infrecuentes fracturas o focos de contusión que pueden pasar desapercibidos en la radiología simple convencional y que se ponen de manifiesto en los estudios de RM gracias a la alta sensibilidad de esta técnica para detectar las pequeñas alteraciones de la intensidad de señal de la médula ósea.
Debido a la importancia de establecer un tratamiento adecuado para una recuperación funcional satisfactoria,
es importante realizar el diagnóstico lo más precoz posible ante la sospecha clínica.
Fig. 10.