Circuitos de conducción cardiaca
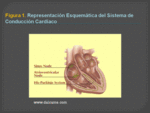
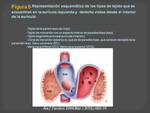
El sistema de conducción cardiaca normal está constituido por diferentes estructuras.
El nódulo sinusal,
situado en la porción posterior y superior de la aurícula derecha muy próximo a la desembocadura de la vena cava superior,
es el marcapasos cardíaco en condiciones normales.
El impulso una vez generado se distribuye por la aurícula derecha y posteriormente por la izquierda,
provocando la contracción de ambas aurículas.
Posteriormente llega al nodo auriculo-ventricular situado por debajo de la inserción de la valva septal y de la válvula tricúspide y a continuación llega a una estructura corta denominada Haz de His.
El Haz de His se bifurca en dos ramas,
derecha e izquierda que a la vez se subdividen hasta formar la red de Purkinje encargada de transmitir el impulso eléctrico a las células musculares de los ventrículos.
(Figura 1)
Cualquier cambio en el lugar de iniciación o secuencia de la actividad eléctrica puede originar una arritmia.
Los sitios más comunes de los focos ectópicos implicados en el desencadenamiento de la fibrilación auricular son
- La VP superior izquierda (47%),
- La VP superior derecha (37%),
- La VP inferior derecha (8%),
- La VP inferior izquierda (5%),
ya sea cerca del ostium (39%) o más distal dentro de la vena (61%)
- También es más frecuente en los ostium anómalos.
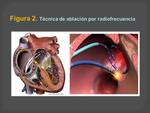
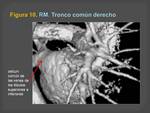
Técnica de ablación por radiofrecuencia:
La ablación es una técnica que consiste en producir,
mediante radiofrecuencia,
una lesión en el tejido de conducción del miocardio,
lo cual interrumpe la conducción eléctrica a través del mismo.
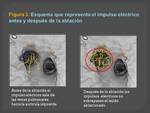
(Figuras 2 y 3)
El área de la lesión que se produce,
va a depender de:
1- el tamaño del electrodo
2-el tiempo de aplicación,
3-la potencia de la aplicación
4- el tipo de tejido.
Para realizar una ablación los electrofisiólogos necesitan conocer cuatro datos imprescindibles.
1-¿La anatomía es normal (es decir,
hay cuatro venas pulmonares)?
2-¿Cuál es el diámetro del ostium de cada vena y la distancia a la bifurcación de la rama de primer orden? Estos hechos influyen en la selección de tamaño del catéter circular utilizado.
3- Si existe una vena pulmonar extra ¿dónde drena y cuál es su tamaño y la distancia de la primera bifurcación?
4- ¿Hay otras anomalías relevantes,
como ostium común de las venas superiores,
inferiores o retorno venoso pulmonar anómalo?
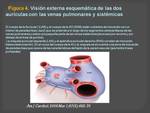
Anatomía normal de la aurícula izquierda
La aurícula izquierda es una cavidad cardiaca con eje mayor transversal.
Recibe las cuatro venas pulmonares y se comunica con el ventrículo izquierdo por un orificio provisto de una válvula: la válvula mitral.
La aurícula izquierda anatómicamente se puede dividir en:
Pared posterior (Figuras 4 y 5)
Es lisa,
regularmente vertical y ligeramente convexa hacia atrás donde se relaciona con el seno oblicuo del pericardio.
Esta pared tiene cuatro ángulos que están definidos por la entrada de las cuatro venas pulmonares,
dos de la derecha y dos de la izquierda.
Los ostium izquierdos son algo más posteriores que sus homólogos derechos y suelen ser ovalados.
Además,
las venas pulmonares superiores derecha e izquierda,
son más anteriores que las venas inferiores.
Estos cuatro orificios están desprovistos de válvulas.
Pared superior
Es redonda,
estrecha y forma el techo de la aurícula.
Su vertiente anterior se relaciona con la aorta y el tronco pulmonar,
de los que están separados por el seno transverso del pericardio.
Pared inferior
Reúne con una pendiente suave a la pared posterior con la región del orificio aurículo ventricular.
Puede estar elevada por el saliente del seno coronario.
Pared interauricular
Es anterior y derecha,
muy delgada a nivel de la fosa oval de la aurícula derecha y se engruesa a su alrededor.
Puede presentar vestigios del “septum secundum”
Pared anterior
Se caracteriza por presentar el orificio aurículo-ventricular.
Pared lateral
En ella está la orejuela izquierda que sale de la parte superior,
anterior e izquierda de la aurícula izquierda,
por un pedículo estrecho.
En la aurícula izquierda la pared de la orejuela es la única región trabeculada,
con presencia de músculos pectíneos.
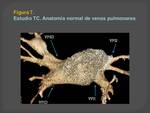
Anatomía normal de las venas pulmonares
Las venas pulmonares se originan en los capilares de los lobulillos pulmonares y se dirigen hacia el hilio donde forman dos troncos principales derechos y dos izquierdos.
Las venas pulmonares,
derecha e izquierda,
se incorporan en la aurícula izquierda por su pared posterior y cada una de ellas tiene su propio ostium de entrada.
Esta configuración anatómica se da en el 70% de la población general (Figuras 6 y 7)
En cuanto al territorio anatómico que drenan,
en condiciones normales la vena pulmonar superior derecha drena los lóbulos pulmonares superior y medio y la
vena inferior derecha,
el lóbulo inferior ipsilateral.
La vena pulmonar superior izquierda drena la sangre procedente del lóbulo superior y la língula y la vena pulmonar inferior,
la del lóbulo inferior.
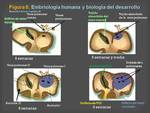
Variantes anatómicas de las venas pulmonares
Las variantes anatómicas de las venas pulmonares tienen su origen en una alteración precoz en el desarrollo embrionario de las venas pulmonares mientras están presentes aún las conexiones con las venas sistémicas (Figura 8)
Es relativamente frecuente hallar estas variantes anatómicas en la desembocadura de las venas pulmonares o encontrar venas pulmonares supernumerarias (Figura 9)
La mayoría de las variantes se encuentran en la pared posterior de la aurícula izquierda,
como es un ostium común (25% de autopsias) el cual es más frecuente en el lado izquierdo (Figura 10)
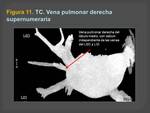
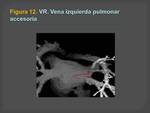
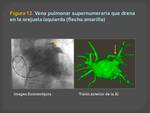
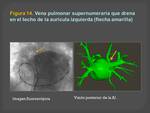
Las venas pulmonares supernumerarias,
se encuentran sobre todo en el lado derecho,
aunque pueden encontrarse en otras localizaciones.
Las venas pulmonares accesorias suelen ser de menor calibre que las venas normales.
(Figuras 11,
12,13 y 14)
Técnica TC
El protocolo a seguir en el estudio TC multicorte sigue los siguientes pasos:
- Topograma de la zona a estudiar que se extiende desde cayado aórtico hasta borde inferior del diafragma.
- Inyección de contraste mediante sistema de “bolus tracking” comenzando la adquisición cuando en la aorta torácica ascendente se alcanza un nivel de atenuación mayor a 100 UH.
No requiere sincronización cardiaca.
- Inyección de 100 ml contraste yodado no iónico intravenoso a 4 ml/seg,
seguido de un bolo de 40ml de SSF
- Parámetros:
- F.O.V: 25.
- grosor de corte 0,65 mm,
- intervalo de reconstrucción de 0,8 mm con algoritmo de partes blandas y pulmón.
Postprocesado de la imagen:
Se realiza el análisis detallado de las imágenes mediante reconstrucciones en tres dimensiones (3D),
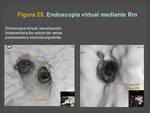
proyecciones de máxima intensidad (MIP) y endoscopia virtual en la estación de trabajo.
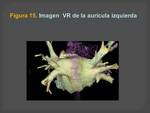
-- En las imágenes 3D se debe incluir la aurícula izquierda en su totalidad y el inicio de las venas pulmonares,
excluyendo el resto de estructuras.
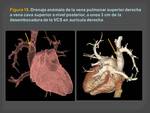
Se obtienen varias proyecciones: oblicuas anteroposteriores,
laterales,
inferiores y superiores (Figura 15)
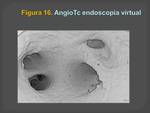
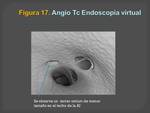
-- En las visiones endoscópicas se muestran los ostium de las venas pulmonares tanto izquierdos como derechos (Figuras 16 y 17).
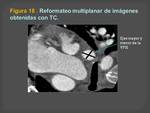
-- Las reconstrucciones MIP se obtienen en dos planos perpendiculares entre sí y paralelos al eje mayor de cada vaso para obtener dos medidas ortogonales de los ostium (el eje mayor y el eje menor).
Para determinar el lugar de medida se define el ostium de la vena pulmonar como el lugar de intersección de la pared de la aurícula izquierda y las tangentes que se extienden desde la superficie de las venas pulmonares (Figura 18).
--Fusión con mapas de electrofisiología
--Para terminar examinan los cortes axiales originales con ventana de tejidos blandos,
pulmón y hueso,
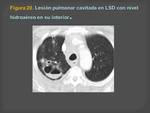
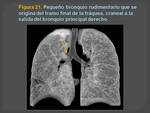
para descartar hallazgos incidentales intra o extracardiacos (Figuras 19,20 y 21)
Técnica Rm con un equipo de 1,5T
•3D secuencia spoiled gradient-echo
•TR/TE: tan corto como sea posible (2.6 msec/1.04msec)
•Flip angle: 25 °
•FOV: 30 -40cm
•Orientación del corte: Oblicuo sagital (LAO view)
- Angio-RM con contraste con adquisiciones no sincronizadas con la apnea en proyección coronal centradas en la aurícula izquierda y venas pulmonares (opcional –proyecciones oblicuas,
adquisiciones ECG-sincronizado )
- Quelato de Gd (0.2 mM / kg) inyectado a 2-3 cc/sec.
.) seguido de suero salino (20ml/seg.
a 2 ml/seg.).
Adquisición de datos cuando el Gd.
alcanza su máxima concentración en el área de interés,
sincronizado mediante test bolus,
detección visual de la llegada del contraste o detección automática del contraste
- Grosor de corte 1-2 mm; la resolución espacial en el plano 1-1,5 mm
- Cortes,
en general 60-80,
según sea necesario para abarcar la región de interés
- Adquisición en paralelo si está disponible (requiere una bobina de superficie multicanal )
- 2-3 adquisiciones volumétricas– cada apnea no mayor de 15-18 segundos.
- Análisis en la estación de trabajo
- En el estudio MRA con contraste se evalúan cualitativamente las imágenes de base desplazándose a través de cortes coronales.
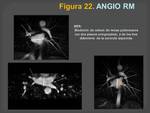
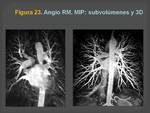
- Se realizan reconstrucciones multiplanares (Figura 22) MIP,
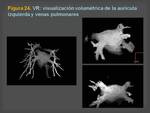
(Figura 23) representación de volumen (VR)( Figura 24) y endoscopia virtual (Figura 25)
- Opcional –Análisis del flujo con secuencias de contraste de fase a través de plano en cada vena pulmonar.
through plane phase contrast flow analysis through each pulmonary vein.
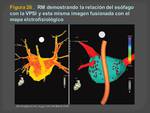
- Opcional-La administración de sulfato de bario y diglutamato de Gd durante el examen para estudiar el esófago y su posición respecto a la aurícula/venas pulmonares.(Figura 26)
Ventajas de RM
- No irradia.
- No invasiva.
- Técnica bien tolerada por los pacientes,
con baja incidencia de reacciones adversas.
- Posibilidad de realizar un estudio cardíaco completo y aportar información extracardíaca.
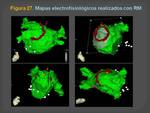
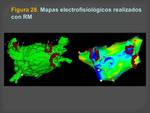
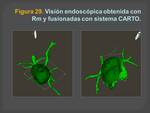
- Integración con mapas de electrofisiología al igual que la TC (Figuras 27,28 y29 )
- Permite la realización de estudios de seguimiento para valoración de posibles complicaciones post ablación.
Desventajas de RM
- Coste
- Disponibilidad
- Duración del studio
- Fibrosis sistémica nefrogénica.
- No válida para todos los pacientes ( dispositivos metálicos,
claustrofobia,etc)
Datos relevantes que deben incluirse en el informe:
- Se debe reflejar el número y posición de las venas pulmonares
- Cálculo de los ejes mayor,
menor,
y área transversal de cada ostium de la vena pulmonar.
- También es importante conocer la orientación de los ostium y la distancia de cada orificio a la bifurcación de cada vena pulmonar.
- Indicar la existencia,
localización y características de troncos comunes, venas accesorias,
etc.
- Detección de estenosis de las venas pulmonares.
- Tamaño de la aurícula y detectar trombosis en la aurícula/orejuela Izquierda.
- Esófago y su relación con la aurícula,
ya que la fístula atrioesofágica es una de sus complicaciones,
grave aunque infrecuente.
- Para terminar el radiólogo debe revisar las imágenes centrándose en los pulmones y tejidos blandos para identificar hallazgos incidentales potencialmente significativos