La ecografía ocular realizada de “Urgencia” es una técnica a menudo denostada por los radiólogos:
-La escasa frecuencia con la que esta prueba se solicita por parte del Servicio de Oftalmología.
-El relativo desconocimiento por parte de los radiólogos tanto de la anatomía en profundidad de la órbita y del globo ocular,
como de la patología oftálmica.
-La escasa (por no decir en muchos casos nula) formación que recibe el residente de Radiodiagnóstico durante su formación académica.
-El acceso que tienen los especialistas de Oftalmología a nuevos ecógrafos con sondas especiales orientados a la exclusiva exploración orbitaria y la preferencia de los radiólogos por otras modalidades diagnósticas tales como la Resonancia o la Tomografía Computarizada.
Todas estas razones otorgan a la “Ecografía Oftálmica” el adjetivo de “incómoda”.
Sin embargo su solicitud puede aparecer en cualquier momento.
Esta presentación electrónica va dirigida a los radiólogos generales (especialmente en los nuevos hospitales,
donde el proceso asistencial compartimentalizado de los hospitales terciarios se difumina) que pueden enfrentarse en su quehacer diario con una petición de ecografía oftálmica urgente.
La localización topográfica de superficie del globo ocular,
su composición eminentemente quístico-gelatinosa y la fácil accesibilidad a la técnica ecográfica hacen de la misma una excelente prueba diagnóstica de primera línea.
DESCRIPCIÓN DE LA TÉCNICA ECOGRÁFICA
En función de la colocación del transductor sobre el globo ocular,
disponemos de diferentes métodos para realizar la exploración ecográfica:
- Método de contacto: el transductor contacta directamente con el globo ocular,
ya sea sobre la córnea o sobre la esclera a través de la conjuntiva.
- Método de inmersión: la sonda ecográfica no está en contacto con el globo,
sino que se sumerge en suero fisiológico o bien en un gel transductor que separa la sonda del globo ocular.
- Método transpalpebral: el paciente mantiene el ojo cerrado y la sonda se coloca sobre el párpado,
aplicando gel transductor.
Éste es el método de elección para un estudio sistemático por parte del radiólogo en la práctica habitual Fig. 1
Tipos de exploración:
- Ecografía topográfica: realizada con la sonda de alta frecuencia en modo B convencional (que suele oscilar dependiendo del ecógrafo entre 7.5 y 15 MHz),
sirve para localizar y conocer forma y extensión de las lesiones.
El globo ocular debe estudiarse tanto en planos axiales-oblicuos como sagitales,
transcorneal y transescleralmente.
- Ecografía cuantitativa: exclusivamente realizada por los oftalmólogos.
En ella se obtiene una gráfica de la onda en modo A que representa la “reflectividad” de los tejidos.
Se define como la altura del pico de la onda cuando dirigimos el haz de ultrasonidos perpendicularmente a una lesión.
Ayudaría a diferenciar entre lesiones de alta reflectividad como el desprendimiento de retina (DR) de otras similares,
pero de baja reflectividad,
como el desprendimiento de vítreo posterior (DVP).
Sería un término equivalente a “ecogenicidad”.
- Ecografía cinética/dinámica: sirve para valorar los movimientos (aftermovement) y vascularización de una lesión.
Se define aftermovement como el movimiento de las estructuras intraoculares a posteriori de un movimiento ocular ya finalizado (Video 1:
 Fig.
26).
Fig.
26).
ANATOMÍA TOPOGRÁFICA Y ECOGRÁFICA OCULAR Fig. 2 Fig. 3
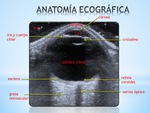
- Párpado: capa de tejido blando formado por piel,
músculo y tejido conectivo.
Línea ecogénica de 1-3 mm de espesor en la parte más superior de la imagen.
- Córnea: capa transparente más superficial y anterior del globo ocular.
Línea ecogénica menor a 1 mm que delimita la cámara anterior.
- Cámara anterior (CA): anecoica,
ocupada por humor acuoso,
delimitada por la córnea y el iris.
- Iris y cuerpo ciliar: Estructura hipoecogénica compuesta por tejido muscular y pigmentario.
- Cámara posterior: no visualizada por ecografía convencional,
entre iris y cristalino.
No confundir con cámara vítrea.
- Cristalino: lente biconvexa avascular,
anecoica en su interior con línea ecogénica posterior represantando la cápsula.
- Cámara vítrea: anecoica,
posterior al cristalino.
Erróneamente denominada en ocasiones cámara posterior del ojo.
- Retina-coroides: línea hipoecogénica formada por tejido nervioso y vascular.
- Úvea: término que engloba a iris,
cuerpo ciliar y coroides.
- Esclera: hiperecogénica,
tejido conectivo que recubre el resto del globo ocular desde el limbo esclerocorneal.
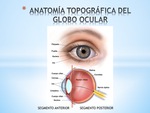
- Topográficamente el globo ocular se divide en dos segmentos-polos:
- Segmento anterior: córnea,
CA,
cristalino,
iris y cuerpo ciliar.
- Segmento posterior: vítreo,
retina,
coroides y esclera.
PRINCIPALES INDICACIONES DE ECOGRAFÍA OCULAR URGENTE
Habitualmente,
como radiólogos,
en ocasiones constituye un auténtico reto orientar una exploración debido a la escasa información que disponemos de los pacientes: bien porque el especialista sea escueto en su solicitud o porque el motivo de consulta sea demasiado amplio o ambiguo para nosotros y no nos aporta la sospecha diagnóstica del oftalmólogo.
Por ello,
vamos a enumerar las indicaciones de ecografía urgente en función del MOTIVO DE CONSULTA por el que el paciente acude a un oftalmólogo de guardia:
Pérdida brusca (y atraumática) de visión:
- ¨ DR.
- ¨ Hemovítreo (HV).
- ¨ DVP hemorrágico.
- ¨ Hemorragia subhialoidea o prerretiniana.
- ¨ Drusas del nervio óptico.
- ¨ Vitritis (toxoplasmosis,
sarcoidosis,
candidiasis,
necrosis retiniana aguda,
endoftalmitis…).
- ¨ Escleritis posterior.
- ¨ DMAE pseudotumoral: hemorragia masiva en el seno de una degeneración macular asociada a la edad (DMAE) de tipo exudativo.
- ¨ Edema de papila.
- ¨ Melanoma/nevus uveales.
- ¨ Hemangioma.
- ¨ Metástasis uveales en paciente oncológico.
Leucocoria:
- ¨ Microftalmía (congénita): catarata congénita,
persistencia de vítreo/vasculatura fetal,
tumores intraoculares (retinoblastoma).
- ¨ Ptisis bulbi (adquirida): atrofia ocular habitualmente secundaria a inflamaciones recidivantes oculares,
complicaciones postoperatorias o cirugías múltiples intraoculares.
Opacidad de medios (el paciente acude por cualquier motivo de consulta pero,
durante la exploración,
el oftalmólogo no es capaz de visualizar el segmento posterior):
- ¨ Leucoma/opacidad corneal completa.
- ¨ Catarata hipermadura.
- ¨ Catarata blanca (farmacológica,
distrofias miotónicas).
- ¨ Estafiloma posterior.
- ¨ Buftalmos.
Postcirugía intraocular complicada:
- ¨ DR.
- ¨ Desprendimiento coroideo (DC).
- ¨ HV.
Traumatismos:
- ¨ Hiphema.
- ¨ Luxación/subluxación de cristalino.
- ¨ Sospecha de cuerpo extraño intraocular/perforación.
- ¨ HV.
ESPECTRO DE PATOLOGÍAS OFTÁLMICAS
Con el propósito de seguir una clasificación más académica,
abordaremos la patología desde el tamaño y la morfología oculares,
siguiendo por una división topográfica desde el polo anterior al posterior del globo ocular.
1.
TAMAÑO Y MORFOLOGÍA ANORMALES:
El eje anteroposterior normal del globo ocular adulto oscila entre los 21 y 23 mm aproximadamente.
1.1. Globo ocular pequeño.
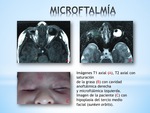
1.1.1. Microftalmía y anoftalmía (congénito): la microftalmía congénita se refiere a la presencia de un globo ocular hipoplásico o rudimentario al nacimiento (inferior a 17 mm de longitud axial en un recién nacido y a 19 mm en un niño de 1 año de edad) y la anoftalmía a la completa ausencia de globo ocular debido a un defecto en la formación de la vesícula óptica Fig. 4.
1.1.2. Ptisis bulbi (adquirido): atrofia ocular habitualmente secundaria a inflamaciones recidivantes oculares,
complicaciones postoperatorias o cirugías múltiples intraoculares Fig. 5.
1.2. Globo ocular grande (macroftalmía): longitud axial del globo ocular por encima de 24 mm.
1.2.1. Estafiloma: adelgazamiento con distensión (ectasia) de las cubiertas esclerouveales del globo.
La miopía progresiva (o magna) origina un estafiloma posterior Fig. 6 Fig. 7.
1.2.2. Buftalmos: dicho adelgazamiento no es degenerativo sino secundario a la elevación persistente de la presión intraocular (glaucoma congénito).
2.
CÁMARA ANTERIOR:
2.1. Hiphema: presencia de sangre en cámara anterior formando nivel,
generalmente postraumático (si no forma nivel no es hiphema,
es Tyndall hemático).
Cuando la cuantía es importante se solicitará rastreo ecográfico por opacidad de medios y para descartar lesiones asociadas.
En el estudio ecográfico se aprecia material hiperecogénico en la porción inferior.
Consejo: es interesante realizar la exploración con el paciente en sedestación (para favorecer el precipitado hemático) y realizar cortes longitudinales.
2.2. Hipopion: presencia de pus en cámara anterior.
Idénticas características ecográficas que el hiphema.
3.
CRISTALINO:
3.1. Catarata: opacidad del cristalino,
ya sea debido a la edad (catarata senil),
traumatismo previo,
farmacológica,
iatrogénica (secundaria a cirugía vitreorretiniana o refractiva intraocular),
congénita,
inflamatoria (postuveítica).
Ecográficamente,
se visualizará un aumento muy llamativo de la ecogenicidad del cristalino,
que en condiciones normales debería ser anecoico con una fina línea ecogénica representando la cápsula posterior Fig. 8.
3.2. Luxación/subluxación: posición anómala del cristalino,
secundario a traumatismos o enfermedades sistémicas del colágeno.
En la luxación,
apreciaremos la lente completa “flotando” en la cámara vítrea Fig. 9.
3.3. Postquirúrgico: lentes intraoculares (LIO,
pseudofaquia) o ausencia de cristalino (afaquia).
Con ecografía convencional es difícil distinguir entre LIO y cristalino normal.
En ocasiones y dependiendo de la incidencia del haz ultrasónico,
la LIO puede dejar un artefacto de reverberación posterior Fig. 10.
4.
VÍTREO:
Formado por agua (en un 99%),
fibras de colágeno y ácido hialurónico.
El humor vítreo de una persona sana y joven es muy homogéneo y anecoico,
quedando fuera de la resolución espacial de la ecografía la hialoides.
La hialoides es una fina membrana que encapsula o recubre el humor vítreo y se ancla a la retina a nivel del nervio óptico y de la ora serrata.
En el humor vítreo podemos hallar las siguientes patologías:
- -Hialosis asteroide/sínquisis centelleante.
- -Degeneración.
- -Hemorragias vítreas (HV).
- -Desprendimiento de vítreo posterior (DVP),
también denominado desprendimiento de la hialoides posterior.
- -Hemorragia subhialoidea o prerretiniana.
- -Complicaciones inflamatorio-infecciosas: vitritis (endoftalmitis,
uveítis).
4.1. Hialosis asteroide/sínquisis centelleante:
Típico de pacientes con diabetes e hipercolesterolemia.
El humor vítreo está ocupado por complejos lipidocálcicos.
Producen una imagen en modo B de puntos ecogénicos distribuidos de manera difusa o focal,
con fenómeno de aftermovement.
Hemos de bajar mucho la ganancia para hacer que desaparezcan Fig. 11.
Su apariencia en la funduscopia (fondo de ojo) es muy característica,
y no ofrece dudas diagnósticas al oftalmólogo,
por lo que su estudio ecográfico será excepcional y restringido a casos con opacidad de medios de polo anterior.
4.2. Degeneración vítrea:
Degeneración “fisiológica” fruto de la edad,
que se traduce en ecos móviles de bajo nivel.
Generalmente es bilateral.
4.3. HV:
Generalmente se asocia a retinopatía diabética,
traumatismo,
DMAE,
oclusiones venosas,
desgarros retinianos…
Si la hemorragia es leve y reciente apreciaremos ecos puntiformes de bajo nivel “flotando” en el vítreo.
Desaparecen con sutiles disminuciones de la ganancia Fig. 12.
A medida que el HV se cronifica podremos encontrarnos membranas (pseudomembranas).
4.4. DVP:
Fallo en los anclajes de la hialoides posterior.
En modo B veremos una imagen lineal,
fina y lisa,
de distribución sectorial o completa de todo el polo posterior dependiendo de la gravedad Fig. 13.
Muy característica la presencia de un aftermovement ondulante que nos permite diferenciarlo de un DR o DC.
4.5. Hemorragia subhialoidea o prerretiniana:
Puede asociarse a hemovítreo o aparecer aislada.
De manera característica no forma coágulos,
es móvil y muy ecogénica.
Al no coagular,
no apreciaremos pseudomembranas.
Es típica su aparición en un paciente joven tras maniobra de Valsalva (retinopatía de Valsalva) y no suele requerir exploración ecográfica Fig. 14.
Consejo: si no hay DVP completo,
esta hemorragia queda encapsulada en polo posterior,
formando un nivel.
Por lo tanto,
es interesante realizar la ecografía en sedestación y con cortes longitudinales.
4.6. Vitritis:
Se solicitará la ecografía para valorar gravedad y extensión del proceso así como patología retiniana asociada.
En modo B encontraremos ecos puntiformes difusos de nivel intermedio,
generalmente con mayor ecogenicidad anterior.
Es habitual visualizar un engrosamiento de la capa retinocoroidea en procesos de días de evolución.
Dado que su aspecto ecográfico es indistinguible de un HV leve reciente,
es fundamental para su enfoque diagnóstico la información clínica aportada por el especialista.
5.
CUBIERTAS POSTERIORES (RETINA-COROIDES-ESCLERA):
Clasificaremos la patología en orden decreciente de frecuencia,
comenzando por el DR y terminando por la patología tumoral.
La exploración Doppler de la vascularización posterior del globo ocular (solicitada en patologías tales como el glaucoma normotensivo) queda fuera del propósito de este trabajo.
5.1. Desprendimiento de retina (DR):
Ocurre cuando la retina sensorial se separa del epitelio pigmentario retiniano.
El DR regmatógeno (por agujero o desgarro retiniano) es el más frecuente y la principal indicación de evaluación ecográfica.
La retina sensorial es parte del SNC,
por lo que si tiene un desgarro no puede cicatrizar.
Otros DR serían los serosos o exudativos y los traccionales.
En el modo B apreciaremos una característica membrana continua ecogénica de espesor constante y a menudo con pliegues.
Morfológicamente,
podemos dividir los DR en: planos,
bullosos o la configuración arquetípica de embudo abierto en forma de V,
con el vértice hacia la papila y los extremos hacia el cuerpo ciliar Fig. 15.
Los DR recientes o con desgarros grandes pueden mostrar un acusado aftermovement,
aunque menos que los DVP.
Los de larga evolución con retinopatía vítreoproliferativa los veremos muy rígidos (menor aftermovement) y con mayor engrosamiento ecogénico de la retina Fig. 16.
Video 2: Fig.
27.
5.2. Desprendimiento coroideo (DC):
Una de las principales características de la coroides es que escapa a la resolución espacial de la ecografía.
Generalmente aparece en el postoperatorio de la cirugía del globo,
especialmente en intervenciones filtrantes y en traumatismos oculares.
Cuando el paciente presenta una opacidad de medios que no permita la exploración oftalmoscópica,
la ecografía será de gran utilidad.
En modo B se muestra como una línea blanca y convexa de localización periférica y alejada de la papila,
que desde la pared del globo se extiende hacia el vítreo.
Es frecuente la aparición simultánea de varias bolsas que,
de forma característica,
tienden a confluir por sus convexidades hacia el centro del globo,
dando la impresión de que pueden llegar a contactar (“kissing”).
Presentan un escaso fenómeno de aftermovement Fig. 17.
Las diferencias ecográficas entre DVP,
DR y DC se exponen en la Tabla 1 (Fig. 25).
5.3. DMAE pseudotumoral:
En la evaluación ecográfica de este proceso nos encontraremos: morfología nodular o irregular,
zonas de ecogenicidad muy aumentada (representando fibrosis) o incluso con sombra acústica posterior (calcificaciones),
que indican la cronicidad del proceso.
Es muy frecuente encontrar HV que puede ser masivo o desprendimientos de retina hemorrágicos asociados Fig. 18.
5.4. Escleritis posterior:
Típicamente es un adulto con disminución brusca de agudeza visual e intenso dolor con los movimientos oculares,
característica y afortunadamente unilateral.
Se nos solicitará la prueba de imagen para el diagnóstico diferencial con la neuritis óptica retrobulbar.
En el rastreo ecográfico buscaremos engrosamiento llamativo de las cubiertas posteriores del globo,
con una línea hipoecogénica más posterior que representa edema en la cápsula de Tenon.
5.5. Melanoma uveal:
Es el tumor primario intraocular más frecuente.
Normalmente puede realizarse una detección fidedigna siempre que la lesión esté sobreelevada al menos 0.75 mm desde la pared interna de la esclera.
Los criterios clave en modo B para el diagnóstico diferencial son:
-Morfología de “champiñón”.
-Apariencia sólida hipoecogénica con respecto a la grasa orbitaria.
-Ecogenicidad interna homogénea.
-Vascularización interna en el estudio Doppler.
Los tumores grandes pueden tener una ecogenicidad interna más heterogénea,
probablemente por la existencia de grandes vasos venosos y/o la necrosis intratumoral.
Otro hallazgo ecográfico descrito es la excavación coroidea.
Se observa en la base de implantación de la masa,
como una “muesca” anecoica.
Algunos estudios han demostrado,
no obstante,
que no es un hallazgo específico del melanoma y que se puede encontrar en otras lesiones coroideas Fig. 19 Fig. 20.
Los melanomas del iris y cuerpo ciliar son de localización anterior y para detectarlos mediante ecografía convencional las lesiones deben tener al menos 2 mm de extensión y más de 3 mm de elevación.
En lesiones de menor tamaño,
la ecografía nos permite diferenciar lesiones sólidas de quísticas (quistes de iris o cuerpo ciliar) Fig. 21.
5.6. Nevus uveal:
Son normalmente lesiones poco elevadas y en muchos casos demasiado planas para que se puedan detectar por ecografía.
En el estudio evolutivo,
no muestran crecimiento o este es muy leve,
mientras que los melanomas tienden a aumentar de tamaño.
Lesiones de más de 2 mm de elevación han de ser controladas periódicamente,
para descartar melanoma Fig. 22.
5.7. Hemangioma:
Lesión hamartomatosa vascular sobreelevada que presenta características distintas en la edad pediátrica y adulta.
En el niño suele asociarse a síndromes (Sturge-Weber y von Hippel-Lindau) y son lesiones menos elevas y más difusas.
En el adulto,
aparece como una lesión focal abovedada.
En la exploración Doppler,
la vascularización interna,
si la presenta,
es mucho menos pronunciada que la del melanoma.
5.8. Metástasis:
Pueden ser lesiones aisladas o múltiples,
generalmente secundarias a un primario de mama,
pulmón o gástrico.
Clínica y ecográficamente plantean el diagnóstico diferencial con un melanoma no pigmentado (amelanótico).
Ecográficamente se caracterizan por: vascularización interna ausente o mínima,
morfología menos elevada y más lobulada que un melanoma y DR más elevado y extendido que los asociados a melanomas Fig. 23.
6.
NERVIO ÓPTICO:
6.1. Drusas:
Las drusas son depósitos hialinos calcificados en la cabeza del nervio óptico.
Generalmente asintomáticas,
pueden producir visión borrosa o defectos campimétricos.
Ocurren en aproximadamente el 0.3 % de la población y con frecuencia son bilaterales y con agregación familiar.
Ecográficamente,
se visualizan como placas hiperecogénicas que no desaparecen al disminuir la ganancia.
Es muy difícil evaluar la presencia de sombra acústica posterior,
ya que coinciden con la “sombra” del nervio óptico y necesitaremos cortes oblicuos para demostrarlo.
Su aspecto en la TC es muy característico,
representando imágenes puntiformes de densidad calcio en los nervios ópticos Fig. 24.
6.2. Edema de papila:
Puede ser unilateral o bilateral y secundario a diferentes causas:
-HTA.
-Hipertensión intracraneal (HTIC): el edema de papila bilateral cuyo origen es la HTIC se denomina papiledema.
Con frecuencia se habla erróneamente de papiledema ante cualquier edema de papila bilateral.
-Papilitis o neuritis óptica anterior.
-Neurorretinitis (habitualmente de origen infeccioso).
-Tumores.
Ecográficamente,
se aprecia una elevación a nivel del nervio óptico producido por el aumento de líquido subaracnoideo.
Nos permite diferenciarlo de un engrosamiento sólido del nervio óptico propiamente dicho o de las vainas perineurales en los tumores.