La condromatosis sinovial (CS) suele afectar a grandes articulaciones del esqueleto axial,
siendo rara su aparición en la articulación témporomandibular (ATM),
en donde sólo han sido publicados 75 casos (1),
con tan sólo un caso de afectación bilateral (2).
Aunque la afectación de otras articulaciones es el doble de frecuente en varones,
en la ATM su frecuencia es cuatro veces mayor en mujeres (3).
Se diagnostica a mayor edad (cuarta y quinta década),
que en el resto de localizaciones.
Según Ginaldi (4),
fue inicialmente descrita por Ambroise Paré en el año 1558,
aunque el primero en publicar su aparición en la articulación témporomandibular (ATM) fue Georg Axhausen en 1933.
Esta enfermedad también puede ser conocida por nombres como: condrometaplasia sinovial,
condrosis sinovial,
metaplasia sinovial,
sinovialoma y condrometaplasia tenosinovial periarticular.
La CS de la ATM es una artropatía monoarticular,
benigna y rara,
que se caracteriza por cuerpos cartilaginosos formados en la membrana sinovial.
Se desarrolla a partir de la condrometaplasia de la subíntima sinovial,
formándose múltiples nódulos cartilaginosos que son liberados al espacio articular.
En la mayoría de casos,
el proceso queda limitado al espacio articular superior (4),
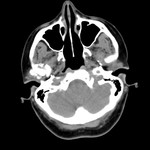
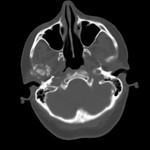
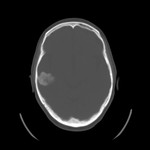
pero en ocasiones puede erosionar la cabeza del cóndilo mandibular o el suelo de la fosa craneal media o de manera más agresiva destruir la base del cráneo temporal,
y/o invadir las estructuras intracraneales; por tanto,
la detección temprana y el diagnóstico de esta patología es muy importante para mejorar el pronóstico y seleccionar el procedimiento terapéutico apropiado (4,5).
Los síntomas predominantes son dolor (69%),
inflamación (68%),
limitación de los movimientos mandibulares (46%) y crepitación (40%).
Las técnicas de imagen incluyen la ortopantomografía (OPG),
la TC,
la RM y la artroscopia de ATM (1).
Aunque los traumatismos previos y las infecciones han sido implicados en su patogénesis,
no parecen ser la causa principal de la CS,
y su etiología es desconocida (1,
2).
Sato y cols.
(5) sugieren que el factor de crecimiento de los fibroblastos 2 es producido por los condrocitos y se une al receptor 1 del factor de crecimiento de los fibroblastos,
contribuyendo al crecimiento celular.
En 1977,
Milgram describió tres estadios en la patogénesis de la condromatosis sinovial (6).
Más tarde,
Blankenstijn y cols.
(7),
actualizaron este concepto: el primer estadio o fase temprana incluye una metaplasia de la membrana sinovial pero sin existir cuerpos libres; en el segundo estadio o fase transicional aparece una metaplasia progresiva que lentamente conduce a la formación de cuerpos libres que se despegan de la sinovial; en el tercer estadio o fase avanzada se observan múltiples cuerpos libres que varían de tamaño desde 1 a 10 mm o mayores,
sin evidencia de metaplasia intrasinovial,
denominándose entonces síndrome de Henderson-Jones (8).
De acuerdo con los hallazgos observados por TC,
la CS de la ATM puede también dividirse en tres tipos: el tipo 1 incluye inflamación de tejidos blandos sin cuerpos libres calcificados; en el tipo 2 se observa inflamación de tejidos blandos y cuerpos libres calcificados y el tipo 3,
cuerpos calcificados rodeando la ATM pero sin inflamación de partes blandas (8).
Debido a que el espacio articular entre el cóndilo mandibular y la fosa glenoidea no se visualiza con claridad en las imágenes axiales,
los cuerpos libres calcificados limitados al espacio articular pueden pasarse por alto,
por lo que se utilizan cortes coronales para detectarlos (8).
Otros autores han descrito dos formas de CS (9): la forma primaria representa una metaplasia condral activa originada en la membrana sinovial.
La CS secundaria,
mucho más frecuente,
suele ser debida a cambios artrósicos o traumáticos,
con liberación de fragmentos osteocondrales al espacio articular.
Con la evolución de la enfermedad,
los nódulos cartilaginosos pueden crecer y calcificarse,
la sinovial se engruesa y aparecen cambios degenerativos en las superficies articulares.
Los hallazgos radiológicos de la CS de la ATM no son específicos,
pero pueden incluir ensanchamiento del espacio articular,
limitación del movimiento,
irregularidad de la superficie articular,
presencia de cuerpos libres calcificados y esclerosis o hiperóstosis de la fosa glenoidea y/o del cóndilo mandibular (9).
Sin embargo,
la radiología convencional es negativa en el 24-57% de los casos.
Sólo si los cuerpos libres están calcificados serán visibles (3,
9).
Estos hallazgos también se visualizan con frecuencia en la osteoartrosis,
sin embargo, en ésta última no se observan cuerpos libres calcificados.
Actualmente,
con TC y RM,
es fácil realizar un diagnóstico de sospecha adecuado,
que puede confirmarse mediante biopsia o artroscopia articular.
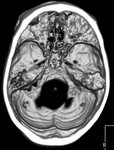
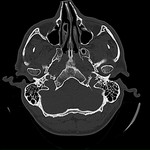
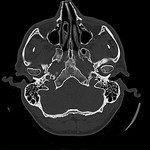
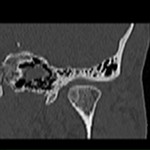
La TC es superior a la radiografía simple en la detección de patología y determinar el pronóstico.
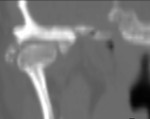
Permite definir el tamaño,
forma y localización de los cuerpos libres; mostrar posibles cambios de la superficie articular del hueso temporal y la extensión intracraneal,
así como demostrar la afectación de partes blandas,
que se identifica como una masa con densidad líquido y múltiples calcificaciones puntiformes articulares (8,10) (imágenes 1-3).
La evidencia disponible indica tres patrones diferentes de cambios en la superficie articular del hueso temporal mediante TC,
incluyendo esclerosis, que se considera el cambio más frecuente (50%),
resorción local en segundo lugar (37,5%) y adelgazamiento de la cavidad glenoidea,
en el 12% de los casos.
Aunque un porcentaje elevado de pacientes (62,5%) no presentan alteraciones en los cóndilos mandibulares,
hasta un 37,5% muestran cambios escleróticos; sin embargo,
no se ha reportado ningún caso de resorción ósea.
Los tres patrones óseos anteriormente descritos pueden ocurrir simultáneamente en la CS; sin embargo es una posibilidad muy poco frecuente (8).
La esclerosis de la fosa glenoidea y condilar puede observarse también en otras afecciones de la ATM,
tales como la artropatía degenerativa y la artritis.
Sin embargo,
si la esclerosis de la cavidad glenoidea y/o del cóndilo se acompaña de cuerpos libres calcificados articulares,
la CS debe considerarse como principal diagnóstico (8).
La RM,
por su parte,
permite el diagnóstico diferencial con otros trastornos proliferativos sinoviales,
delimita la extensión de la lesión y confirma el origen sinovial de la lesión.
Es especialmente útil cuando se sospecha extensión intracraneal,
para valorar la proximidad y afectación de la duramadre y planificar la cirugía.
Literatura reciente indica que la distensión e inflamación de la cápsula lateral y el líquido articular se consideran los hallazgos más frecuentes por RM y estos criterios son muy indicativos de CS (11).
La presencia de cuerpos libres son también muy indicativos de CS,
pero no siempre pueden detectarse (11).
El mejor procedimiento diagnóstico es el artroscópico.
Demostrará la presencia de cuerpos libres intraarticulares de naturaleza condroide,
así como posibles áreas metaplásicas sinoviales.
La presencia de cuerpos libres calcificados en la ATM no es específico de condromatosis sinovial,
si bien también puede encontrarse en el condrosarcoma,
necrosis avascular y patologías inflamatorias como la osteoartritis y la artritis reumatoide.
No obstante,
el número de cuerpos libres puede sugerir el diagnóstico: la mayoría de pacientes con CS primaria tienen más de diez cuerpos libres,
mientras que el resto de patologías suelen contener menos de tres.
El diagnóstico diferencial más importante debe realizarse con el condrosarcoma sinovial,
que asocia signos de infiltración ósea agresiva,
con un patrón permeativo,
apreciando marcada destrucción ósea más que erosión.
El condrosarcoma se origina en los tejidos blandos periarticulares,
no en la articulación,
y no estaría confinado en la cápsula articular.
No obstante,
se han descrito algunos casos de transformación maligna a condrosarcoma en la ATM.
Se debe sospechar ante una CS tratada,
con recidivas múltiples y en cortos espacios de tiempo (10,
12). En el diagnóstico diferencial también pueden incluirse tumores como el osteoma,
osteoblastoma,
osteocondroma y osteosarcoma.
Por otro lado,
también es necesario diferenciar la CS de otros patologías como la osteocondritis disecante,
necrosis avascular,
artritis degenerativa (que mostrará menos calcificaciones y de mayor tamaño),
fracturas condíleas intracapsulares,
patología de la glándula parotídea,
osteoartritis,
artritis tuberculosa o piógena y artritis reumatoidea,
ya que también en estos procesos pueden visualizarse cuerpos libres en la articulación (10-12).
El tratamiento se basa en la exploración quirúrgica abierta o artroscópica,
con retirada de los cuerpos libres y sinovectomía parcial de las áreas inflamadas y metaplásicas (1-3).
La vía artroscópica se considera la técnica de elección si las pruebas de imagen demuestran afectación exclusiva del espacio superior,
sin afectación extraarticular y con un tamaño de los nódulos menor de 2-3 mm.
Sin embargo,
no permite evacuar cuerpos libres de gran tamaño y la recidiva puede ser más frecuente.
Se han descrito recidivas hasta en un 30% de los casos,
posiblemente por resección incompleta de la sinovial metaplásica.
Por ello,
la mayoría de casos requieren una artrotomía articular para realizar una adecuada sinovectomía articular e incluso una discectomía.
Además,
y debido a que en algunos casos la expansión de la cápsula puede llegar a los espacios masticatorios periarticulares e incluso intracranealmente,
esta vía quirúrgica es la única que garantiza un adecuado abordaje de todos los espacios articulares.
Una reciente revisión de la literatura indicaba que en la mayoría de los casos que recidivaron no se había realizado una sinovectomía asociada (1-3).
La siguiente patología a describir es el osteocondroma,
también conocido como exóstosis cartilaginosa,
que representa el tumor óseo más frecuente; se considera una alteración del desarrollo óseo más que un tumor verdadero.
Constituye el 20-50% de todos los tumores óseos benignos y el 10-15 % de la totalidad de los tumores óseos (13).
Sus características radiológicas son con frecuencia patognomónicas.
Se componen de hueso cortical y medular recubiertos por una capa de cartílago hialino y debe demostrarse la continuidad de la cortical con el canal medular.
Los osteocondromas pueden ser solitarios (predilección por la zona metafisaria de los huesos largos,
especialmente fémur,
tibia y húmero) o múltiples,
recibiendo el nombre de osteocondromatosis múltiple congénita,
que se caracteriza por exostosis múltiples con distribución simétrica.
Pueden presentarse con forma pediculada o con una base ancha de implantación (sésil).
Las complicaciones que pueden presentar,
pueden ser óseas,
con deformidad del hueso donde asientan o fracturas del mismo; o de los tejidos que lo rodean,
pudiendo provocar trastornos neurológicos,
vasculares,
bursitis,
y la peor complicación,
que es su malignización (14,
15).
Los osteocondromas intracraneales se consideran tumores de crecimiento lento,
solitarios y muy poco frecuentes,
con una incidencia de 0,1 a 0,2 % de la totalidad de los tumores intracraneales (16).
Pueden ocurrir a cualquier edad con predilección por pacientes más jóvenes.
Las exóstosis craneales aisladas son muy raras,
la mayoría se originan de restos residuales de cartílago primordial atrapados en las sincondrosis basilares durante la osificación endocondral de la base craneal; por tanto,
normalmente se ven en la fosa craneal media,
especialmente en el clivus o en la sincondrosis esfeno-occipital.
Aproximadamente el 15% de los osteocondromas intracraneales se originan supratentorialmente,
de forma típica junto a la hoz cerebral en una localización frontoparietal.
También se ha descrito su origen a partir de nervios craneales,
pared ventricular o plexos coroideos.
En algunos casos forman parte de neoplasias generalizadas,
que incluyen el síndrome de Maffuci y de Ollier.
También se han observado múltiples exóstosis craneofaciales en el síndrome de Proteus (17).
Los osteocondromas craneales son similares a los ubicados en otras localizaciones,
pero con un patrón de crecimiento más irregular y expansivo.
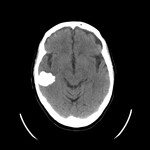
En la TC,
se muestran como lesiones extraaxiales,
bien circunscritas,
avasculares,
con calcificaciones globulares o difusas y realce leve tras la administración de contraste.
Pueden producir destrucción ósea,
que se produce en el 50% de los casos,
o hiperóstosis de la tabla interna del cráneo.
Las calcificaciones se observan en el 60% de los casos.
(18) (imágenes 4-6)
Puede resultar difícil diferenciar osteocondromas de la convexidad y la hoz cerebral de meningiomas o hematomas extraaxiales calcificados.
Sin embargo,
los meningiomas normalmente muestran un realce precoz de contraste,
intenso y homogéneo,
a diferencia de los osteocondromas,
que presentan un realce leve inicial y marcado en fases tardías.
Cuando los osteocondromas están calcificados y se localizan en la fosa craneal anterior o media,
pueden diagnosticarse con seguridad en base a sus hallazgos radiológicos bastante típicos.
Por tanto,
las calcificaciones intratumorales o el realce tardío por TC representan aspectos muy importantes en el diagnóstico diferencial.
Algunos autores han observado un patrón de captación de contraste periférico en los osteocondromas,
que podría deberse al tejido fibrovascular que recubre al cartílago hialino (19,
20).
También señalan que los septos fibrovasculares sólo están presentes en condrosarcomas de bajo grado (20).
El tratamiento de estas lesiones es la excisión quirúrgica completa,
con un buen pronóstico a largo plazo.
La invasión local o recurrencia debería plantear la posibilidad de degeneración maligna a condrosarcoma.
Por último comentar unos párrafos sobre los encondromas del cóndilo mandibular.
Los encondromas son lesiones óseas líticas que pueden o no ser expansivas.
Casi siempre presentan matriz condroide calcificada,
con excepción de las falanges.
Los encondromas falángicos representan las lesiones óseas benignas quísticas más frecuentes en las falanges,
y en esta localización,
no habrá matriz condroide calcificada.
A veces,
puede resultar difícil distinguir un encondroma de un infarto óseo.
Sin embargo,
los infartos óseos normalmente presentan un borde serpinginoso mientras que los encondromas no (21).
La mayoría de los encondromas son asintomáticos y se detectan como hallazgos incidentales por radiología.
Radiológicamente,
los condromas son fundamentalmente lesiones radiolucentes con algún foco de mineralización.
Los condromas del cóndilo de la región mandibular son raros, y tan sólo se han recopilado ocho casos hasta la actualidad.
El diagnóstico diferencial incluye otras lesiones benignas como el osteoma,
osteocondroma,
hiperplasia condilar,
condroblastoma,
condromatosis,
condrosarcoma y osteosarcoma; aunque el diagnóstico diferencial se realiza principalmente con el condrosarcoma.
Las características clínicas y radiográficas,
como ya se describió,
a menudo ofrecen poca ayuda para distinguir al condroma de una condrosarcoma bien diferenciado.
El tamaño de la lesión puede ser de ayuda.
La mayoría de los condromas miden de 1 a 3 cm,
mientras que los condrosarcomas suelen ser de mayor tamaño.
Otros hallazgos adicionales como dolor persistente junto con una imagen radiográfica de erosión cortical y extensión a los tejidos blandos alertan sobre la posible malignidad (imágenes 7-9).
Estas lesiones no tienen predilección de género.
Son generalmente diagnosticados en la tercera o cuarta década de la vida,
aunque presentan un amplio rango desde la primera hasta la octava década.
El 61% de los pacientes se diagnostican entre los 10 y 39 años de edad (21,
22).
La mayoría de condromas del complejo cráneofacial se originan a partir de restos cartilaginosos vestigiales del septum nasal y senos etmoidales.
Es por dicha razón que las lesiones maxilares se localizan en la región anterior adyacente a la espina y al septum nasal.
Los condromas mandibulares se observan en la sínfisis,
cuerpo,
apófisis coronoides y en cóndilo mandibular.
El tratamiento aconsejado para el condroma es la excisión amplia,
debido a la posible superposición clínica e histológica con el condrosarcoma; no obstante casi el 20% de los condrosarcmas de cabeza y cuello son diagnosticados inicialmente como condroma.
Es esencial realizar un seguimiento prolongado de los pacientes.