Se ha realizado un estudio prospectivo de una serie de casos en el que se incluyeron de forma aleatoria a 35 pacientes tras la realización de una PAAF pulmonar entre el 6 de mayo de 2010 y el 1 de marzo de 2011.
Se realizó una ecografía dirigida a la detección de neumotórax en 35 pacientes a los que previamente se les había realizado una PAAF pulmonar guiada por TAC.
El motivo de la realización de la PAAF pulmonar en los 35 pacientes fue la obtención de muestras para el diagnóstico anatomopatológico (citología) de una lesión en el parénquima pulmonar objetivada previamente por TAC.
De los 35 pacientes 28 eran varones,
7 eran mujeres,
el rango de edad fue de 30-84 años y la mediana de 69,5 años.
Todos eran pacientes ambulatorios.
La realizacíon de la PAAF pulmonar estaba a cargo de dos radiólogos con amplia experiencia en toma de biopsias pulmonares.
El procedimiento se realizó en decúbito supino o en decúbito prono,
en función del abordaje de la lesión.
La toma de PAAF se realizó por un sistema coaxial, pinchando con una aguja de 19 G de 9 cm y extrayendo la muestra con una aguja de 20G de 12cm.
Nuestro protocolo post-procedimineto incluía la hospitalización del paciente en el hospital de día médico tras la prueba y la realización de una placa simple de tórax a las 3h.
después de la PAAF para evaluar la existencia de neumotórax,
hemorragia u otras comlicaciones.
Previa a la realización de la placa de tórax,
el paciente se sometía al estudio ecográfico tras el consentimiento expreso de todos los pacientes.
El estudio ecográfico estaba a cargo de dos radiólogos diferentes con formación previa en el diagnóstico ecográfico del neumotórax.
Siempre eran dos radiólogos independientes,
sin contacto entre ellos,
los que realizaron la PAAF pulmonar y la ecografía posterior.
El radiólogo encargado de la ecografía desconocía la presencia / ausencia de neumotórax.
Se utilizó un transductor cónvex de baja frecuencia (3MHz, Logic 7, General Electric) para obtener una adecuada profundidad en la pared torácica hasta el parénquima pulmonar.
Se realizó un rastreo de 6 áreas torácicas (fig.
1),
empezando por el lugar de punción.
El área anterior quedaba limitada por el esternón,
clavícula y la línea axilar anterior (dividida en 4 cuadrantes).
El área lateral estaba limitada por las líneas axilares anterior y posterior (dividida en 2 cuadrantes).
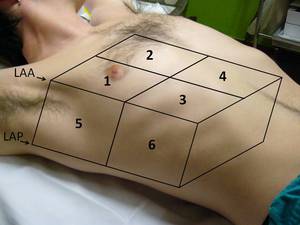
Fig. 1: La imagen ilustra las 6 áreas utilizadas para el rastreo sistemático del neumotórax. Área anterior: cuandrantes 1 a 4. Área lateral, cuadrantes 5 y 6.
LAA: Línea axilar anterior.
LAP: Línea axilar posterior.
Dado que el 98% de los neumotórax se objetivan en al menos en el área anterior e inferior en los pacientes en decúbito supino (1),
por cuestión de tiempo y características de estos pacientes,
realizamos un abordaje anterior y lateral.
El diagnóstico ecográfico de neumotórax se basó en los siguientes criterios:"Lung Sliding",
Lineas A,
Lineas B y "Lung Point" (modos B y M).
El límite entre la pleura visceral y la superficie pulmonar se objetiva en la ecografía pulmonar como una línea ecogénica,
la línea pleural. El “lung sliding” o deslizamiento pulmonar es el deslizamiento del pulmón en la cavidad torácica durante la respiración,
visible en la línea pleural y sólo puede visualizarse en tiempo real (fig.
2).
La presencia del lung sliding exluye el neumotórax.
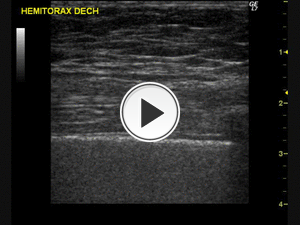
Fig. 2: Lung sliding. La línea ecogénica corresponde a la línea pleural. El lung sliding es el deslizamiento del pulmón en la cavidad torácica durante la respiración, visible en la línea pleural. Sólo se visualiza en tiempo real. Su presencia exluye el neumotórax.
Los artefactos en cola de cometa o líneas B,
se hacen visibles cuando existe una marcada diferencia en la impedancia acústica entre un objeto y lo que le rodea.
Estos artefactos se producen sólo en la frontera entre la pleura visceral y el pulmón aireado (2,
3).
Estos artefactos en cola de cometa son esporádicos en el pulmón sano (fig.
3) y más frecuentes cuando el intersticio es patológico (fig.
4). Lo importante es que la más mínima línea B permite descartar el neumotórax (4).
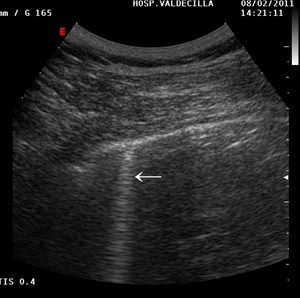
Fig. 3: Pulmón derecho de un paciente a las 3h. de la realización de una PAAF pulmonar. La presencia de una línea B (flecha), perpendicular y sincrónica con el movimiento de la línea pleural, refleja un pulmón normalmente aireado y permite excluir el neumotórax postbiopsia.
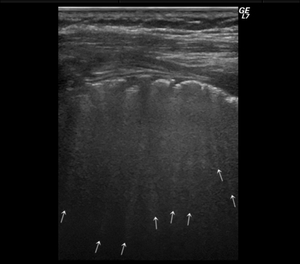
Fig. 4: Varón de 69 años en el que se objetiva una irregularidad y disrrupción de la línea ecogéncia pleural, debido una masa pulmonar con extensión a la pleura. Las numerosas líneas B (flechas) son debidas a que las ondas de ultrasonidos son transmitidas a través del intersticio patológico. Su presencia descartó el neumotórax postpunción.
El artefacto básico normal que surge de la línea pleural,
es una repetición horizontal de la línea pleural en intervalos regulares,
la línea A (fig.
5).
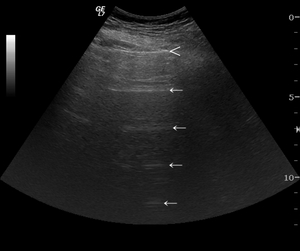
Fig. 5: Las líneas A son líneas horizontales (flechas) que nacen en la línea pleural (cabeza de flecha) y de disponen en intervalos regulares.
El signo de la línea A,
que tiene una sensibilidad del 100% para el diagnóstico del neumotórax,
en ningún caso es específico,
ya que las líneas A también se generan fisiológicamente por el aire.
Cuando la abolición del deslizamiento pulmonar y la línea A se combinan (fig.
6),
Linchestein et al.
describen una sensibilidad del 100% y una especificidad del 96% para el diagnóstico del neumotórax (5).
Fig. 6: Ecografía torácica de varón de 59 años tras biopsia pulmonar. La combinación de líneas A y la abolición del lung sliding permiten diagnosticar el neumotórax de forma precisa.
En el neumotórax,
la presencia de aire interpleural evita la expansión completa del pulmón y genera estos artefactos de reverberación horizontales y paralelos.
La ausencia de movimiento de estos artefactos durante la respiración está bien documentada en el modo M (fig.
7)
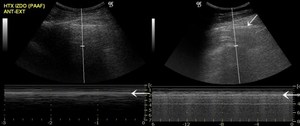
Fig. 7: Varón de 62 años tras PAAF del pulmón izquierdo. La imágen de la izquierda muestra la línea pleural (flecha) del pulmón izquierdo como una línea hiperecoica en el modo M. La ausencia de deslizamiento pulmonar, se traduce en el signo de la estratosfera (lineas horizontales paralelas) en el modo M. La imagen de la derecha muestra el pulmón contralateral normal. Este patrón de normalidad se conoce como el signo del mar y la arena. En el modo M, el tejido subcutáneo aparece como líneas paralelas horizontales (mar) hasta la línea pleural (flechas). El pulmón, debajo de la línea pleural, se mueve con la respiración y por ello las líneas horizontales desaparecen con el movimiento, simulando la arena.
Cuando se diagnostica el neumotórax en base al lung sliding,
líneas A y B,
se busca el lung point,
que se define como el punto de transición entre el pulmón aireado y el neumotórax (fig.
8).
Fig. 8: El lung point se define como aquella imagen dinámica que contiene tanto hallazgos de pulmón normal como de neumotórax. Su especificidad es del 100%.
Tomando como Gold Standard para el diagnóstico de neumotórax el TAC de la PAAF previamente realizada,
se correlacionaron los hallazgos ecográficos para confirmar la existencia de neumotórax.
Puesto que siempre se objetivan mínimos cambios postraumáticos en la región pleural objeto de la PAAF,
para ser considerado caso de neumotórax,
era necesario objetivar al menos una clara lámina de aire interpleural en el TAC.
La presencia de aire interpleural no laminar <2mm.
en el TAC fue despreciada y por tanto,
no fue considerada como neumotórax.









