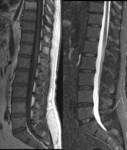
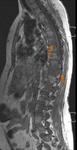
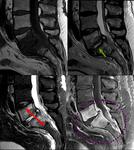
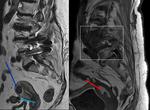
El enfoque sistemático de cualquier estudio radiológico permite un mejor aprendizaje de la fisiopatología de las enfermedades,
otorgándonos mayor seguridad personal para afrontar los informes evitando pasar por alto posibles patologías.
La siguiente evaluación secuencial de la columna lumbar,
puede ayudar a este propósito con una mejor comprensión de la enfermedad degenerativa.
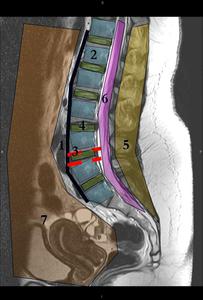
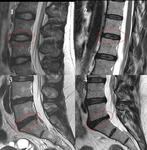
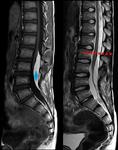
Fig. 1
- Alineación
- Cuerpos vertebrales
- Unión discovertebral
- Disco intervertebral
- Elementos posteriores
- Canal medular
- Retroperitoneo
1.- Alineación
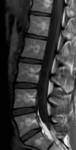
La columna lumbar es una estructura osteofibrocarilaginosa,
que distribuye el peso del cuerpo de cabeza a pies.
Es una estructura móvil no rígida,
que además tiene que acomodarse a los movimientos de traslación anteroposteriores, rotatorios,
carga de pesos,
....
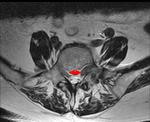
Como otros elementos de la naturaleza (Fig 2) ,
la columna para poder resistir tantas fuerzas divergentes no adopta una disposición lineal sino curva para adaptarse mejor a los cambios de energía.
Los cuerpos vertebrales van disponiéndose,
una detrás de otro con discos intercalados de forma uniforme como si fueran ladrillos con cemento,
pero con la diferencia que la unión entre cuerpo vertebral y el disco permite ligeros movimientos.
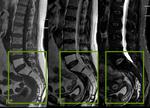
No obstante el uso continuado en el eje de carga del cuerpo humano condiciona un desgaste continuo,
afectando fundamentalmente los puntos débiles de la región lumbar: unión discovertebral y articulaciones facetarias posteriores (Fig 3).
La columna lumbar soporta el peso corporal suprayacente siendo el último nivel móvil.
La articulación lumbosacra,
que soporta el mayor.
El último espacio lumbosacro es el que tiene la mayor movilidad: 75% de toda la flexión de la columna.
Esto determina que la mayor exigencia y la mayor cantidad de enfermedad lumbar se genere a nivel de L5-S1 y L4-L5.
Para valorar la patología en la alineación se puede usar tanto la secuencia T1 como la T2 en proyección sagital.
La columna lumbar presenta una LORDOSIS FISIOLOGICA que se sitúa entre 20º y 60º (Fig 4),
calculado entre platillo superior de L1 e inferior de L5.
Ángulos menores se considerara un rectificicación de la lordosis y lordosis mayores a 60º,
corresponden con hiperlordosis lumbar.
Hay que tener en cuenta que tanto la hiperlordosis lumbar como la rectificación condicionan dolor lumbar (causa muy frecuente de baja laboral) y acelera la enfermedad degenerativa.
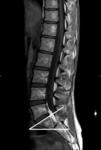
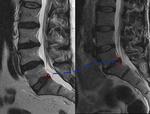
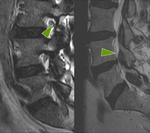
La ANGULACION LUMBOSACRA,
es aquella de medir el ángulo sacro con la horizontal (Fig 5).
Cuando éste ángulo crece,
la tracción anterior aumenta,
provocando dolor por distensión de estructuras ligamentosas y sobrecarga de estructuras articulares.
Además,
en posición estática,
el aumento del ángulo condiciona una hiperlordosis lumbar.
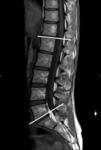
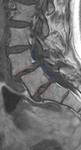
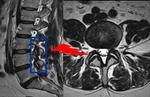
La COLUMNA DE CARGA DE L3,
(Fig 6) consiste en trazar una línea perpendicular desde el centro del cuerpo vertebral de L3 caudalmente y medir la distancia al promontorio,
se considera patológica distancias mayores a L3.
Este hallazgo implica una fuerza continua en los elementos inferiores lumbares anterior que propicia mayor desgastes en los elementos posteriores,
aumentando las posibilidades de listesis (Fig 7).
Los cambios degenerativos anteriormente comentados,
pueden condicionar en su progreso la debilidad de las articulaciones facetarias posteriores,
permitiendo desplazamientos de un cuerpo vertebral sobre otro,
llamado LISTESIS.
Existen tres posibilidades la anterolistesis,
la retrolistesis y la laterolistesis. Para saber como llamar el desplazamiento siempre se considera el movimiento del cuerpo vertebral superior sobre el inferior (Fig 8).
Los desplazamientos se gradúan en I que corresponde a un desplazamiento menor del 25%,
II desplazamiento entre 25% y 50%,
III (50%-75%) y IV (>75%) (Fig 9).
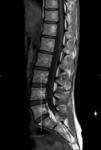
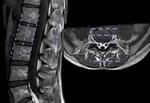
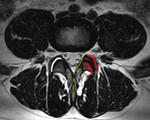
Para valorar posibles desplazamientos laterales o ESCOLIOSIS,
se deberá valorar los localizadores,
ya que de forma rutinaria no se realizan secuencias coronales.
Por tanto podrmos informar sobre la dirección de la lordosis (Fig 10).
La laterolistesis es difícil de valorar en el estudio típico de RM lumbar,
ya que la única proyección coronal de la que se dispone suele ser el localizador,
no obstante muchas veces suele ser suficiente para localizar la vértebra de la que se trata y además para correlacionar con el resto de secuencias.
2.- Cuerpo vertebral
El cuerpo vertebral es la porción principal de la vértebra.
Se lleva alrededor del 80% de la carga mientras está de pie y proporciona una fijación para los discos entre las vértebras.
la sección frontal o anterior del cuerpo vertebral protege la médula espinal y las raíces nerviosas
En la valoración del cuerpo vertebral consideramos fundamentalmente la altura,
la morfología y la intensidad de la señal.
ALTURA: tanto el cuerpo vertebral como los discos aumentan su tamaño desde la cabeza hasta el sacro.
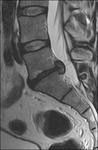
Una reducción de la altura de un cuerpo vertebral del 20% o de 4 mm se considera indicativa de una fractura vertebral por compresión.
En la columna osteoporótica se han descrito tres patrones de fractura: acuñamiento,
aplastamiento y biconcavidad (Fig 11).
Una vértebra acuñada presenta un borde anterior colapsado con un borde posterior prácticamente intacto.
En las fracturas por aplastamiento,
se colapsa todo el cuerpo vertebral.
Las fracturas bicóncavas muestran un colapso de la zona central del cuerpo vertebral
Lo importante en el diágnóstico de las fracturas traumáticas de la columna es el modelo de las tres columnas de Denis ( clasificación de 1982) que está dirigido al tratamiento: reparación conservadora frente a quirúrgica.
Para este autor,
la estabilidad de la columna vertebral está sustentada en la existencia de tres pilares (Fig 12):
1.
Columna anterior: Formada por la parte anterior de los cuerpos vertebrales,
fijado al ligamento vertebral longitudinal común anterior y por la parte anterior del anillo fibroso del disco intervertebral, y fuertemente adherido a las caras superior e inferior de las vértebras adyacentes.
2.
Columna media: Formada por la parte posterior del cuerpo vertebral,
fijado al ligamento vertebral longitudinal común posterior y al anillo fibroso posterior.
3.
Columna posterior: Formada por el arco óseo posterior: pedículos,
láminas,
apófisis transversas articulares y espinosas y,
además,
el complejo ligamentario posterior; ligamento interespinoso,
amarillo,
cápsulas y ligamentos articulares.
Una fractura se considera estable y no requiere tratamiento quirúrgico cuando la lesión se reduce a uno de los tres pilares, generalmente corresponde al pilar anterior.
Para las fracturas que afectan a dos o más columnas,
la gestión depende de los síntomas neurológicos- estas fracturas pueden ser sintomáticas.
En la RM para la correcta valoración del edema vertebrañ debe realizarse la secuencias STIR,
donde se observara con hiperintensidad,
además de asociar la hipointensidad en T1 (Fig 13).
MORFOLOGIA: el cuerpo vertebral tiene la forma de un segmento de cilindro aplanado de adelante atrás,
convexo por delante y cóncavo por detrás.
En sus caras suerior e inferior se insertan los discos intervertebrales.
Su cara posterior forma la pared anterior del agujero vertebral.
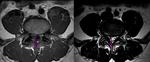
Una formación aberrante de la columna conduce a alteraciones en la segmentación y fusión de los cuerpos vertebrales (Fig 14).
Alteraciónes en la segmentación: las vértebras en bloque: ocurren con mayor frecuencia en la columna lumbar.
el disco intervertebral está ausente o rudimentario.
las vértebras implicadas pueden ser normal en su altura.
pueden acompañarse de fusiones de los elementos posteriores.
Alteraciónes de la condrificación y osificación : vértebra en mariposa (Fig 15) ( hendidura vertebral sagital completa) y hemivértebra o vértebra en cuña.
SEÑAL: la intensidad de la señal de la médula vertebral en RM simplemente depende de la proporción relativa de las células hematopoyéticas y adipocitos dentro de la cavidad medular del cuerpo vertebral.
La médula vertebral normal del adulto muestra una intensidad de la señal intermedia en ambas imágenes ponderadas en T1 y T2.
Como regla,
la intensidad de la señal de los cuerpos vertebrales lumbares normales en T1 debe ser mayor que la del disco intervertebral adyacente en un paciente adulto (Fig 16).
1.
Variantes de la normalidad:
- Islotes de médula grasa: Con el crecimiento, la porción de la médula grasa aumenta de una manera difusa e homogénea,
un proceso llamado conversión medular,
que se traduce en un aumento progresivo de la intensidad de la señal de la médula en las imágenes ponderadas en T1 SE.
Durante la edad adulta,
la conversión de médula roja a médula amarilla continua a un ritmo menor y de manera más heterogénea que durante el crecimiento.
Focos de médula amarilla aparecen en los cuerpos vertebrales.
Como se espera,
estos focos de médula grasa demuestran hiperintensidad en T1 y T2 (Fig 17),
y pueden confundirse con lesiones importantes de médula.
En el estudio de TC estas áreas demuestran trabéculación ósea normal.
- Islotes de médula roja: La celularidad de la médula hematopoyética puede mostrar variaciones con la presencia de islotes de médula hematopoyética altamente celular.
Estas variaciones conducen a zonas hipointensas de la médula adyacente en T1.
La presencia de intensidad de la señal baja a intermedia en T2,
la falta de cambios óseos en la TC y la falta de cambios en el seguimiento con RM,
ayudar a diferenciar estas lesiones de lesiones malignas.
2.
Alteraciones focales vertebrales que pueden simular metástasis.
- Hemangioma vertebral: es una lesión vertebral común.
Histologicamente corresponden a hemangiomas cavernosos que contienen espacios vasculares dilatados llenos de sangre,
englobados en un estroma que contiene grandes cantidades de tejido adiposo.
En las secuencias potenciadas en T1,
los hemangiomas muestran alta intensidad de la señal.
Aunque también pueden ser isointensos y no visibles en T1 con la médula subyacente.
En T2 su señal es constantemente alto. A veces angiomas demuestran bajo señal en T1.
Estos hemangiomas pueden ser confundidos con lesiones patológicas.
- Islote óseo: normalmente miden entre 2 y 10mm.
con frecuencia implican la periferia de los cuerpos vertebrales y respetan la zona central.
Su intensidad de la señal es muy baja en todas las secuencias.
Raras veces,
se ha visto un borde periférico de alta intensidad de la señal que rodea la zona central de baja intensidad de la señal en la secuencia Stir.
Este patrón debe ser considerado extremadamente rara y es más sugestiva de metástasis esclerótica que un islote óseo atípico.
-Hiperplasia difusa de la médula hematopoyética (Fig 18): se define por la presencia de médula hematopoyética hipercelular en el esqueleto óseo.
Este proceso se conoce como reconversión.
Se produce en respuesta a numerosos estímulos que desencadenan la producción de células de médula roja,
por ejemplo: anemia,
infección crónica,
deportes de alto rendimiento,
fumadores importantes,
etc..
En las imágenes ponderadas en T1 la hiperplasia de médula hematopoyética está asociada con una marcada disminución de la intensidad de la señal de la médula.
.
A veces,
la hiperplasia de la médula hematopoyética es heterogénea por la presencia de de médula grasa residual y focos de médula roja.
En T2 la intensidad de la señal vertebral es baja.
3.- Metástasis (Fig 19): existen de dos tipos: blásticas y líticas.
Las más frecuentes son las líticas,
cuyas características fundamentalmentes son lesiones redondeadas hipointensas en T1,
con frecuente afectación de pedículos,
rotura de la cortical y masa de partes blandas asociadas.
La afectación de otros cuerpos vertebrales,
la aparición en el tiempo y un tumor previo conocido son también de gran ayuda.
Las lesión blásticas son lesiones marcadamente hipointensas en T1 como en T2.
No obstante,
no siempre resulta tan fácil el diagnóstico de las mismas y tanto la gamagrafia como la RM de cuerpo entero con difusión son muy útiles para el diagnóstico final.
3.- Unión discovertebral
Como ya hemos comentado anteriormente,
uno de los puntos débiles de la columna es la unión discovetebral,
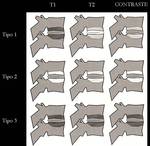
Según avanza el desgaste los platillos vertebrales adyacentes a los discos sufren alteraciones en la médula ósea que se conocen como cambios MODIC ( Fig. 20 ).
Estos cambios de intensidad,
que adoptan morfología en banda adyacentes a los platillos vertebrales,
son de 3 tipos.
No siempre es fácil distinguir los estadios entre sí porque existe una evolución entre ellos.
Tipo 1: aumento de señal en secuencia T2 y disminución en secuencia T1.
Si se usa contraste existe captación de la lesión lo que implica un aumento de tejido vascularizado,
como si fuera edema.
Los hallazgos descritos pueden parecerse a la espondilodiscitis,
aunque en estos casos el disco intervertebral es hiperintenso en T2,
existe mayor captación de contraste por parte del disco y del cuerpo vertebral,
estando mal definido los limites entre el cuerpo vertebral y el disco intervertebral.
Por último en las infecciones es frecuente la afectacion de partes blandas circundantes.
Tipo 2: se observa hiperintensidad tanto en T1 como en T2.
Hallazgos similares al tejido de granulacion y que corresponde a la degeneración grasa de la médula ósea.
Es el tipo más frecuente.
Tipo 3: es esclerosis de los platillos con hipointensidad en T1 y T2.
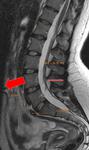
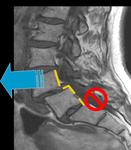
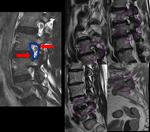
Otra forma de afectación discovertebral son las HERNIAS INTRAVERTEBRALES o nódulos de Schmorl (Fig 21),
que corresponden a pequeñas evaginaciones intramedulares de material discal a través de los platillos vertebrales.
Estas lesiones pueden asociar además cambios Modic.
Lo importante de estos hallazgos es que por si mismos pueden causar dolor lumbar y son más peldaños en el proceso degenerativo global.
El diagnóstico diferencial de los cambios Modic es la ESPONDILODISCITIS,
ya que son parecidos al Tipo 1 pero no iguales.
En la espondilodiscitis existe hiperintensidad en secuencias T2 del disco intervertebral afecto,
a diferncia de la enfermedad degenerativa.
Asi mismo,
los cambios edematosos sobre los cuerpos vertebrales adyacentes son más extensos que los cambios Modic.
Por último,
exsite una importante captación por parte del disco,
de los cuerpos vertebrales y partes blandas circundantes (Fig 22).
4.- Disco vertebral
Una de las causas más frecuente de dolor lumbar en la población,
son los cambios degenerativos en los discos intervertebrales, el dolor lumbar discogénico,
que consiste en una lumbalgia sin irradiación.
El anillo fibroso de los discos se encuentra inervados por nervios meníngeos recurrentes y pequeñas ramas ventrales de los nervios somáticos.
La RM es la técnica indicada para valorar la patología discal.
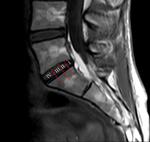
La secuencia que mejor valora la patología es el sagital T2.
El disco normal presenta una hiperintensidad central,
que corresponde al núcleo pulposo,
y una periferia hipointensa que es el anillo fibroso.
Según progresa la enfermedad los discos intervertebrales se deshidratan,
perdiendo las propiedades elásticas,
y pierden la señal en T2 (Fig 23) hasta hacerse completamente hipointenso.
Además en el proceso degenerativo,
según avanza la deshidratación discal,
los discos van perdiendo su altura.
Pearce et al clasificaron la degeneración discal en T2 sagital.
Esta clasificación puede ser tediosa para la práctica clínica diaria,
pero es una forma clara de ver la evolución de la enfermedad discal.
Todos estos hallazgos se describen de forma global como DISCOPATÍA.
|
GRADO
|
DIFERNCIACION NUCLEO PULPOSO-ANILLO
|
INTENSIDAD NUCLEO PULPOSO
|
ALTURA DISCAL
|
|
I
|
SI
|
HOMOGENEO HIPERINTENSO
|
NORMAL
|
|
II
|
SI
|
HIPERINTENSO CON BANDAS HIPOINTENSAS HORIZONTALES
|
NORMAL
|
|
III
|
BORROSO
|
LEVE DISMINUCION DE SEÑAL
|
LEVE DISMINUCION
|
|
IV
|
PERDIDO
|
MODERADA DISMINUCION DE SEÑAL
|
MODERADA DISMINUCION
|
|
V
|
PERDIDO
|
HIPOINTENSO
|
COLAPSO
|
Lo interesante de la tabla es que la degeneración discal y en consecuencia la enfermedad discal,
comienza mucho antes de lo que comúnmente es creído (hipointensidad completa del núcleo pulposo).
La rotura de anillos fibrosos,
que se describe como hiperintensidad en T2 (Fig 24) en región posterior del disco o captación focal de contraste,
son la traducción anatomopatológica de material mucoide o liquido del núcleo pulposo que se escapa del núcleo central hacia la periferia más fibrosa.
Existe gran controversia respecto la asociación de rotura fibrosa y dolor lumbar ya que se ha observado que también existe hernias intravertebrales en pacientes asintomáticos.
Lo que si queda claro es que la ROTURA ANULAR condiciona un endurecimiento del disco intervertebral y por tanto pérdida de las propiedades elásticas del mismo.
En consecuencia,
la rotura anular es ya un signo de degeneración discal precoz pudiendo aparecer incluso antes de cambios de señal en el núcleo pulposo.
Otros efectos degenerativos sobre el disco intervertebral son los fenomenos "exvacuo" consistente en la formación de gas (nitrógeno) como producto de desecho degenerativo.
En RM se observará como material hipointenso en T1 (Fig 25). Por último existen las calcificaciones distróficas discales,
que son díficiles de valorar en RM.
En la progresión de la enfermedad los discos intervertebrales van perdiendo la superficie lisa periférica y desarrollan bultos.
De la terminología radiológica debería desaparecer la palabra de "hernia" ya que esta palabra significa herniación del núcleo pulposo.
Cada hospital debería ponerse de acuerdo con los especialistas de columna,
traumatólogos o neurocirujanos,
para elegir los términos a utilizar para intentar hablar todos en el mismo idioma y evitar malentendidos.
Nosotros recomendamos utilizar las recomendaciones de la sociedad norte América de columna,
radiología de columna y neurorradiología de 2001.
Distensión discal o bulging: aumento generalizado del disco más allá del borde vertebral.
Protrusión: la mayor distancia del disco fuera de su lugar,
corresponde a la distancia lateral en la base.
La lesión se puede subdividir en focal,
si afecta a menos del 50% de la circunferencia o difusa si afecta a más del 50% en plano axial.
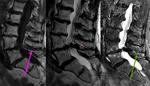
Extrusión: la mayor distancia del disco deslocalizado es anteroposterior y no lateral en la base en plano axial. Cuando la extrusión es muy grande conviene valorar la lesión en proyección sagital (Fig 26) y si el disco excede la altura del disco intervertebral,
también lo llamaremos extrusión.
Migración: desplazamiento del disco intervertebral por el espacio graso pretecal craneal o caudalmente permaneciendo en contacto con el disco originario.
Secuestro: cuando el disco desplazado pierde el nexo de unión con el disco intervertebral originario.
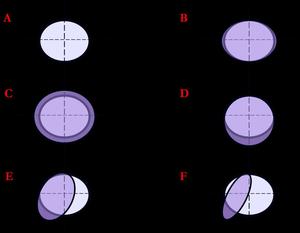
Fig. 27: A: disco normal.
B: distensión, abombamiento, bulging.
C: protrusion global.
D: protrusion difusa.
E: Protrusion focal.
F: Extrusion.
5.- Elementos posteriores
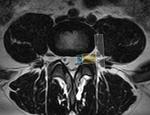
Las ARTICULACIONES INTERAPOFISARIAS son de tipo diartrodial presentando sinovial y son una localización frecuente de artropatía degenerativa.
Cada articulación consisten en la aposición de una apófisis superior con otra inferior de dos cuerpos vertebrales adyacentes (Fig 28).
La evolución de los cambios degenerativos son un proceso prolongado y continuo que se inicia con la fibrilación y erosión del cartílago, posteriormente el cartílago presenta irregularidad y termina con la denudación parcial o completa de la superficie cartilaginosa,
acompañados del estrechamiento del espacio (<2mm) y derrame articular.
Posteriormente se desarrollan esclerosis ósea y osteofitos que pueden asociarse a cuerpos óseos y cartilaginosos articulares.
Muy frecuente en el proceso degenerativo es la hipertrofia de los ligamentos amarillos.
La TC en secciones axiales es la técnica ideal para delimitar las alteraciones óseas,
mientras quela RM es superior para la detección de alteraciones periarticulares y su relación con el canal vertebral y forámenes.
Los hallazgos más frecuentes visualizados en RM son el engrosamiento de los ligamentos amarillos,
que se considera cuando el grosor es mayor de 4mm,
otra forma de ver la hipertrofia de ligamentos amarillos es ver una protuberancia en región posterior de recesos en proyección sagital ( Fig 29).
El derrame articular sinovial (Fig 30) también se valora en T2 correlacionando proyecciones sagital y axial,
y descartando hiperintensidad en T1,
que podría corresponder a grasa.
Cuando el liquido es abundante,
se puede formar como en otras articulaciones quistes sinoviales.
Los quistes sinoviales suelen ser isointensos o débilmente hiperintensos con respecto al LCR en T1 e hiperintenos en T2.
Algunas veces los quistes sinoviales pueden contener sangre,
por lo que serán hipointensos en T2.
La periferia del quiste puede realzar con contraste paramagnético.
La importancia de los quistes radica en que pueden ocasionar compresión del saco tecal y contribuir a estenosis central o foraminal.
Normalmente suelen localizarse en los tejidos perivertebrales,
pero puede darse el caso que su localización sea medial a la articulación.
En estos casos existe la posibilidad que condicionan estenosis de canal (Fig 31).
Estos cambios degenerativos provocan paulatinamente una disminución tanto del canal central como región foraminal,
llegando a ocasionar estenosis.
Así mismo,
los cambios degenerativos condicionan una laxitud capsular que permite la desalineación y la subluxación de una vértebra sobre otra: es la espondilolistesis.
Por último,
la enfermedad de Baastrup (Fig 32) consiste en la aproximación de las apófisis espinosas,
llegando a estar en contacto las mismas,
con formando neoartrosis entre apófisis espinosas,
hipertrofia de ligamentos interespinosas e incluso bursitis.
Estos cambios también son origen de dolor lumbar.
6.- Canal medular
ESTENOSIS DE CANAL: las estenosis de canales pueden ser de dos tipos las congénitas y las adquiridas,
siendo las congénitas las más raras.
Existe tres tipos de estenosis: canal central,
recesos laterales y forámenes de conjunción (Fig 33).
La clínica de estenosis de canal central corresponde con dolor radicular en miembro inferiores y claudicación neurogénica (dolor al caminar que cede con la sedestación).
Lo importante de esta patología es que es la principal indicación quirúrgica en adultos mayores de 65 años.
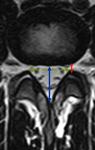
El diámetro anteroposterior de los márgenes óseos medidos paralelos al disco es supeior a 15mm,
la distancia interpeduncular debe ser superior a 18mm y la distancia AP de canal debe ser superior a 4-5mm (Fig 34).
La estenosis central se caracteriza por un estrechameinto circunferncial,
"en aro de servilleta" en la proyeccion sagital,
con un área menor de 1,5 cm2 o diámetro anteroposterior de menos de 11,5 mm.
En la práctica clínica habitual la valoración de las estenosis se realiza a "ojímetro",
no obstante conviene tener en cuenta en estas medidas para aquellos casos en los que tengamos dudas.
La causa fundamental de la estenosis en la población adulta es el proceso degenerativo,
fundamentalmente derivado de los cambios productivos en elementos posteriores.
Muchas veces conviene realizar una valoración conjunta de las secuencias T2 tanto en proyección axial como sagital para valorar las estenosis.
La valoración de los recesos latereales se puede dividir en tres (Fig. 33 :
Zona 1 o receso lateral.
Zona 2 o foraminal.
Zona 3 o extraforaminal.
Muy importante es la valoración de las estenosis foraminales ya que es una causa frecuente de dolor lumbar,
tanto del no irradiado como del irradiado.
La mejor valoración de este segmento se realiza en proyección sagital siento útiles tanto la secuencia T1,
donde se valorará la grasa perirradicular,
como la T2 ( Fig. 35 ).
CONO MEDULAR Y RAICES: la correcta valoración de estas estructuras nos sirve para descartar masas (intramedulares o extramedulares).
Conviene acostumbrarnos a valorar el nivel del cono medular,
ya que así podremos descartar de forma habitual el sindrome de la médula anclada (Fig 36) cuando se encuentra por debajo de L1-L2 o un engrosamiento menor de 2mm del fillum terminale.
Además debemos valorar la disposición de las raíces de caballo,
estás deben discurrir de forma individual,
y con dirección posteroanterior en proyección sagital.
Agrupación o adherencias de las mismas nos pueden indicar la posibilidad de aracnoiditis.
La radiculitis es la inflamación de una raíz nerviosa que puede ser originada por múltiples etiológicas,
la más frecuente la degenerativa.
Los hallazgos más frecuentes son el aumento de tamaño y señal en T2 (Fig 37).
Otros hallazgos que se pueden detectar son aumento de señal de la raíz en STIR o captación de contaste.
Hay que tener en cuenta variaciones en la disposición de la cola de caballo,
siendo la más frecuente la salida conjunta de raíces nerviosas.
Este trayecto anómalo puede condicionar o no,
la aparición de sintomas no esperados.
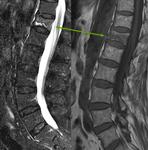
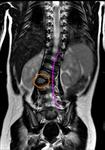
7.- Retroperitoneo
Por último,
pero no menos importante se encuentra en los estudios de RM lumbar una amplia zona de retroperitoneo.
Desgraciadamente para los especialistas no radiólogos,
no suelen prestar mucha interés a dicha localización porque van directos a lo que les interesa que es la "hernia".
Para el radiólogo muchas veces es un área vacía también,
bien por exceso de trabajo o falta de práctica en buscar patología en dicha localización.
Una buena sistemática de lectura nos permitirá no pasar patología por alto y dar un toque más de calidad a nuestro informe.
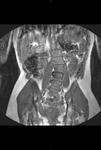
Las áreas principales visualizadas son los riñones,
retroperitoneo (aorta,
cava inferior),
vejiga,
prostata en hombre y útero-ovarios en mujeres (Fig 38-40).