REVISIÓN DEL TEMA
Realizamos una revisión de las pruebas de imagen en las patologías que originan dolor agudo en FID,
centrándonos en aquellas especialmente importantes en pacientes inmunodeprimidos.
Todas estas entidades presentan hallazgos radiológicos comunes,
siendo relevante la historia clínica y tratamiento recibido por el paciente para orientar su diagnóstico apoyándose en pruebas radiológicas.
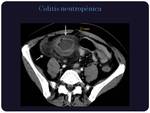
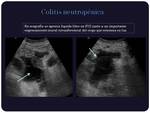
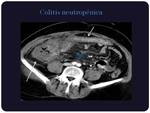
Colitis neutropénica:
La enteritis neutropénica representa un síndrome patológico cuya etiología es multifactorial.
Se caracteriza por una inflamación necrótico-hemorrágica transmural del colon que se da en pacientes inmunodeprimidos,
con neutropenia generalmente severa.
Los fármacos implicados en su etiología,
frecuentemente utilizados en tratamientos contra el cáncer,
son 5-FU,
paclitaxel y docetaxel principalmente,
aunque cualquier quimioterápico puede producirla.
Radiológicamente se caracteriza por engrosamiento mural circunferencial del colon,
sobre todo el derecho,
afectándose con mayor frecuencia el ciego,
el cual presenta baja atenuación por el edema,
acompañado de rarefacción de la grasa pericolónica.
Además puede existir ascitis,
dilatación de asas por íleo paralítico o neumatosis cecal.
(Figuras 1 y 2) Puede afectar al intestino delgado (Figura 3).
Tradicionalmente el tratamiento era siempre quirúrgico pero actualmente se prefiere un tratamiento conservador que se apoya en la antibioterapia,
medidas de soporte y reposo del tracto digestivo.
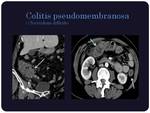
Colitis pseudomembranosa:
Es una entidad infecciosa debida al Clostridium difficile,
que es un bacilo anaerobio gram (+),
formador de esporas.
Su patogenia radica en la producción de exotoxinas A (enterotóxica) y B (citotóxica),
siendo su detección necesaria para el diagnóstico de certeza.
Se asociada principalmente al uso de antibióticos,
que destruyen la flora gastrointestinal normal y aparece a los 5-10 días del inicio de la antibioterapia,
pero puede darse en cualquier momento incluso 10 semanas después de cesar el tratamiento.
El diagnóstico se realiza demostrando la presencia de toxinas en heces o bien,
con el cultivo de heces.
Otras pruebas de apoyo al diagnóstico son la colonoscopia,
que es muy inespecífica,
y la TC,
la cual debe realizarse con contraste oral e I.V.
Las imágenes se caracterizan por presentar un importante engrosamiento mural (a menudo >10mm),
frecuentemente en forma de pancolitis difusa y con nodularidad de la pared.
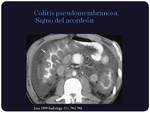
(Figura 4) El signo más específico (aunque poco frecuente) en la TC de la colitis por C.
difficile es el signo del acordeón,
que aparece al quedar el contraste oral atrapado entre los pliegues nodulares de la mucosa intestinal edematosa (Figura 5)
Además se puede ver rarefacción de la grasa y ascitis al igual que otros cuadros comunes en inmunodeprimidos.
Muy rara vez afecta al intestino delgado y es más frecuente en recto,
colon sigmoide y descendente.
El tratamiento comprende desde únicamente retirar el antibiótico a añadir metronidazol o vincristina en casos más graves.
Rara vez se precisa cirugía.
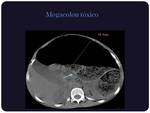
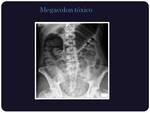
Megacolon tóxico:
Es una complicación infrecuente pero muy grave de la enfermedad inflamatoria intestinal y de la colitis pseudomembranosa.
También se asocia al tratamiento con vincristina.
Radiológicamente está caracterizado por una marcada dilatación colónica,
sobre todo en colon transverso.
(>5,5 cm) y edema con aumento del grosor de su pared (que es de 4 mm en condiciones normales),
con pérdida de la haustración.
(Figuras 6 y 7)
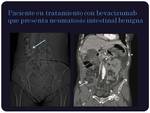
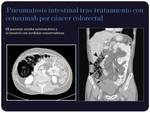
Neumatosis intestinal:
La neumatosis intestinal se ha descrito asociada a numerosos agentes quimioterápicos,
sobre todo el bevacizumab y es secundaria a un aumento de la permeabilidad de la mucosa en relación a la inmunosupresión.
Los pacientes suelen ser asintomáticos,
siendo un hallazgo incidental.
La mayoría de los casos se resuelve retirando el agente lesivo.
Radiológicamente se aprecia gas subseroso o submucoso en la pared intestinal en forma de colecciones principalmente quísticas (Figuras 8 y 9)
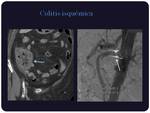
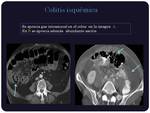
Colitis isquémica:
Se debe a una necrosis intestinal generalmente,
encontrándose el paciente muy sintomático. Es una emergencia quirúrgica caracterizada por engrosamiento mural intestinal con gas en la submucosa o subserosa de distribución quística o en banda,
con realce mucoso intenso en la fase reversible y sin realce cuando está plenamente establecida la isquemia.
Se acompaña de dilatación intestinal,
ascitis y otros signos como oclusión venosa,
arterial,
gas portomesentérico,
etc.
Puede darse en cualquier tramo del intestino.
(Figuras 10 y 11)
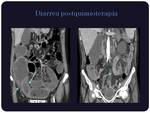
Diarrea postquimioterápica:
La enteritis gastrointestinal secundaria a quimioterapia se asocia principalmente al tratamiento con 5-FU,
floxuridina,
irinotecán,
cetuximab,
agentes EGFR y agentes inhibidores de receptores VEGF .
(Figura 12)
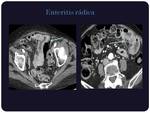
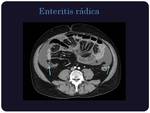
Enteritis rádica:
Es una complicación de la radioterapia de cánceres de recto,
cérvix,
útero,
próstata,
vejiga urinaria o testículos que puede afectar al intestino delgado o al grueso.
Generalmente es progresiva y puede ser aguda o crónica.
La forma aguda suele ocurrir durante la aplicación de la radioterapia o poco tiempo después (3-6 semanas) y se manifiesta como diarrea,
dolor abdominal cólico y náuseas.
Estos síntomas son debidos a fenómenos inflamatorios transitorios y suelen remitir a las 2-6 semanas de interrumpir el tratamiento.
El diagnóstico de la enteritis rádica aguda es clínico y no requiere ninguna exploración complementaria.
En pruebas de imagen se caracteriza por aumento del grosor de la pared de las asas así como intenso realce y edema de las mismas.
(Figura 13)
La forma crónica puede aparecer meses o años después de haberse recibido la radioterapia y se caracteriza fundamentalmente por fenómenos fibróticos irreversibles y potencialmente graves.
Enteritis crónica aparece,
en general,
a partir de los 6 meses del tratamiento.
La proctitis suele presentarse en alrededor de 1 año después del tratamiento,
y para la enteritis el período de latencia suele ser más largo,
con una media de 5 años,
en cualquier caso el tiempo transcurrido entre el tratamiento y la enteritis puede variar entre 2 meses y 30 años.
La clínica depende del segmento de intestino afectado.
El recto y el sigma son uno de los lugares más frecuentemente dañados por la radioterapia.
La proctitis o proctosigmoiditis por radiación provoca diarrea con tenesmo,
urgencia y hematoquecia de carácter distal debido a la presencia de lesiones telangiectásicas que sangran con facilidad.
La afectación del intestino delgado puede ser grave y da lugar a cuadros de oclusión intestinal por estenosis,
perforación y abscesos intraabdominales,
sobrecrecimiento bacteriano,
fístulas,
sangrado o malabsorción en casos de afectación extensa.
Para el diagnóstico de la enteritis por radiación es crucial la revisión de la historia clínica antigua para conocer las características del tratamiento recibido.
Si se sospecha una enteritis actínica el tránsito de intestino delgado (preferentemente con enteroclisis) y la tomografía computarizada son las técnicas de elección.
Las lesiones crónicas del intestino secundarias a la radioterapia son irreversibles.
(Figura 14)
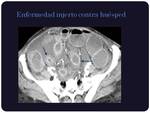
Enfermedad injerto contra huésped:
Ocurre después de un transplante de médula ósea mientras el paciente está aún neutropénico.
Es importante diferenciarlo de otras complicaciones gastrointestinales porque su tratamiento implica además inmunosupresión.
Su diagnóstico es anatomopatológico.
En pruebas de imagen se caracteriza por dilatación intestinal,
con realce mucoso y aumento del grosor de la pared intestinal que puede ser discontínuo.
La ascitis y rarefacción de la grasa perilesional es menos frecuente.
No se aprecian adenopatías.
(Figuras 15 y 16)
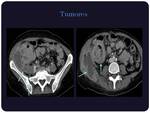
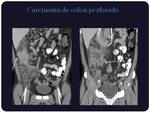
Tumores y perforaciones:
El linfoma primario de la región ileocecal suele presentarse como zonas de engrosamiento de la pared de atenuación homogénea con pobre realce,
otras veces son lesiones polipoideas que pueden originar invaginaciones.
Clásicamente puede complicarse fistulizándose generalmente hacia otras asas.
(Figuras 17 y 18)
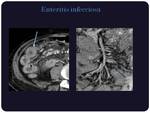
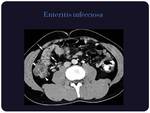
Infecciones por bacterias enteroinvasivas,
micobacterias,
virus (CMV,
herpes)
Pueden ocasionar síntomas muy similares a la apendicitis aguda sobre todo si se asienta en el área ileocecal en el caso de Yersinia enterocolitica,
Campylobacter jejuni,
y Salmonella enteritidis.
Los hallazgos radiológicos son inespecíficos,
apreciándose engrosamiento mural de las asas,
con realce homogéneo y adenopatías locoregionales.
(Figuras 19 y 20)