A-Terminología:
Nos referimos al seudotumor o pseudotumor cerebral o Síndrome de hipertensión intracraneal benigna (SHIB) como al síndrome de hipertensión intracraneal en ausencia de hidrocefalia,
de lesión cerebral estructural,
de edema cerebral y con una composición normal del líquido cefalorraquídeo (LCR).
El término de hipertensión intracraneal “benigna” se refiere a la ausencia de lesiones cerebrales potenciamente malignas,
aunque por otro lado puede no ser acertado ya que la entidad puede tener una evolución no tan benigna y causar daño visual irreversible.
Hoy día el término preferido para su designación es el de Síndrome de Hipertensión Intracraneal Idiopática o Hipertensión intracraneal idiopática (SHII o HII).
No obstante habría que distinguir entre seudotumor cerebral primario o HII (Idiopática) y síndrome de hipertensión intracraneal o seudotumor cerebral secundarios a múltiples posibles causas,
entre ellas procesos con compromiso del flujo venoso craneal o alteración del LCR.
B- Fisiopatología:
A día de hoy la HII se considera una entidad de fisiopatología no aclarada.
Se han propuesto múltiples teorías para explicar el aumento de presión intracraneal en la HII,
que implicarían a los distintos compartimentos que intervienen en la presión intracraneal: LCR- volumen sanguíneo- parénquima encefálico.
Ninguna de las teorías ha sido plenamente aceptada a día de hoy,
aunque las que muestran más credibilidad proponen un aumento del LCR por una reabsorción defectuosa que pudiera a su vez estar causada por una dificultad en el drenaje venoso por estenosis de senos(1).
Otras teorías que hablan de aumento de la producción del LCR,
del flujo sanguíneo cerebral o del edema cerebral como posibles causas, también han sido rebatidas.
C- Etiología:
Podemos distinguir factores de riesgo asociados a la HII (Idiopática) o seudotumor cerebral primario de causa desconocida,
como el sexo femenino en edad fértil,
la obesidad y el aumento de peso reciente en los últimos 12 meses.
El paciente tipo sería una mujer obesa en edad fértil.
Se han identificado múltiples posibles causas de aumento de presión intracraneal que simulan un síndrome de HII y que constituirían un síndrome de hipertensión intracraneal secundario o seudotumor cerebral secundario y que enumeramos a continuación Fig. 1 .
La hipertensión intracaneal idiopática es un diagnóstico de exclusión.
D- Epidemiología:
En cuanto a la Hipertensión Intracraneal Idiopática varios autores distinguen cuatro grupos de pacientes:
Grupos de edad en HII
| 1- Niños |
pronóstico mejor que en adultos |
| 2- Niñas entre 11 y 15 años |
cuadro clínico coinicidente con menarquia |
| 3- Mayores de 40 años |
predominio en varones |
| 4- Entre 20 y 40 años |
predominio casi absoluto de mujeres |
El grupo más numeroso y característico de esta entidad es el de mujeres de 20-40 años.
E- Criterios diagnósticos:
Los primeros criterios diagnósticos de HII los estableció Dandy en 1937 que posteriormente fueron modificados en 1985:
Criterios de Dandy modificados:
| 1- Signos y síntomas de hipertensión intracraneal: cafelea,
náuseas,
vómitos,
déficits visuales,
papiledema |
| 2- Ausencia de signos focales neurológicos con la excepción de parálisis de VI par uni o bilateral |
| 3- LCR con aumento de presión pero sin anomalías químicas ni citológicas |
| 4- Ventrículos normales o disminuidos visibles en pruebas de imagen |
La identificación durante estos años desde entonces de nuevas causas de hipertensión intracraneal secundaria,
la mejora de las técnicas de imagen no invasivas y el reconocimiento clínico de síntomas neurológicos y no neurológicos de entidades que pueden simular HII han propiciado el establecimiento de nuevos criterios (2):
Criterios actuales de Hipertensión Intracraneal Idiopática
| 1-Si existen síntomas,
éstos se deben a la hipertensión intracraneal o al papiledema |
| 2-Si existen signos,
éstos se deben a la hipertensión intracraneal o al papiledema |
| 3-Presión intracraneal aumentada medida en decúbito lateral |
| 4-Composición normal del LCR |
| 5-Ausencia de hidrocefalia,
masa,
lesión estructural o lesión vascular en RM o TAC con contraste intravenoso en pacientes habituales o RM y angioRM venosa para el resto de pacientes |
| 6-Ausencia de otras causas de Hipertensión intracraneal |
Se deben cumplir todos los criterios para considerar una HII.
La presión de apertura medida en punción lumbar da el diagnóstico definitivo.
Por encima de 25 centímetrosde agua está aceptado como definitivo.
Presiones entre 20 y 25 cmde agua resultan un punto de controversia entre los distintos autores (3).
No obstante gran parte de los autores consideran que presiones superiores a 25 centímetros de agua en pacientes con sobrepeso y 20cm de agua en resto de pacientes son los puntos de corte a considerar (3,4).
El valor que definitivamente es patológico para todos los autores y para cualquier paciente es superior a 25 cm de agua.
El líquido cefalorraquídeo debe tener composición normal aunque no es infrecuente encontrar leve hipercitosis e hiperproteinorraquia que se aceptan como no indicativos de patología y se aceptan como "normales".
F- Clínica
El síndrome de Hipertensión Intracraneal Idiopática muestra una gran variabilidad en cuanto a la sintomatología pudiendo verse desde pacientes asintomáticos o con clínica insidiosa hasta pacientes con sintomatología incapacitante.
Lo más frecuente es que se trate de un cuadro autolimitado en el tiempo pero el cuadro puede tardar años en remitir.
Podemos distinguir cuatro formas de presentación.
Síntomas y signos en HII:
| 1-Síntomas de hipertensión intracraneal |
cefalea,
diplopia,
náuseas,
vómitos,
fotofobia |
| 2-Síntomas visuales |
disminución de la agudeza visual,
visión borrosa,
oscurecimientos visuales fugaces (de unos segundos,
uni o bilaterales),
escotomas,
fotopsias |
| 3-Coexistencia de ambos |
|
| 4-Papiledema |
como hallazgo aislado en revisión oftalmológica rutinaria |
En todas las series la cefalea es el síntoma más frecuente en el momento de diagnóstico (75-99%) (4).
La cefalea puede variar aunque lo más frecuente es que sea diaria,
continua y holocraneal (5).
La cefalea mejora tras la extracción de LCR,
al igual que pueden mejorar los signos radiológicos.
Se suele acompañar de signos de irritación meníngea como náuseas,
vómitos y fotofobia y otros menos frecuentes como dolor cervical,
dorsal,
radicular.
También pueden existir tinnitus pulsátiles.
La diplopia es típicamente horizontal por paresia-parálisis del VI par que puede ser uni o bilateral.
La pérdida de visión central suele ser tardía y su presentación inicial haría sospechar otros posibles orígenes como neuropatía óptica isquémica o neuritis óptica.
La existencia de déficits focales distintos a un VI par,
crisis o alteración del nivel de conciencia debería hacer sospechar un origen secundario como trombosis venosa o meningitis.
Niños con HII desarrollan en ocasiones síntomas sugerentes de patología de fosa posterior como ataxia,
parálisis facial,
rigidez de nuca,
tortícolis o signo de Babinski.
El papiledema puede estar ausente en algunas ocasiones aunque es poco frecuente.
Puede ser uni o bilateral. Varios autores lo consideran el “signo cardinal”(1).
El disco óptico se puede dañar en la HII por dos mecanismos: disrupción del transporte axonal y por daño isquémico neural (3).
La importancia del diagnóstico en la HII radica en evitar una posible evolución a ceguera.
Pueden existir formas clínicas fulminantes con pérdida severa precoz y rápidamente progresiva de visióncon papiledema severo,
edema macular e isquemia del nervio óptico (6).
G- Hallazgos en neuroimagen.
Los estudios de imagen en pacientes con síntomas de hipertensión intracraneal o papiledema tienen como primer objetivo descartar la existencia de una lesión estructural.
Gran parte de los estudios de imagen de pacientes con HII pueden ser normales.
No obstante una parte no despreciable de ellos pueden mostrar sutiles signos que pueden orientar a un síndrome de hipertensión intracraneal benigno.
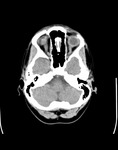
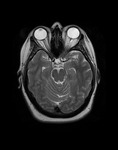
1- Signos en relación con los nervios ópticos: La ectasia del espacio subaracnoideo perióptico ha sido el signo más frecuentemente descrito en relación con el II par.
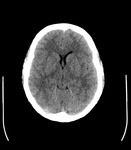
Dicho hallazgo produce un aumento del diámetro global del segmento intraorbitario distal de los nervios ópticos (segmento prelaminar) que se puede apreciar con TAC (Fig. 2) y más claramente con RM (Fig. 3 )donde identificaremos más claramente la dilatación del espacio subaracnoideo que también puede llegar a discriminarse con TAC en muchos casos forzando la ventana.
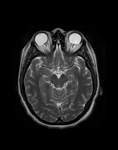
Otras posibles alteraciones son abalonamiento de la papila óptica e impronta de la misma en los globos oculares,
aplanamiento del contorno del polo posterior del globo ocular,
tortuosidad de los segmentos orbitarios de los nervios ópticos y realce de los mismos con el contraste intravenoso(7). Ver Fig. 4 y Fig. 5 .
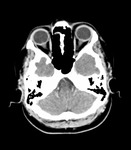
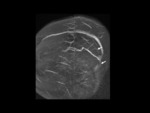
2- Silla turca vacía: o más correctamente parcialmente vacía.
Ha sido junto con la ectasia perióptica el signo más frecuentemente descrito.
El aumento de presión del LCR produce una herniación o aracnocele a través del diafragma selar observando desplazamiento del tejido hipofisario hacia el suelo selar,
con concavidad hipofisaria en sentido superior.
Ver Fig. 6 y Fig. 7 .
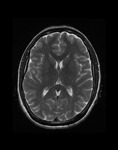
3- Disminución de volumen del sistema ventricular: Tradicionalmente se han descrito las astas frontales seudocolapsadas con aspecto en hendidura,
también aplicable para ventrículos laterales y tercer ventrículo (slit like ventricles).
No obstante el volumen ventricular generalmente es normal e incluso en algunos casos se pueden ver ventrículos prominentes,
lo cual es muy poco frecuente.
Un volumen ventricular lateral escaso,
asociado a los otros signos descritos nos podría hacer sospechar HII en un contexto clínico adecuado.
Ver Fig. 8. Fig. 9.
Fig. 10 .
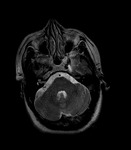
4- Prominencia cisternal: El espacio subaracnoideo peritroncoencefálico puede apreciarse prominente en algunos casos así como las cisternas del cavum de Meckel.
Ver Fig. 11 y Fig. 12.
5- Disminución o borramiento de surcos: han sido descritos en algunos estudios.
Dicho hallazgo es de difícil interpretación debido a la juventud de muchos pacientes,
especialmente en niños.
Además hay que recalcar la importancia de excluir otras entidades con edema cerebral que puede simular HII,
para lo cual nos puede ayudar la secuencia de difusión en RM mostrando existencia de edema sin disminución de atenuación visible en TAC. Ver Fig. 13.
6- Colpaso de senos transversos o de pequeño tamaño(3).
Puede resultar difícil de diferenciar de una trombosis de senos en estudios de angioRM e incluso de senos hipoplásicos.
Igualmente se ha de interpretar con cautela ya que un seno colapsado puede ser tanto consecuencia como causa de un aumento de la presión intracraneal.
De hecho se ha postulado como una de las hipótesis del origen de la HII una posible estenosis de senos venosos durales (6).
Ver Fig. 14 .
Resumen posibles hallazgos de HII
| Signos más frecuentes,descritos tradicionalmente |
Ectasia vainas nervios ópticos
Silla turca vacía
|
| Signos menos frecuentes |
Otros signos en relación con nervios ópticos y globos oculares
Escaso volumen ventricular
Prominencia cisternal
|
|
Otros signos descritos
|
Surcos cerebrales disminuídos
Colapso de senos transversos
|
Hay que subrayar la mayor sensibilidad de la RM para todos los signos previamente enumerados así como su adquisición triplanar que obviamente eleva el rendimiento diagnóstico sobre áreas como la silla turca respecto a la TAC.
No obstante la TAC también puede resultar útil para la detección de dichos signos.
Ha de señalarse igualmente la posibilidad de que tras el procedimiento de punción lumbar que se realiza para el análisis del LCR y la determinación de la presión de apertura,
los signos descritos pueden disminuir o desaparecer.
Los estudios con contraste intravenoso son de gran utilidad para excluir causas de aumento de presión intracraneal como trombosis venosas cerebrales,
de senos durales y yugulares,
así como para detectar posibles fístulas arteriovenosas durales que pueden presentarse con síntomas de hipertensión intracraneal y en las cuales el tratamiento con shunt lumboperitoneal podría provocar herniación cerebral.
H-Tratamiento:
Se emplean varios posibles escalones terapéuticos según el caso,
habiendo de considerar tratamientos conservador,
médico y quirúrgicos cuando fracasan los previos(4,8).
Ver Fig. 15 .
I- Pronóstico:
El pronóstico dela HII es variable.
Defectos visuales permanentes de distinta gravedad pueden observarse hasta en un 50% de pacientes.
La ceguera es la complicación más temida,
lo cual ha hecho considerar esta entidad como no tan benigna como en principio se denominaba (9). La mayor duración de los síntomas asociados a la hipertensión intracraneal se relaciona con peor pronóstico visual.
J- Nuestra experiencia
Hemos recogido 13 casos de HII diagnósticos en nuestro centro desde 2008 a 2011,
de los cuales 9 fueron mujeres (69.2%) y 4,
varones (30,8%).
La edad media fue de 32 años con un rango de entre 10 y 47 años.
La presión de apertura de la punción lumbar varió entre 25 y 51 cm de agua,
con una media de 34,6 cm de agua.
La forma de presentación clínica más frecuente fue el grupo de síntomas de hipertensión craneal (cefalea,
náuseas,
vómitos) con un 30,7%,
al igual que el papiledema como hallazgo en examen oftalmológico de rutina.
Se presentaron con síntomas oculares (oscurecimientos fugaces,
visión borrosa,
disminución agudeza visual) un 23%.
Debutaron con ambos grupos de síntomas (de hipertensión intracraneal y visuales) el 15,3%. La cefalea estuvo presente en el 69,2%.
En todos los pacientes evaluamos 4 signos de posible HII:
1- Ectasia perióptica: Valoramos como positiva una dilatación del espacio subaracnoideo perióptico distal (prelaminar) de al menos 2mm.
Resultó el signo más frecuente,
presente en el 100%(13 pacientes)
2- Silla turca parcialmente vacía: valoramos como positivo una ocupación selar mayoritaria de al menos dos tercios de su volumen aproximado.
Resultó positivo en 69% (9 pacientes)
3- Ventrículos laterales poco prominentes o con astas frontales seudocolapsadas: positivo en 53,8% (7 pacientes)
4- Prominencia cisternal: considerando cisternas peritroncoencefálicas y del cavum de Meckel,
sin un grosor límite numérico exacto.
Lo valoramos como positivo en 61,5% (8 pacientes).
Resultados de nuestra serie
| 1- Ectasia perióptica |
100% |
| 2- Silla turca parcialmente vacía |
69% |
| 3- Ventrículos de pequeño tamaño |
53,8% |
| 4- Prominencia cisternal |
61,5% |
En nuestra experiencia podemos descartar la importancia de una orientación clínica adecuada del paciente ya que todos los signos que hemos descrito previamente pueden verse aisladamente en pacientes sin HII,
aunque su visualización conjunta en un paciente con síntomas visuales,
síntomas de hipertensión intracraneal o papiledema hacen sospechar HII,
recordando siempre que la confirmación diagnóstica se realiza mediante punción lumbar.
En pacientes que no vienen orientados clínicamente con sintomatología sospechosa los estudios de imagen iniciales,
especialmente la TAC,
pueden ser valorados radiológicamente como normales.
Aún así el radiólogo puede alertar al clínico sobre una posible HII al conocer e identificar varios de los signos descritos conjuntamente a pesar carecer de una clara sospecha clínica previa de una entidad que puede causar déficits visuales irreversibles,
residiendo en ello la importancia de su conocimiento.