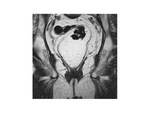
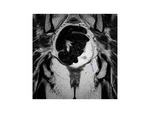
ANATOMIA FUNCIONAL DEL SUELO PELVICO
El suelo pélvico es una unidad estructural y funcional formado por distintos componentes localizados entre el peritoneo parietal y la piel del área genital.
Posee una forma y una función definida por sus órganos y por las relaciones de los mismos,
mantenidas mediante distintos sistemas de anclaje fibroso.
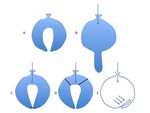
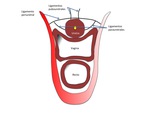
El prolapso ocurre mediante el mismo mecanismo por el que el dedo de un guante invertido sale al exterior cuando aumentamos la presión en el mismo.
Distintos sistemas de oclusión,
de anclaje o de relación estructural evitan este hecho.
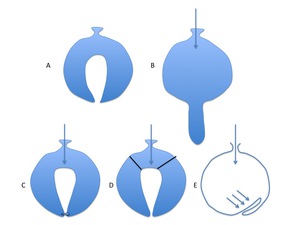
Fig. 1: Figura 1. A.-. Área de invaginación dentro de una cavidad B.- Cuando aumenta la presión intra-abdominal C.- El cierre de la porción distal, previene su descenso ante los incrementos de la presión D.- Suspensión ligamentosa E.- Cierre en válvula por la disposición geométrica.
Analizaremos de manera aislada estos distintos componentes,
para intentar comprender luego como sus alteraciones pueden llevar a los distintos síndromes clínicos que conocemos
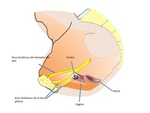
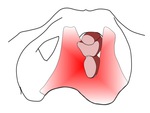
1.- La fascia endopélvica.
La fascia endopélvica se constituye a expensas de las reflexiones peritoneales pélvicas,
junto con el tejido conectivo subyacente que rodea a las vísceras pélvicas.
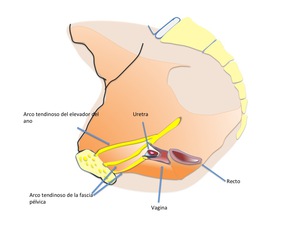
Fig. 2: Figura 2. Relaciones entre los organos pelvicos y las estructuras fasciales
Aunque está fascia endopélvica es en realidad una estructura continúa,
habitualmente se subdivide en en tres grandes porciones según su relación con la vagina.
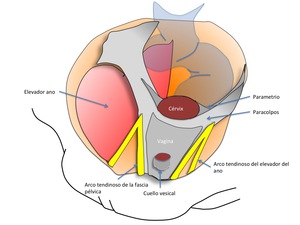
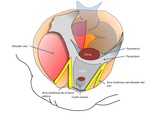
Fig. 3: Figura 3. Estructuras de la fascia pélvica
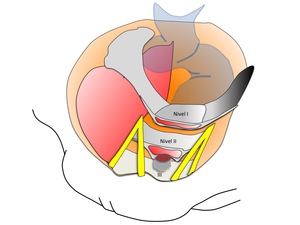
Fig. 4: Figura 4. Niveles de soporte vaginal
Nivel I: formado por el parametrio,
fija porción inferior del útero cuello del pelvis y tercio superior de la vagina anclándolos directamente a las paredes pélvicas mediante los ligamentos cardinales y uterosacros.
Básicamente,
mantienen en suspensión las estructuras que conectan.
Su alteración se ha relacionado con la presencia de prolapsos cerviales y más recientemente con la de cistoceles.
Nivel II: formado por el paracolpos,
fija el tercio medio de la vagina extendiéndose lateralmente hasta anclarse en hacia el arco tendinoso de la fascia pélvica (o línea blanca) que es una condensación fascial que se extiende desde el pubis anteriormente hacia la espina ilíaca.
Básicamente,
fijan las estructuras que conectan.
Su alteración se ha relacionado con prolapsos de pared vaginal anterior e incontinencia urinaria.
Nivel III: a este nivel las paredes vaginales se fijan directamente a las estructuras adyacentes (anteriormente a la uretra,
posteriormente al cuerpo perineal y lateralmente a los elevadores de ano) sin que intervenga el paracolpos.
Se conoce también como eje de fusión y es considerado como el soporte más fuerte.
Su alteración se ha relacionado con la presencia de rectoceles distales o descensos perineales.
En el compartimento anterior debemos conocer también las relaciones de la uretra,
que presenta distintos tipos de uniones.
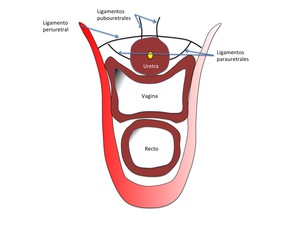
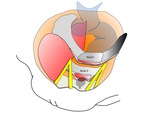
Fig. 5: Figura 5. Esquema que demuestra los ligamentos de suspensión ureteral en un corte axial
Uretra-hueso-> ligamento pubouretral: parasagital entre el pubis y la uretra,
extendiendose entre la uretra y la cara posterior del pubis,
describiendose un componente craneal o proximal,
otro intermedio y otro caudal
Uretra-musculo-> ligamento periuretral: transversos,
entre la uretra y la cara interna de ambos puborrectales
Uretra-ligamento->ligamento parauretral: oblicuo entre la pared lateral del la uretra y el ligamento periuretral previamente descrito.
Además se postula,
que el mecanismo oclusor del uréter esta relacionado con su posición oblicua,
apoyado sobre la pared cara anterior de la vagina según se encuentra esta sujeta lateralmente por la fascia endopelvica.
Esta configuración recuerda a la de una hamaca.
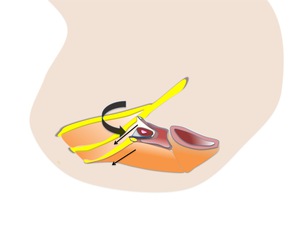
Fig. 6: Figura 6. Diagrama a que ilustra la teoría de la hamaca, según la cual la uretra se apoya sobre la vagina y las proyecciones de la fascia endopélvica. Así los aumentos de la presión abdominal se encuentran contrarrestados.
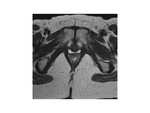
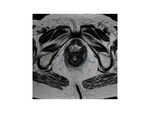
2.- El elevador del ano.
Los músculos del elevador del ano son los elementos más críticos del soporte de las estructuras pélvicas.
Mantienen un tono de contracción constante que proporciona soporte activo tanto para el peso de las estructuras abdominales y pélvicas como para los aumentos de la presión intra-abdominal.
Este tono constante previene una tracción excesiva sobre los componentes ligamentosos y fasciales del suelo pélvico,
que como todas las estructuras fibrosas poseen un límite elástico.
Así una vez superado éste,
pierden su capacidad para fijar y anclar las distintas estructuras que conectan.
La actividad basal del elevador mantiene cerrado el hiato urogenital y atrae hacía los huesos púbicos las partes distales de la uretra,
la vagina y el recto.
La relajación del elevador ocurre de manera puntual y momentánea durante el proceso de la evacuación (micción,
defecación) y durante el parto.
Así,
el elevador del ano es un complejo formado por distintos músculos con distintos orígenes e inserciones y por tanto distintas funciones.
Conocer el origen la inserción y la función de cada componente permite comprender las manifestaciones clínicas que pueden originarse de lesiones específicas de los mismo.
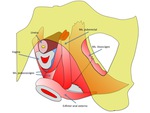
Los tres componentes del músculo definidos en la nomina anatómica son el pubococcígeo,
el puborectal y el iliococcígeo.
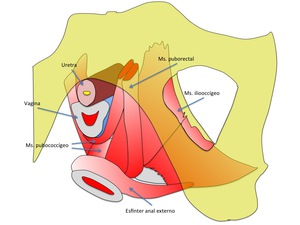
Fig. 7: Figura 7. Esquema que ilustra la musculatura pélvica
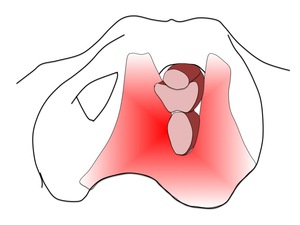
Fig. 8: Figura 8. Esquema que representa el diafragma del elevador con la uretra, la vagina y el recto dispuestos de anterior a posterior
El pubococcígeo que se origina a nivel del pubis,
se divide a su vez en distintos componentes según su inserción en las vísceras pélvicas en pubovaginal,
puboanal y puboperineal.
Es por este motivo por lo que debido a sus importantes inserciones viscerales es también conocido como el músculo pubovisceral.
A pesar de que no existen inserciones directas de los músculos del elevador del ano en la uretra,
las fibras que se insertan en la vagina son responsables de elevar la uretra y por tanto contribuir a la continencia urinaria.
El puborectal,
también se origina de ambos lados del pubis y forma un arco en un por detrás de la unión anorrectal,
justo por encima de del esfínter anal externo.
El puborectal atrae hacia el pubis la unión anorrectal contribuyendo al mecanismo de continencia fecal.
El iliococcígeo,
es la parte más posterior y final del elevador del ano y tiene fundamentalmente un papel de soporte.
Se origina del arco tendinoso del elevador del ano y se insertan en rade anoccocígeo.
Es precisamente este rafe el que condiciona el plano del elevador,
cuyo cuya posición respecto a la línea pubosacroccígea es un buen marcador de la funcionalidad global del elevador del ano.
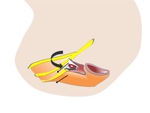
3.- El diafragma urogenital.
El diafragma urogenital,
también llamado membrana perineal forma la porción superficial (o caudal) del suelo pélvico anterior.
Posee una forma triangular y está compuesto fundamentalmente de tejido conectivo y del músculos transversal profundos del periné.
Este músculo que transcurre desde el cuerpo perineal a la superficie interna de ambos huesos isquiáticos,
posee una orientación transversal justo profunda al músculo puborectal.
El diafragma urogenital posee inserciones a las estructuras de alrededor,
incluyendo la vagina,
el cuerpo perineal y el esfínter anal externo.
El cuerpo perineal es una estructura fibrótica que se encuentra a nivel de el espacio anovaginal entre el introito vaginal y canal anal que ancla las estructuras adyacentes incluyendo el esfínter anal externo,
la fascia endopélvica,
el músculo transverso profundo del periné y el músculo puborectal.
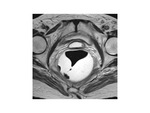
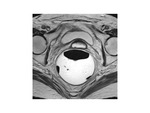
Se muestra con una baja intensidad de señal y morfología triangular en las imágenes de RM
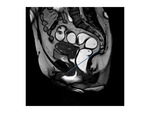
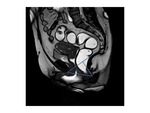
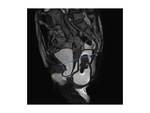
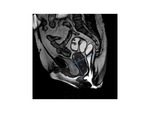
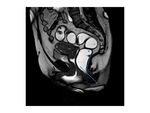
RM DE SUELO PELVICO: NUESTRO PROTOCOLO
Los métodos de imagen tradicional para valorar la debilidad del suelo pélvico incluyen la defecografía y la cistografía miccional,
así como la ecografía del cuello de la vejiga y del esfínter anal.
Sin embargo la resonancia magnética ha irrumpido en la última década como una técnica globalmente superior a las previamente descritas para la valoración de la disfunción del suelo pélvico.
Quizá la resonancia no está indicada de forma rutinaria en todos los pacientes con síntomas leves pero desde luego es una herramienta insustituible en todos aquellos pacientes que requieran corrección quirúrgica dado que es la única que proporcionan información anatómica detallada y puede alterar el manejo de los pacientes.
En nuestros centros los estudios de resonancia magnética se realizan con el paciente en decúbito supino en una unidad de 1.5T (Achieva; Philips medical Systems,
Best,
Holanda) usando una antena pélvica tipo phase-array.
No se aplica contraste intravenoso ni oral.
En cambio,
si utilizamos tantos contraste rectal como vaginal.
El objetivo del es distender la vagina y el recto para mejorar la visualización de las estructuras pélvicas.
Primero,
obtenemos imágenes estáticas en los tres planos utilizando secuencias turbo spin eco potenciadas en T2 (TR: 3500,
TE: 90 ms,
field-of-view: 200-250 mm,
espesor de corte: 3.7 mm,
interspaciado: 0.65 m,
matriz 256 × 256; duración: 230 segundos).
Después realizamos imágenes dinámicas en el plano sagital utilizando secuencias balanced fast-field echo (TR: 4.2,
TE: 2.1 ms,
field-of-view: 300 mm,
espesor de corte: 8 mm,
matriz 256 × 256).
Instruimos a los pacientes partiendo desde la posición de reposo realizar en primer lugar una maniobra de Kegel para posteriormente iniciar ciclos progresivos de contracción que acaben con una maniobra de intensidad máxima provocando,
eventualmente,
la defecación.
ANALISIS FUNCIONAL DEL SUELO PELVICO MEDIANTE RM
La línea pubococcígea (LPC) se extiende desde la porción más inferior de la sínfisis del pubis hasta la articulación sacrococcígea.
Esta línea se puede dibujar con facilidad y de manera reproductible en todos los pacientes.
( Fig. 9 )
En otros centros,
la línea de referencia que se considera es la línea pública media (LPM) que aunque aparentemente se asemeja más al plano empleado por los clínicos (el plano del himen vaginal),
diversos estudios no han mostrado que tenga una mayor correlación con los estadios clínicos.
Además su obtención es mas inexacta,
debido a que no conecta dos estructuras pélvicas independientes.
Por este motivo en nuestra institución preferimos usar como referencia la LPC.
Además,
hay otras dos líneas,
la línea H y la línea M que son útiles para identificar la presencia de prolapso. ( Fig. 10 )
La línea H mide la distancia desde la porción inferior de la sínfisis del pubis a la unión anorrectal posterior en el plano medio sagital.
Es indicativa de la amplitud anteroposterior del hiato del elevador.
La línea M es perpendicular a la LPC hasta llegar a la porción más de distal de la línea H.
Es un reflejo del descenso del hiato del elevador respecto a la LPC.
Habitualmente se considera que la línea H y la línea M alcanzan aproximadamente 5 y 2 centímetros respectivamente en individuos sanos.
Así cuando exista un prolapso pélvico significativo existirá incremento en la pendiente del plano del elevador y un incremento en la longitud de la línea H y M,
indicando descenso y aumento del la anchura del hiato del elevador.
No hay sin embargo claras referencias a la severidad del prolapso según la magnitud de las líneas H y M por lo que la resonancia debe ser interpretada de acuerdo a la severidad de los síntomas de la paciente.
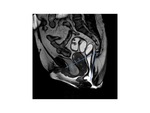
1.-Compartimento anterior
En el compartimento anterior el punto de referencia es la porción más posterior e inferior de la base de la vejiga.
Los pacientes con incontinencia urinaria de esfuerzo,
el incremento en la presión abdominal provoca un descenso del cuello de la vejiga a través de la pared vaginal anterior,
ocurriendo la presencia de un cistocele.
( Fig. 11 )
Prolapso leve: 1 a 3 cm.
Prolapso moderado: 3 a 6 cm.
Prolapso severo: más de 6 cm.
Debido a que el cuello de la vejiga y la uretra proximal son móviles,
el descenso del cuello y la uretra durante el esfuerzo puede resultar en una rotación horaria del mismo.
Cuando esta rotación es de más de 30º,
nos encontramos ante una situación de hipermovilidad ureteral que puede provocar un kinking de la uretra y enmascarar la incontinencia urinaria de estres.
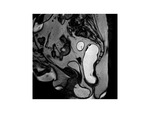
2.-Compartimento medio
El compartimento medio del suelo pélvico está formado por los órganos reproductivos,
el útero,
el cérvix y la vagina. En el compartimento medio el punto de referencia es el labio cervical anterior o el ápex vaginal posterosuperior si la paciente ha sufrido una histerectomía.
Hablamos de prolapso cuando el punto descienden más de 1 cm por debajo de la LPC durante el esfuerzo.
El descenso vaginal en pacientes con histerectomía previa se denomina también prolapso apical debido a que ocurre por prolapso del ápex de la vagina.
( Fig. 12 )
Prolapso leve: 1 a 3 cm.
Prolapso moderado: 3 a 6 cm.
Prolapso severo: más de 6 cm.
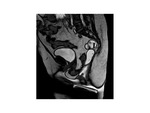
3.-Compartimento posterior
La defecación se evalúa como ya hemos dicho con las imágenes dinámicas sagitales medias.
Si el paciente no es capaz de la defecar, repetimo al menos 2 veces la secuencia para asegurar que no es debida a un defecto de comunicación o de esfuerzo por parte del paciente.
En el compartimento posterior el punto de referencia del compartimento posterior la porción anterior de la unión anorrectal (UAR).
La unión anorectal es el cruce entre una línea trazada a lo largo del borde posterior del recto y una linea trazada a lo largo del eje central del canal anal.
El ángulo que forman las dos líneas previamente descritas es el ángulo anorectal (AAR).
Se considera normal entre 108 y 127º.
( Fig. 13 )
Durante el máximo esfuerzo defecatorio hay elevación de los órganos pélvicos respecto la LPC y una disminución del AAR de aprox 15-20º.
Variaciones de 10º o menos se consideran anormales.
El descenso rectal es una anomalia del compartimento posterior que se define por un descenso de la UAR en más de 3 cm respecto a la LPC.
Cuando se asocia a descenso anormales del compartimento anterior y medio hablamos de síndrome del descenso perineal ( Fig. 12 ).
El plano del elevador del ano se identifca con facilidad en las imágenes sagitales medias de la exploración dinámica.
En individuos normales deberían ser paralelo a la LPC.
Así un descenso del plano del elevador de más de 10º respecto la LPC es un signo de debilidad del suelo pélvico.
( Fig. 14 )
La causa más común de un abombamiento vaginal posterior es el rectocele anterior,
definido por un abombamiento rectal de más de 3 cm,
tomando como referencia los la distancia entre el canal anal y la porción más convexa del recto.
Ya que un abombamiento rectal anterior de hasta 3 cm puede ocurrir en personas sin disfunción defecatoria,
los síntomas clínicos del paciente tales como la sensación de defecación incompleta,
deben de ser tenidos en cuenta al valorar la significación de estos hallazgos.
( Fig. 15 )
El eneterocele,
o prolapso del contenido peritoneal al espacio recto vaginal,
es uno de los hallazgos que sólo la RM puede determinar claramente,
diferenciando entre peritoneocele (grasa),
sigmoidocele,
rectocele o enterocele propiamente dicho (asas de delgado). Un gran enterocele puede enmascarar la presencia simultánea de un rectocele debido al reducido espacio en la pélvico,
y viceversa.
( Fig. 16 ) ( Fig. 17 )
La invaginación puede a veces ser difícil de detectar mediante resonancia (se han descrito una sensibilidad de aproximadamente el 70%) algo menor que la de la fluoroscopía.
Sin embargo la resonancia,
debido a su resolución excelente de tejidos blandos permite diferenciar entre invaginaciones sólo de mucosa frente a invaginaciones de pared completa.
Las invaginaciones se clasifican en intrarectales (si permanecen en el recto),
intranales (si se extienden al canal anal) o extranales (si sobrepasan el esfinter; aquí realmente se habal de prolapso rectal).
Pueden existir pequeños prolapsos intrarectales asintomáticos,
pero cuando son intranales se suelen acompañar de sensación de defecación incompleta.
El anismus,
o síndrome espástico del suelo pélvico,
se caracteriza por una ausencia de relajación del músculo puborectaldurante la defecación.
Provoca estreñimiento y sensación de defecación incompleta.
En la RM se parecia contracción paradójica del puborectal durante los esfuerzo defecatorios.
La valoración del ángulo anorrectal durante los intentos defecatorios puede diferenciar entre pacientes con contracciones paradójicas del puborectal de pacientes que tienen dificultades para defecar debido a la posición de supino.
Así la ausencia de modificaciones en el ángulo anorrectal o ángulos agudos puede sugerir la presencia de una disinergia pélvica mientras que un cambio obtuso del ángulo sugiere dificultad para defecar debido a postura en decúbito supino.
El prolapso rectal se define como una invaginación extrarrectal,
como ya hemos visto.
Habitualmente es siempre sintomático.
ANALISIS ESTRUCTURAL DEL SUELO PELVICO MEDIANTE RM
1.- Anclajes vaginales
Defectos en los anclajes ligamentosos bilaterales de los niveles I,
II y III se acompañan de imágenes características en resonancia magnética.
El nivel III se corresponde con un corte a nivel de la uretra o el cuello de la vejiga.
Así a nivel III el defecto adopta una morfología en bigote lacio que adopta la grasa preuretral por la morofología de una vagina desprendida del arco tendinoso de la fascia pélvica.
( Fig. 18 )
El nivel II corresponde con un corte a nivel del trigono o la base de la vejiga.
A nivel II el defecto simula un par de alforjas por el desplazamiento de la vejiga en el interior de los defectos paravaginales,
arrastrando a la vagina ( Fig. 19 )
El nivel I se corresponde aproximadamente con un plano a nivel del fundus de la vejiga.
En el nivel I las alforjas son algo mayores y la pared vaginal anterior adoptando morfología en chevron causado por la deinserción bilateral de estructuras paravaginales.
( Fig. 20 )
Si los hallazgos son unilaterales identificaremos únicamente la alteración de la morfología vaginal en el lado afecto.
2.- Anclajes uretrales
El volumen de musculatura ureteral depende tanto en el grosor del músculo,
tanto liso como estriado y la longitud del esfínter.
El grosor medio normal del esfínter ureteral es de aproximadamente 4.3 mm ± 0.9 mm (grosor muscular tota,
estriado y liso,
a nivel ureteral medio en porción anterior) y la longitud de la uretra se ha establecido como de aproximadamente 68 mm ± 3.
Los paciente con pérdida significativa del músculo efintérico o con una uretra corta pueden sufrir deficiencia del esfínter.
Un divertículo ureteral puede provocar incontinencia al debilitar la pared del esfínter.
Los divertículos habitualmente ocurren en la porción dorsolateral de la uretra media,
con morfología en herradura o como una excrecencia lateral.
La visualización del cuello del divertículo puede no ser siempre evidente pero si es así su localización debe ser consignada en los informes para ayudar al manejo quirúrgico.
También es cierto que sólo alguno de los divertículos se acompañan de alteraciones en la continencia urinaria.
El ensanchamiento de la uretra proximal en el cuello vesical es un factor común en la incontinencia esfuerzo.
Este hecho puede evidenciarse durante el descenso rotaciónal de la uretra durante el esfuerzo.
Ocasionalmente,
también,
se visualiza en pacientes sanos.
Los tres ligamentos de soporte ureteral visualizables en la resonancia son el ligamento periuretral,
el parauretral y el pubouretral según descripción previa.
La disrrupción de los ligamentos puede ser completa o parcial,
en la completa hay discontinuidad del ligamento o pérdida de su inserción,
mientras que en la parcial únicamente vemos cierta adelgazamiento focal o alteración estructural.
( Fig. 21 )
3.- Estructuras musculares
Los estudios de RM permiten evaluar la morfología de los distintos músculo que conforman el elevador del ano. Así es posible detectar la existencia de aplasia,
cuando el músculo no es visible o esta reemplazado por una tenue linea. El adelgazamineto unlateral se establece cuando existe una clara asimetría,
que supone una diferencia de grosor de al menos el 50% respecto al contralateral.
El adelgazamiento bilateral,
se establece de manera visual,
aunque para el pubococcígeo se ha considerado un grosor de menos de 2mm en algunos artículos.
En ese sentido comparar la intensidad de señal con el obturador interno es muchas veces de gran utilidad.
( Fig. 22 )( Fig. 23 )
Otras medidas estáticas que nos hablan de la funcionalidad de la musculatura del elevador del ano son la anchura del hiato del elevador y el ángulo iliococcígeo.
( Fig. 24 )( Fig. 25 )
4.- Ano
La RM nos permite identificar a aquellos pacientes con lesiones del esfinter anal interno o externo,
e identificar el tipo de la misma,
ya sea un defecto focal y/o la presencia de cicatrices.
CORRELACION
Estudios recientes que comparan los hallazgos en voluntarios con prolapso de órganos pélvicos sin sintomas de incontinecia anal respecto a pacientes con prolapso de órganos pélvicos e incontinecia anal,
han demostrado que la afectación muscular es mayor en estos últimos mientras que los defectos fasciales eran los hallazgos predominante en los asintomáticos.
Por otro lado,
respecto a la incontinencia urinaria se ha visto que los defectos fasciales a nivle III son capitales para su desarrollo,
incluso más que los signos de hipermovilidad en los estudios dinámicos.
Esto se considera un factor más importante que lesiones en otros niveles.
Los hallazgos se relacionan conla teoría de la hamaca.
Las repercusiones de estos hallazgos,
en la incontinenecia urinaria,
perimitirian en un futuro elegir la técnica más adecuada: fisioterapia en pacientes con debilidad muscular global y fascia normal,
frente a reparación quirurgica en pacientes con desgarro fascial y/o muscular.
Respecto a la incontinecia anal,
se ha demostrado que en pacientes con síntomas y esfínter integro,
la incontinencia puede estar causada por debilidad muscular.
Por ello la valoración conjunta estática y dinámica es importante.